CASOS CLÍNICOS
Uveítis anterior granulomatosa bilateral como efecto adverso a brimonidina tópica
Natalia Caffarelli, Agustín Ignacio Fernández
Hospital Interzonal General de Agudos General José de San Martín (HIGA), La Plata (Buenos Aires), Argentina.
Recibido: 7 de mayo de 2025.
Aprobado: 3 de agosto de 2025.
Autor corresponsal
Dra. Natalia Caffarelli
Servicio de Oftalmología
HIGA General San Martín
Calle 1 y 70
(1900) La Plata, provincia de Buenos Aires
Argentina
natalia.caff@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2025; 18(3): e368-e374.
DOI: https://doi.org/10.70313/2718.7446.v18.n3.439
Resumen
Objetivo: Presentación de un caso de uveítis anterior granulomatosa bilateral secundaria a tratamiento con brimonidina tópica 0,2%.
Caso clínico: Paciente masculino de 63 años con antecedente de glaucoma en ambos ojos, en tratamiento tópico con brimonidina desde hace 15 meses, concurrió al servicio de oftalmología por ojo rojo, sensación de cuerpo extraño y fotofobia de 10 días de evolución. Al examen físico su agudeza visual era de 8/10 en ojo derecho (OD) y 10/10 en ojo izquierdo (OI) mejor corregida. A la biomicroscopía presentaba edema e hiperemia en borde palpebral, intensa hiperemia conjuntival, reacción papilar en conjuntiva tarsal inferior, reacción en cámara anterior positiva y precipitados retroqueráticos granulomatosos en ambos ojos. La presión intraocular medida con tonómetro de Goldman resultó en 14 mmHg para OD y 15 mmHg para OI. El examen de fondo de ojos resultó sin particularidades en ambos ojos. Se solicitó una serie de estudios complementarios para descartar otras causas de uveítis, resultando todos dentro de parámetros normales.
Se planteó el diagnóstico de uveítis anterior granulomatosa bilateral secundaria a brimonidina tópica y se indicó reemplazo de colirio antiglaucomatoso y tratamiento con esteroides tópicos suaves, con respuesta favorable y resolución completa del cuadro.
Conclusión: En el caso presentado, la uveítis anterior granulomatosa bilateral se resolvió por completo tras la suspensión de la brimonidina y la administración de tratamiento tópico antiinflamatorio, confirmando la relación causal con el fármaco.
Palabras clave: brimonidina, uveítis anterior granulomatosa, uveítis inducida por brimonidina, uveítis inducida por fármacos.
Bilateral granulomatous anterior uveitis as a side effect of topical brimonidine
Abstract
Objective: To present a case report of a bilateral granulomatous anterior uveitis secondary to treatment with topical brimonidine 0.2%.
Case report: A 63-year-old male patient with history of glaucoma in both eyes, under topical treatment with brimonidine for 15 months, presented to the ophthalmology department with red eye, foreign body sensation and photophobia of 10 days of evolution. On physical examination his visual acuity (VA) was 8/10 in the right eye (OD) and 10/10 in the left eye (OI) better corrected. Biomicroscopy showed edema and hyperemia in palpebral edge, intense conjunctival hyperemia, papillary reaction in tarsal conjunctiva inferior, positive anterior chamber reaction, and granulomatous retrokeratotic precipitates in both eyes. Intraocular pressure measured with Goldman tonometer was 14 mmHg for OD and 15 mmHg for OI. The fundus examination showed no particularities in both eyes.
A series of complementary studies were requested to rule out other causes of uveitis, all of which were within normal parameters.
In view of these findings, a diagnosis of bilateral granulomatous anterior uveitis secondary to topical brimonidine was proposed. Replacement of antiglaucomatous eye drops and treatment with mild topical steroids was indicated, with favorable response and complete resolution of the condition.
Conclusion: In present case, bilateral granulomatous anterior uveitis resolved completely after discontinuation of brimonidine and the administration of topical anti-inflammatory therapy, confirming the causal relationship with the drug.
Keywords: brimonidine, granulomatous anterior uveitis, brimonidine-induced uveitis, drug-induced uveitis.
Uveíte anterior granulomatosa bilateral como efeito adverso da brimonidina tópica
Resumo
Objetivo: Apresentação de um caso de uveíte anterior granulomatosa bilateral secundária ao tratamento com brimonidina tópica 0,2%.
Caso clínico: Paciente masculino, 63 anos, com história de glaucoma em ambos os olhos, em tratamento tópico com brimonidina há 15 meses, deu entrada no serviço de oftalmologia por apresentar olho vermelho, sensação de corpo estranho e fotofobia com 10 dias de duração. Ao exame físico, apresentava acuidade visual de 8/10 no olho direito (OD) e 10/10 no olho esquerdo (OE) melhor corrigida. A biomicroscopia revelou edema e hiperemia da margem palpebral, hiperemia conjuntival intensa, reação papilar na conjuntiva tarsal inferior, reação de câmara anterior positiva e precipitados retroceráticos granulomatosos em ambos os olhos. A pressão intraocular, medida com tonômetro de Goldman, era de 14 mmHg no OD e 15 mmHg no OE. O exame de fundo de olho não apresentou alterações em ambos os olhos. Foi solicitada uma série de exames complementares para descartar outras causas de uveíte, todos dentro dos parâmetros de normalidade.
Foi feito o diagnóstico de uveíte anterior granulomatosa bilateral secundária à brimonidina tópica, sendo indicada a substituição do colírio antiglaucomatoso e o tratamento com esteroides tópicos leves, com resposta favorável e resolução completa do quadro.
Conclusão: No caso apresentado, a uveíte anterior granulomatosa bilateral apresentou resolução completa após a descontinuação da brimonidina e administração de anti-inflamatório tópico, confirmando a relação causal com o fármaco.
Palavras-chave: brimonidina, uveíte anterior granulomatosa, uveíte induzida por brimonidina, uveíte induzida por fármacos.
Introducción
La brimonidina, agonista selectivo de los receptores adrenérgicos alfa-2, es un fármaco hipotensor ocular empleado en el tratamiento del glaucoma y la hipertensión ocular, tanto en monoterapia como en combinación con otros agentes1. Su acción se basa en un doble mecanismo: disminuye la producción de humor acuoso en el epitelio ciliar e incrementa el drenaje uveoescleral mediante la modulación de metaloproteinasas, lo que reduce la resistencia al flujo acuoso1. Además, se ha propuesto un potencial efecto neuroprotector sobre las células ganglionares de la retina, aunque la evidencia aún es limitada1.
Tras su aplicación tópica, la brimonidina se absorbe a través de la córnea y alcanza la circulación sistémica con rápida metabolización (semivida plasmática de aproximadamente 2 horas), lo que minimiza los efectos adversos sistémicos. Los efectos secundarios más frecuentes son oculares —hiperemia conjuntival, conjuntivitis alérgica o folicular y prurito— con una incidencia del 7% al 15%2. A nivel sistémico se describen sequedad bucal, fatiga y somnolencia2. De forma infrecuente se han reportado cuadros más graves, como uveítis anterior granulomatosa, a veces acompañada de hipertensión ocular y conjuntivitis folicular bilateral.
Las uveítis inducidas por fármacos constituyen un diagnóstico poco común, con prevalencia estimada inferior al 0,5% y se consideran diagnósticos de exclusión3. Entre los agentes tópicos asociados destacan los análogos de prostaglandinas y la brimonidina. El objetivo del presente trabajo es describir el caso de un paciente con uveítis anterior granulomatosa bilateral secundaria al uso de brimonidina tópica al 0,2%, así como su evolución favorable tras la suspensión del fármaco y el tratamiento indicado.
Caso clínico
Paciente masculino de 63 años se presenta a la consulta por ojo rojo, sensación de cuerpo extraño y fotofobia de 10 días de evolución, refiriendo malestar e incomodidad ocular persistente desde hace varios meses. Como antecedentes de relevancia presentaba hipertensión arterial, obesidad, broncoespasmos y glaucoma en ambos ojos, en tratamiento tópico con brimonidina 0,2% desde hace 15 meses.
Al examen físico su agudeza visual (AV) era de 8/10 en ojo derecho (OD) y 10/10 en ojo izquierdo (OI) mejor corregida. A la biomicroscopía se observó edema e hiperemia en borde palpebral, intensa hiperemia conjuntival, reacción papilar en conjuntiva tarsal superior e inferior, reacción en cámara anterior positiva y precipitados retroqueráticos granulomatosos en ambos ojos. La presión intraocular resultó en 14 mmHg para OD y 15 mmHg para OI. El examen de fondo de ojos resultó sin particularidades. Se realizaron OCT de nervio óptico, capa de células ganglionares, capa de fibras nerviosas y campo visual computarizado; estudios que no mostraron cambios significativos respecto del control previo (figs. 1 y 2).

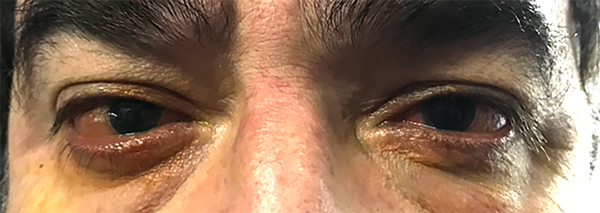
Figura 1. Examen ocular externo. Se observa edema e hiperemia en borde palpebral con hiperemia conjuntival.
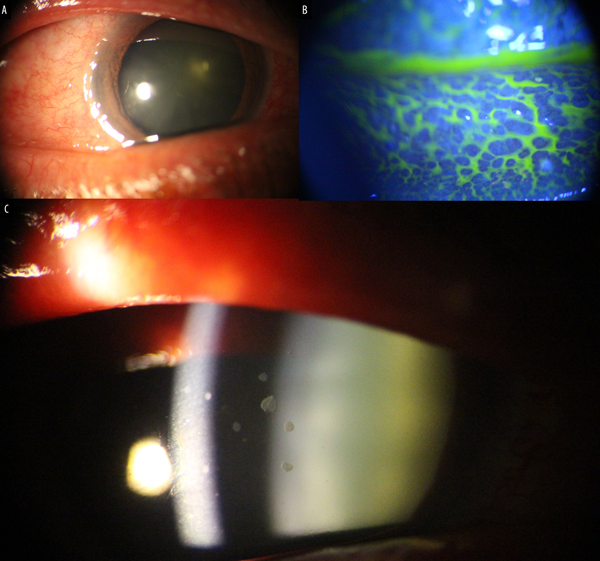
Figura 2. A la biomicroscopía se observa hiperemia conjuntival mixta (A), reacción papilar en conjuntiva tarsal inferior (B) y precipitados retroqueráticos gruesos “en grasa de carnero” (C).
Ante los hallazgos encontrados se solicitó una serie de estudios complementarios. Se realizó un hemograma completo, tipificación HLA-B27, pruebas serológicas para sífilis (VDRL y FTA-Abs), concentración sérica de la enzima convertidora de angiotensina (ECA), prueba de tuberculina (PPD) y radiografía de tórax. En todos los casos resultando dentro de parámetros normales.
En función de los signos y síntomas clínicos, y tras haber descartado otras etiologías mediante estudios complementarios, se planteó el diagnóstico de conjuntivitis alérgica solapada a una uveítis anterior granulomatosa bilateral, secundaria al uso tópico de brimonidina. Ante este cuadro, se decidió suspender el colirio de brimonidina y sustituirla por un nuevo agente antiglaucomatoso. Dado el antecedente de broncoespasmo y la contraindicación para el uso de betabloqueantes tópicos (timolol sólo o en combinación) se indicó brinzolamida al 1%, una gota cada 8 horas. Asimismo se prescribió un corticosteroide tópico de baja potencia (loteprednol), también cada 8 horas, por un período de siete días. En los controles sucesivos se evidenció una importante mejoría sintomática, ausencia de hiperemia conjuntival, reacción en cámara anterior negativa y disminución progresiva en el número y tamaño de los precipitados retroqueráticos. La ausencia completa de estos precipitados se constató a las tres semanas de iniciado el tratamiento. La presión intraocular en ambos ojos se mantuvo estable, entre 16 y 17 mmHg, en todos los controles. Tras la resolución del cuadro se indicó continuar con controles oftalmológicos habituales cada 4 a 6 meses para el seguimiento del glaucoma (fig. 3).
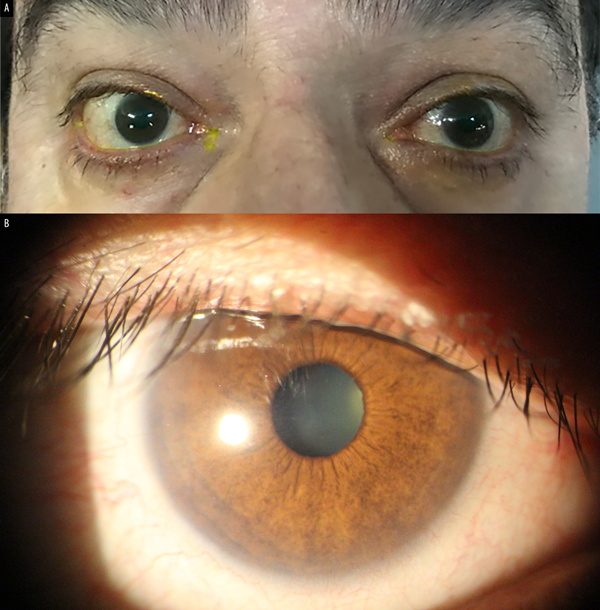
Figura 3. Resolución completa del cuadro (A), con desaparición de precipitados retroqueráticos gruesos a las 3 semanas de iniciado el tratamiento (B).
Discusión
La uveítis anterior granulomatosa asociada al uso de brimonidina tópica ha sido descrita en numerosas publicaciones desde hace varios años. El mayor número de casos reportados corresponde a un artículo publicado en 2020, que documentó 16 pacientes afectados (26 ojos) que habían sido evaluados entre los años 2015 y 20194.
Los hallazgos clínicos pueden diferir y hasta el momento no se ha identificado un aspecto patognomónico. No obstante, la presentación más frecuente incluye hiperemia conjuntival mixta y precipitados retroqueráticos en grasa de carnero. También se han comunicado casos con marcada actividad inflamatoria en cámara anterior (células, flare) y sinequias posteriores. En aproximadamente dos tercios de los ojos afectados se observó presión intraocular elevada configurando un cuadro de uveítis hipertensiva. El intervalo entre el inicio del tratamiento con brimonidina y la presentación de la uveítis varió ampliamente: desde 1 semana hasta 49 meses (mediana 15 meses)4.
Aún no está claro el mecanismo exacto responsable de la uveítis anterior inducida por brimonidina. Se ha postulado que el tratamiento prolongado con este fármaco podría inducir un aumento de citocinas inflamatorias en el humor acuoso contribuyendo a la patogénesis del cuadro5.
Entre los efectos adversos más frecuentes asociados a la brimonidina se encuentran la conjuntivitis alérgica, la conjuntivitis folicular y el prurito ocular; con una incidencia estimada del 7% al 15% de los pacientes. En diversos reportes se ha destacado la interrupción del uso del fármaco debido a estas manifestaciones en la superficie ocular. Ciertos autores han planteado la hipótesis de una posible secuencia patológica en la que la conjuntivitis alérgica precede al episodio de uveítis anterior. Entonces, es probable que algunos pacientes abandonen el tratamiento tras el desarrollo de la conjuntivitis y antes de la aparición de la uveítis; lo que explicaría en parte la menor frecuencia de casos de esta última2,6-7.
En cuanto al manejo terapéutico, se recomienda la suspensión de la brimonidina con o sin la administración de corticoides y/o colirios antiinflamatorios no esteroides según la gravedad del cuadro. De esta manera, la inflamación resuelve rápidamente sin recidivas mientras no se vuelva a administrar el fármaco. Un análisis de casos realizado en 2020 evidenció la resolución completa y rápida de la uveítis tras la suspensión de brimonidina de forma aislada en un tercio de los casos, mientras que en los casos restantes se requirió la adición de una breve pauta de esteroides tópicos4.
En 1981, Naranjo et al- propusieron una serie de siete criterios para establecer la causalidad de reacciones adversas por fármacos. Aunque no todos se cumplen en los casos de uveítis por brimonidina, se observan algunos de los más relevantes: recuperación tras la suspensión del fármaco, ausencia de otras causas identificables de uveítis y evidencia objetiva del cuadro inflamatorio con recurrencia tras la reexposición8.
A pesar de la fuerte asociación entre la uveítis y el uso de brimonidina observada en los múltiples reportes no puede descartarse la existencia de una predisposición individual en ciertos pacientes a desarrollar fenómenos uveíticos; en los que el tratamiento con el fármaco simplemente actuará como factor desencadenante. Por lo tanto, si bien es probable que no todos los pacientes estén expuestos a padecer este cuadro, se requerirían más estudios para establecer el perfil de riesgo en las diferentes poblaciones6.
Conclusión
Este caso muestra que la brimonidina tópica puede inducir uveítis anterior granulomatosa bilateral tras un período prolongado de uso. La resolución clínica fue completa luego de suspender el fármaco y administrar corticoides tópicos, manteniéndose estable la presión intraocular. Estos hallazgos apoyan la necesidad de considerar esta asociación en pacientes en seguimiento por glaucoma.
Referencias
1. Oh DJ, Chen JL, Vajaranant TS, Dikopf MS. Brimonidine tartrate for the treatment of glaucoma. Expert Opin Pharmacother 2019; 20(1): 115-122. doi:10.1080/14656566.2018.1544241.
2. Beltz J, Zamir E. Brimonidine induced anterior uveitis. Ocul Immunol Inflamm 2016; 24(2): 128-133. doi:10.3109/09273948.2015.1037845.
3. Cano Parra J, Díaz-Llopis M. Uveítis inducida por fármacos. Arch Soc Esp Oftalmol 2005; 80(3): 137-149. doi:10.4321/s0365-66912005000300004.
4. Hopf S, Mercieca K, Pfeiffer N, Prokosch-Willing V. Brimonidine-associated uveítis: a descriptive case series. BMC Ophthalmol 2020; 20(1): 489. doi:10.1186/s12886-020-01762-w.
5. Shin HY, Lee HS, Lee YC, Kim SY. Effect of brimonidine on the B cells, T cells, and cytokines of the ocular surface and aqueous humor in rat eyes. J Ocul Pharmacol Ther 2015; 31: 623-626. doi:10.1089/jop.2015.0067.
6. Byles DB, Frith P, Salmon JF. Anterior uveitis as a side effect of topical brimonidine. Am J Ophthalmol 2000; 130: 287-291. doi:10.1016/s0002-9394(00)00491-8.
7. Clemente-Tomás R, Arciniegas-Perasso CA, Hervás-Hernandis JM, García-Ibor F, Ruiz-Del Río N, Duch-Samper AM. Hypertensive acute granulomatous anterior uveitis as a side effect of topical brimonidine. Arch Soc Esp Oftalmol (Engl Ed) 2018; 93(10): 511-514. doi:10.1016/j.oftal.2018.05.005.
8. Naranjo CA, Busto U, Sellers EM, Sandor P, Ruiz I, Roberts EA, Janecek E, Domecq C, Greenblatt DJ. A method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther 1981; 30: 239-245. doi:10.1038/clpt.1981.154.