TÉCNICAS QUIRÚRGICAS Y MÉTODOS DIAGNÓSTICOS
Técnica retromodal en oftalmología: aplicaciones diagnósticas actuales y perspectivas clínicas
Juan Manuel López, María Soledad Pighin, Ignasi Jürgens
Institut Català de Retina, Barcelona, España.
Recibido: 8 de julio de 2025.
Aprobado: 12 de agosto de 2025.
Autor corresponsal
Dr. Juan Manuel López
Institut Català de Retina
Calle Ganduxer, 117
(08022) Barcelona
España
drlopezjuan@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2025; 18(3): e389-e396.
DOI: https://doi.org/10.70313/2718.7446.v18.n3.438
Financiación
Los autores no recibieron apoyo financiero para la investigación, autoría y/o publicación de este artículo.
Conflicto de intereses
Los autores declaran no tener ningún potencial conflicto de intereses en relación con la investigación, la autoría y/o la publicación de este trabajo.
Resumen
Los oftalmoscopios láser de barrido (SLO, por sus siglas en inglés) fueron desarrollados con el objetivo de generar imágenes con alto contraste de las capas coriorretinales. La adquisición de imágenes a través de un orificio estenopeico permite el funcionamiento en modo confocal directo, que se emplea en la mayoría de los dispositivos actualmente disponibles en el mercado. La posibilidad de realizar un desplazamiento lateral de ese orificio estenopeico —ya sea hacia la derecha o hacia la izquierda, así como el uso de una apertura anular— posibilita el funcionamiento en modo confocal indirecto.
Este modo confocal indirecto —denominado retromodal por el fabricante (retromode, término frecuentemente utilizado en inglés)— está actualmente disponible desde el año 2010 y lo distribuye exclusivamente la empresa Nidek en los dispositivos SLO Nidek F-10 y Mirante SLO.
La técnica de imagen retromodal (IRM) proporciona una percepción de profundidad que permite resaltar el relieve asociado a estructuras patológicas retinales o subretinales.
En esta revisión actualizada se describe el principio del funcionamiento de esta novedosa técnica, además de ilustrar algunas de sus aplicaciones en la clínica diaria.
Palabras clave: imágenes de retina, SLO, técnica retromodal, degeneración macular asociada a la edad; retinopatía diabética.
Retromode in ophthalmology: current diagnostic applications and clinical perspectives
Abstract
Scanning laser ophthalmoscopes (SLO) were developed with the aim of generating high-contrast images of the chorioretinal layers. Image acquisition through a pinhole aperture enables operation in direct confocal mode, which is employed in the majority of currently available commercial devices.
The ability to laterally displace the pinhole aperture—either to the right or left— as well as the use of an annular aperture, allows for operation in indirect confocal mode.
This indirect confocal mode, termed “RetroMode” by the manufacturer, has been available since 2010 and is exclusively distributed by Nidek in the SLO Nidek F-10 and Mirante SLO devices.
The retromode imaging technique (RMI) provides a perception of depth, enhancing the topographic features of retinal or subretinal pathological structures.
This updated review describes the operating principles of this novel imaging modality and illustrates some of its applications in daily clinical practice.
Keyword: retinal images, SLO, retromode technique, age related macular degeneration, diabetes retinopathy.
Técnica retromodal em oftalmologia: aplicações diagnósticas atuais e perspectivas clínicas
Resumo
Os oftalmoscópios a laser de varredura (SLOs, por suas siglas em inglês) foram desenvolvidos para gerar imagens de alto contraste das camadas coriorretinianas. A aquisição de imagens por meio de um orifício permite a operação em modo confocal direto, utilizado na maioria dos dispositivos atualmente disponíveis no mercado. A capacidade de deslocar o orifício lateralmente —para a direita ou para a esquerda— e o uso de uma abertura anular permitem a operação em modo confocal indireto.
Este modo confocal indireto —denominado retro mode pelo fabricante (retro mode, termo frequentemente utilizado em inglês)— está disponível desde 2010 e é distribuído exclusivamente pela Nidek nos dispositivos Nidek F-10 e Mirante SLO.
A imagem capturada em modo retro (RM) proporciona percepção de profundidade que destaca o relevo associado a estruturas retinianas ou subretinianas patológicas.
Esta revisão atualizada descreve o princípio operacional desta nova técnica e ilustra algumas de suas aplicações na prática clínica diária.
Palavras-chave: imagem da retina, SLO, técnica retro mode, degeneração macular relacionada à idade, retinopatia diabética.
Introducción
Un oftalmoscopio SLO explora la retina mediante uno o varios haces de láser de pequeño diámetro de forma secuencial que posteriormente se recolectan punto por punto a partir de las zonas retinales iluminadas.
Los SLO confocales (SLOc) generan imágenes con alta resolución y contraste debido a que emplean una apertura confocal ópticamente conjugada a un plano coriorretinal que se encuentra centrada sobre el haz de luz. Esta apertura centrada limita la captación de luz exclusivamente a los fotones que se retrorreflejan “directamente” hacia el detector del SLO. La apertura centrada incrementa el contraste al bloquear los fotones que retornan al detector desde puntos del fondo ocular alejados del punto de iluminación, eliminando de esta manera el deslumbramiento que tales fotones podrían generar1.
El desplazamiento de “la apertura u orificio estenopeico” hacia la derecha (DR) o hacia la izquierda (DL) permite generar imágenes con un efecto de relieve. Estos relieves aparecen invertidos entre ambas imágenes, es decir, las estructuras que se observan en relieve en DR suelen aparecer en depresión en DL, y viceversa.
Esta modalidad de imagen retinal en modo indirecto —denominada “RMI” por la empresa Nidek— proporciona una impresión visual de profundidad o de pseudo tridimensión (3-D) basada en el efecto de sombreado de las estructuras de la retina y del epitelio pigmentario retinal (EPR), permitiendo así resaltar el relieve asociado a las estructuras patológicas retinales o subretinales.
La obtención de imágenes bajo esta técnica se encontraba disponible desde el año 2010 bajo el dispositivo F-10 SLO (Nidek Co., Gamagori, Japón), no obstante, recientemente la versión actualizada capaz de producir este tipo de imágenes es el Mirante SLO/OCT (Nidek Co., Gamagori, Japón).
Es entonces que a partir del año 2010 hasta la actualidad varios artículos científicos evidenciaron la implementación de esta novedosa técnica sobre las diversas patologías coriorretinales; las primeras publicaciones científicas detallan su implementación sobre los estadios precoces de la degeneración macular asociada a la edad (DMAE), donde la técnica permitió cuantificar y caracterizar los diferentes depósitos drusenoides retinales2.
Por otro lado, un reporte de investigación sobre el edema macular cistoide de diferentes etiologías en 101 ojos demostró que la técnica permite visualizar cada espacio quístico localizado en cualquier capa de la retina, lo que facilita la detección y extensión del edema macular3.
En lo que respecta a la retinopatía diabética, se realizó un trabajo de investigación para la identificación de impactos producidos por el láser de diodo en modo micropulsado-subumbral en el edema macular sobre 8 pacientes con edema macular diabético y 1 paciente con edema macular secundario a oclusión de rama venosa de la retina. Los autores concluyeron que la técnica de RMI es útil para detectar los sitios de aplicación del láser, ya que estos no fueron visibles con la imagen a color del fondo de ojos, y probablemente esta particular identificación se relacionaría con edema del epitelio pigmentario tras la aplicación del láser; por lo que esta técnica resulta valiosa para confirmar las localizaciones y eficacias de la fotocoagulación con láser de diodo micropulsado subumbral4.
En la coriorretinopatía serosa central, el RMI permite delimitar el desprendimiento seroso de retina. Además, facilita la visualización del efecto de relieve asociado a un desprendimiento del epitelio pigmentario (DEP) o alteraciones pigmentarias que pueden presentarse de forma conjunta en esa patología5. Según literatura publicada, el fluido subretinal se observa como una protuberancia translúcida, convexa, redondeada y bien definida con apariencia tridimensional. En cuanto al DEP, se ve como una lesión translúcida, convexa, elevada, de forma circular o irregular6.
Reportes de implementación de la técnica en casos clínicos
1. Atrofia geográfica
La atrofia geográfica (AG) se define como una forma avanzada de DMAE que ocasiona una pérdida progresiva e irreversible de la función visual. Se caracteriza por la presencia de lesiones atróficas claramente delimitadas en la retina externa, resultante de la pérdida de fotorreceptores, EPR y la capa subyacente de la coriocapilar.
La fotografía en color del fondo de ojo y la autofluorescencia del fondo de ojo (FAF) son dos de las principales herramientas utilizadas para el diagnóstico y seguimiento de la AG.
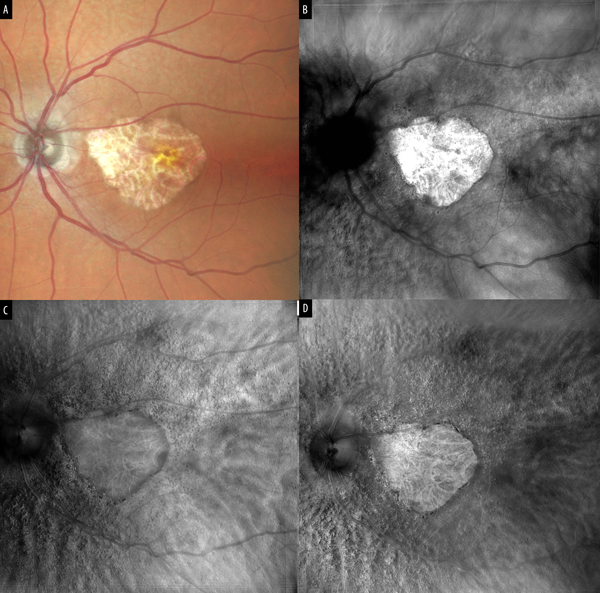
Un estudio sobre 40 ojos de 40 pacientes con evidencia clínica de AG comparó la habilidad de la técnica de RMI en la medición de área de atrofia (fig. 1) versus las imágenes adquiridas mediante retinografía color de fondo de ojo y FAF tanto bajo filtro de tipo verde y azul respectivamente. Los autores concluyeron que la correlación de las diferentes mediciones de las áreas de atrofia geográfica no demostró diferencias significativas7.

Figura 1. Atrofia geográfica. (A) Imagen cSLO pseudocolor que muestra el área macular redondeada de atrofia geográfica (AG). Se observan los vasos coroideos subyacentes rodeada de pigmentos de tipo drusenoide. (B) Imagen en retromodal de tipo anular donde se delimita hiperreflectivamente el área de AG. (C) Imagen retromodal con desviación a la derecha y (D) con desviación a la izquierda, donde la AG se ve como área delimitada redondeada con reflectividad homogénea y visualización de los vasos coroideos subyacentes. Además, se observa el relieve periférico producido por la presencia de drusas retinales.
2. Drusas retinales
Se definen como elevaciones a nivel del epitelio pigmentario retinal. Las drusas representan cambios incipientes en el fondo de ojo que son indicativos de DMAE y se anticipa que su identificación temprana cobra un rol importante ante la posibilidad de realizar cribados y posibilidad de terapias futuras.
La fotografía en color del fondo de ojo ha sido durante mucho tiempo el estándar de oro para determinar el estadio clínico de la DMAE no neovascular.
Un estudio realizado sobre pacientes con estadios precoces de DMAE demostró que la técnica de RMI permitió la identificación con mayor sensibilidad y especificidad de drusas de pequeño tamaño (diámetro ≤ 125 µm) en comparación con las imágenes obtenidas del fondo de ojo con pseudocolor confocal2.
La modificación del relieve retinal causado por las drusas puede explicar la capacidad de la técnica de RMI para caracterizar sus localizaciones y diferentes tipos, permitiendo detectar lesiones en estadios tempranos como así también la posibilidad de monitorear su progresión y establecer un pronóstico evolutivo, lo que en la actualidad son aspectos clave de la práctica médica8.
La figura 2 representa la visualización de drusas en la imagen en pseudocolor que evidencian alteraciones del epitelio pigmentario. La imagen obtenida mediante RMI en DR y DL permite identificar elevaciones o depresiones respectivamente con mayor especificidad que la imagen en pseudocolor, demostrando así su implementación específica para el pronóstico y seguimiento.
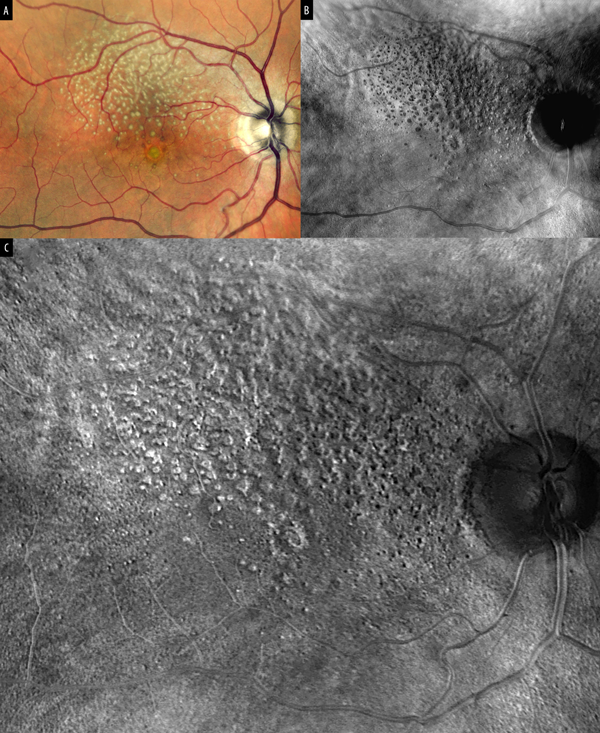
Figura 2. Depósitos retinales drusenoides: (A) La fotografía con oftalmoscopio láser de barrido en color (cSLO) en pseudocolor muestra múltiples depósitos redondos y amarillos de tipo drusoide sobre el área peripapilar y arcada vascular superior hacia mácula. El número y la extensión de las drusas son notablemente más visibles en las imágenes en RMI que en la imagen obtenida con cSLO. Las imágenes pseudo-3D obtenidas con RMI pueden presentarse como pseudo-elevaciones (convexas) cuando las sombras oscuras se desvían hacia la derecha (B) o como pseudo-inversiones (cóncavas) cuando la iluminación proviene del lado izquierdo (C) demostrando así el efecto espejo entre ambas.
3. Drusas del nervio óptico
Las drusas del nervio óptico (DNO) son estructuras redondeadas de naturaleza cálcica que se desarrollan en el nervio óptico y pueden evolucionar de forma dinámica con el paso de los años originando alteraciones campimétricas. Histológicamente consisten en matrices irregulares y concéntricas de mucoproteínas que suelen estar calcificadas y localizadas tanto extra como intracelularmente. Se encuentran en un 0,3-2,0% de la población general y en un 3,1% en aquellos con antecedentes familiares de DNO9-10.
Las DNO se diagnostican mediante examen fundoscópico o imágenes multimodales. Las visibles se presentan como cuerpos de color amarillo blanquecino, altamente retráctiles, y los bordes del disco óptico pueden percibirse como congestionados y elevados. A pesar de esta apariencia típica, el diagnóstico de DNO puede resultar difícil, ya que a veces no son visibles, especialmente en niños.
La imagenología multimodal de fondo de ojo en color, FAF o cercana al infrarrojo —near infra-red (NIR)— son métodos de diagnóstico rápidos y eficaces para la detección de DNO. En 2018 se acordó a la tomografía de coherencia óptica con imágenes de profundidad mejorada (EDI-OCT) como el gold standard para el diagnóstico de DNO11.
En reportes actuales sobre la implementación de RMI en pacientes con DNO, así como la comparación con los demás métodos de imágenes multimodales en-face, reveló que la técnica de RMI podía demostrar más detalladamente las características distintivas de las drusas, representadas a través de imágenes pseudo-3D, en las que se objetivan los numerosos relieves de morfología ovaladas a lo largo del contorno de la cabeza del nervio óptico, así como puntos refractivos blancos que se pueden identificar rápidamente y que se correlacionan con la presencia de calcificaciones superficiales (fig. 3).
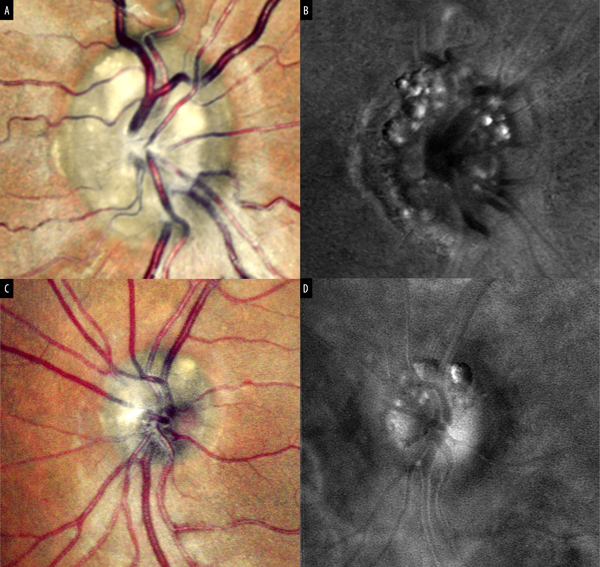
Figura 3. Drusas del disco óptico. Imagen cSLO en pseudocolor (A y C) se observa la presencia de elevaciones homogéneas de color blanco-amarillentas del borde del disco óptico. En las imágenes en RMI (B y D) se observa la hiperreflectividad que permite la detección morfológica individual de cada una de las drusas en alta definición.
Además, el software incorporado en el equipo Mirante permite realizar mediciones en parámetros específicos para cada una de las drusas presentes, por lo que se convierte en una herramienta valiosa para el monitoreo a largo plazo de los posibles cambios morfológicos en esa patología12.
Esta técnica ha demostrado ser especialmente útil en casos donde la fotografía del fondo de ojo tradicional, el NIR o la autofluorescencia del fondo (FAF) son deficientes. Además, el conocimiento de los diferentes patrones en la imagenología multimodal proporciona una mejor comprensión de los mecanismos subyacentes y medios más sensibles para detectar las DNO.
Conclusión
En la era de la multimodalidad, la técnica de RMI es un procedimiento novedoso, rápido y no invasivo que, aunque aún no se emplea de forma generalizada en la práctica clínica, ha demostrado ser una herramienta útil en el diagnóstico, seguimiento y evaluación de diferentes enfermedades retinales.
Su capacidad para resaltar alteraciones sutiles y precoces del relieve retinal la convierte en un complemento valioso dentro de un enfoque de imagen multimodal.
No obstante, su naturaleza bidimensional limita su capacidad para realizar mediciones de profundidad, lo que requiere de su integración con otras técnicas de imagen multimodal como la OCT.
Conocer tanto sus fortalezas como sus limitaciones permitirá optimizar su aplicación clínica.
Referencias
1. Mainster MA, Desmettre T, Querques G, Turner PL, Ledesma-Gil G. Scanning laser ophthalmoscopy retroillumination: applications and illusions. Int J Retina Vitreous 2022; 8: 71. doi: 10.1186/s40942-022-00421-0.
2. Cozzi M, Monteduro D, Parrulli S, Corvi F, Zicarelli F, Corradetti G, Sadda SR, Staurenghi G. Sensitivity and specificity of multimodal imaging in characterizing drusen. Ophthalmol Retina 2020; 4(10): 987-995. doi: 10.1016/j.oret.2020.04.013.
3. Yamamoto M, Mizukami S, Tsujikawa A, Miyoshi N, Yoshimura N. Visualization of cystoid macular oedema using a scanning laser ophthalmoscope in the retro-mode. Clin Exp Ophthalmol 2010; 38(1): 27-36. doi: 10.1111/j.1442-9071.2010.02193.x.
4. Ohkoshi K, Tsuiki E, Kitaoka T, Yamaguchi T. Visualization of subthreshold micropulse diode laser photocoagulation by scanning laser ophthalmoscopy in the retro mode. Am J Ophthalmol 2010; 150(6): 856-862. doi: 10.1016/j.ajo.2010.06.022.
5. Savastano MC, Fossataro C, Sadun R, Scupola A, Sammarco MG, Rizzo C, Pafundi PC, Rizzo S. Central serous chorioretinopathy by autofluorescence, enface and SLO-retromode imaging. Life (Basel) 2023; 13(6): 1407. doi: 10.3390/life13061407.
6. Shin YU, Lee BR. Retro-mode imaging for retinal pigment epithelium alterations in central serous chorioretinopathy. Am J Ophthalmol 2012; 154(1): 155-163.e4. doi: 10.1016/j.ajo.2012.01.023.
7. Corradetti G, Byon I, Corvi F, Cozzi M, Staurenghi G, Sadda SR. Retro mode illumination for detecting and quantifying the area of geographic atrophy in non-neovascular age-related macular degeneration. Eye (Lond) 2022; 36(8): 1560-1566. doi: 10.1038/s41433-021-01670-3.
8. Ranetti AE, Stanca HT, Tăbăcaru B, Teodoru A, Munteanu M, Stanca S. Retromode imaging in age-related macular degeneration. Medicina (Kaunas) 2023; 59(4): 647. doi: 10.3390/medicina59040647.
9. Yan Y, Ludwig CA, Liao YJ. Multimodal imaging features of optic disc drusen. Am J Ophthalmol 2021; 225: 18-26. doi: 10.1016/j.ajo.2020.12.023.
10. Ricciotti G, Miere A, Colantuono D, Souied EH. Optic disc drusen using retromode scanning laser ophthalmoscopy. J Neuroophthalmol 2024; 44(3): e479-e480. doi: 10.1097/WNO.0000000000002035.
11. Malmqvist L, Bursztyn L, Costello F, Digre K, Fraser JA, Fraser C, Katz B, Lawlor M, Petzold A, Sibony P, Warner J, Wegener M, Wong S, Hamann S. The optic disc drusen studies consortium recommendations for diagnosis of optic disc drusen using optical coherence tomography. J Neuroophthalmol 2018; 38(3): 299-307. doi: 10.1097/WNO.0000000000000585.
12. Lopez JM, Rabinovich M, Mehanna CJ, Ricciotti G, Crincoli E, Semoun O, Miere A, Souied EH. Retro-mode imaging for the diagnosis of optic disc drusen: a case series. Arch Soc Esp Oftalmol (Engl Ed) 2024; 99(5): 187-194. doi: 10.1016/j.oftale.2024.02.001.