ARTÍCULOS DE REVISIÓN
Medicina regenerativa y celular en oftalmología: 25 años de historia desde el Litoral argentino
Alejo Vercesi
Cátedra de Oftalmología de la Universidad Nacional de Rosario, Rosario (Santa Fe) Argentina.
Recibido: 9 de abril de 2025.
Aprobado: 20 de mayo de 2025.
Contacto
Prof. Dr. Alejo Vercesi
Entre Ríos 286 PB
(2000) Rosario, Santa Fe
Argentina
+54 9341 502-7210
vercesialejo@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2025; 18(2): e136-e142.
https://doi.org/10.70313/2718.7446.v18.n2.417
Resumen
En la Argentina se realiza investigación y desarrollo en oftalmología de relevancia, que ha sido y resulta fundamental para el crecimiento de diferentes áreas a nivel internacional. En general son hechos que en nuestro país se diluyen ante otras problemáticas y necesidades coyunturales. Pero con la función de estimular y también dejar registro para el presente y las futuras generaciones se ha desarrollado este trabajo. Se trata de un breve recorrido bajo el formato de una revisión narrativa donde se describen los desarrollos de investigación en medicina regenerativa y celular en oftalmología y su aplicación en la clínica y en la cirugía ocular realizados desde Rosario, Argentina, durante el primer cuarto del siglo 21. Se pasó desde los modelos animales —donde se evaluaron los alcances regenerativos de los hemoderivados en las alteraciones de la superficie ocular para poder utilizarse como bioadhesivos en reemplazo de las suturas convencionales y para sellar úlceras perforadas de córnea— hasta las validaciones de su aplicación clínica. También el desarrollo de mallas de fibrina para el tratamiento de agujeros recidivados de mácula y una breve descripción del cultivo de células madre a partir de un segmento de anillo esclerocorneal de material procedente de un banco de córneas.
Palabras clave: medicina regenerativa, ojos, hemoderivados, membrana amniótica, suero autólogo, malla de fibrina.
A 25-year journey in regenerative and cellular ophthalmology from the Argentine Litoral
Abstract
In Argentina, relevant research and development in ophthalmology is conducted, which has been and is fundamental for the growth of different areas at an international levels. In general, these are activities that in our country are diluted in the face of other problems and circumstantial needs. But with the function of stimulating and also to leave a record for present and future generations, the present work has been developed. It is a brief tour under the format of a narrative review, which describes the developments made from Rosario, Argentina, during the first quarter of the 21st century, research in regenerative and cellular medicine in ophthalmology and its application in clinical and ocular surgery. From animal models —where the regenerative reach of hemoderivatives in ocular surface alterations was evaluated, to their use as bioadhesives to replace conventional sutures and to seal perforated corneal ulcers— to the validation of their clinical application. Also the development of fibrin meshes for the treatment of recurrent macular holes and a brief description of the culture of stem cells from a segment of sclero-corneal ring material from a corneal bank.
Keywords: regenerative medicine, eyes, hemoderivatives, amniotic membrane, autologous serum, fibrin meshwork.
Medicina regenerativa e celular em oftalmologia: 25 anos de história desde a região do Litoral argentino
Resumo
Na Argentina, são realizadas importantes pesquisas e desenvolvimentos em oftalmologia, que foram e continuam sendo essenciais para o crescimento de diversas áreas em nível internacional. Em geral, são fatos que em nosso país estão diluídos em outros problemas e necessidades atuais. Mas este trabalho foi desenvolvido com o propósito de estimular e também deixar um registro para as gerações presentes e futuras. Esta é uma breve revisão narrativa que descreve os desenvolvimentos na pesquisa em medicina regenerativa e celular em oftalmologia e suas aplicações clínicas e cirúrgicas conduzidas em Rosário, Argentina, durante o primeiro quarto do século XXI. O estudo progrediu de modelos animais —onde o potencial regenerativo de derivados do sangue em distúrbios da superfície ocular foi avaliado para uso como bioadesivos para substituir suturas convencionais e selar úlceras de córnea perfuradas— para a validação de sua aplicação clínica. Também o desenvolvimento de malhas de fibrina para o tratamento de buracos maculares recorrentes e uma breve descrição da cultura de células-tronco a partir de um segmento de anel esclerocorneano de material de um banco de córneas.
Palavras-chave: medicina regenerativa, olhos, hemoderivados, membrana amniótica, soro autólogo, malha de fibrina.
Introducción
La medicina regenerativa y celular es la que utiliza los tejidos del propio paciente u otro para tratar diferentes patologías, ya sea reparando o reemplazando células dañadas, tejidos u órganos1-4. La medicina regenerativa estimula la propia reparación a través de los distintos tejidos del organismo1-2, mientras que la medicina celular utiliza células vivas, especialmente “células madre” que pueden cultivarse en el laboratorio y luego trasplantarse a los pacientes que padecen de patologías por deficiencia de ellas3-4. Es un campo de la medicina que puede aportar novedosas terapias para enfermedades que aún no tienen un tratamiento favorable.
De allí se desprende la importancia de conocer cuál es el recorrido de la medicina regenerativa y el objetivo de la presente revisión es describir el trayecto recorrido desde una ciudad del Litoral de la Argentina desde hace 25 años, compartiendo los aportes que se han hecho desde nuestro lugar, a través del campo de la investigación básica, traslacional y su posterior traslado a la terapéutica oftalmológica de nuestros pacientes.
Desarrollo del tema
La primera cirugía relacionada con la medicina regenerativa que realizamos en nuestra región fue la de una paciente con pannus fibrovascular que cubría la mayor parte de su córnea luego de varias cirugías de un pterigión recidivante. La membrana amniótica se obtuvo de una parturienta que fue intervenida con una cesárea en el Hospital Provincial del Centenario de la ciudad de Rosario (Argentina) el 27 de mayo de 2000. Todo el procedimiento fue realizado luego de contar con las respectivas autorizaciones de la entidad hospitalaria, incluyendo la información y la obtención del consentimiento informado de la paciente. La membrana fue procesada y conservada en líquidos nutrientes y almacenada a -80 grados de temperatura. Las diferentes cirugías realizadas y los resultados obtenidos en las distintas cirugías de la superficie ocular las publicó nuestro grupo en 2018 en un trabajo retrospectivo donde se describieron resultados en 18 pacientes1. Nuestro grupo estuvo en el momento de la innovación, marcando las primeras evidencias del tema desde nuestra región con su primera experiencia en el año 2000, un año donde —por ejemplo— en PubMed sólo se habían publicado 4 trabajos relacionados con el tema6-9. Así comenzó nuestro camino, en sintonía con los avances globales en una época donde se comenzaba a explorar la utilidad de la membrana amniótica para problemas de superficie ocular en general y se discutían sus diferentes formas de uso y procesado, algo que la evidencia fue validando constantemente y que resulta irrefutable hasta la actualidad10-12.
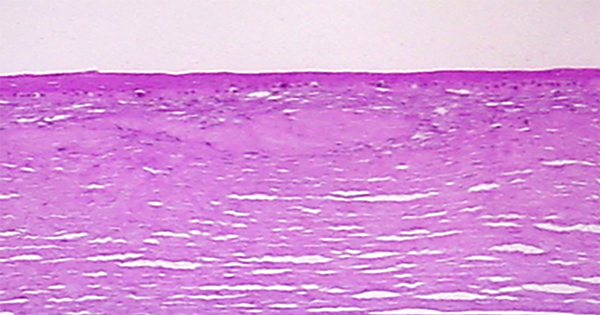
En 2006 realizamos un trabajo experimental en animales para ver el efecto regenerativo del plasma rico en plaquetas en la reparación de úlceras corneales. Éste se llevó a cabo en la Facultad de Veterinaria de la ciudad de Esperanza (Santa Fe, Argentina). Ese estudio también resultó pionero no sólo en la región sino a nivel global, demostrando el efecto regenerativo del plasma rico en plaquetas en un modelo animal de úlceras corneales (figs. 1 y 2), logrando que nuestros resultados fueran validados por pares y publicados tres años más tarde para Iberoamérica en la revista

Figura 1. Lesión no tratada de córnea de conejo. Se observa cicatriz alterada con grumos de colágeno entre el epitelio y el estroma.
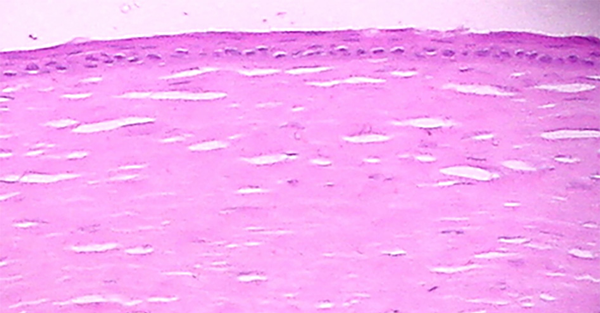
Figura 2. Lesión de córnea de conejo tratada con plasma rico en plaquetas autólogo tópico. La cicatriz corneal es armónica con la interfase epitelio y estroma normal.
Oftalmología Clínica y Experimental (OCE) del Consejo Argentino de Oftalmolología13. Es interesante destacar que en 2006 no había ninguna publicación en PubMed al respecto, aunque diferentes grupos ya estaban investigando; sólo encontramos tres artículos entre 2007 y 2009 sobre el uso de plasma rico en plaquetas y úlceras corneales14-16 y recién aparecieron cuatro trabajos más en 2010 relacionados al tema17-20, incluyendo uno de nuestro país —de Luengo y colaboradores—, pero que evaluaba su aplicación como bioadhesivo para trasplantes lamelares20. Las primeras dos publicaciones sobre el tema en 2007 fueron trabajos liderados por el Dr. Alió y colaboradores14-15, por lo que fue una satisfacción conocer que el artículo que realizamos en 2006 y que se publicó en OCE en 2009 fue citado como antecedente del tema en un trabajo también del grupo del Dr. Alió en 2022 en una de las revistas de la prestigiosa Association for Research in Vision and Ophthalmology (ARVO)21.
Continuando nuestro camino, a partir de nuestro trabajo de experimentación empezamos a utilizar los hemoderivados como el plasma rico en plaquetas en colirio para evaluar su eficacia en el tratamiento de las erosiones y úlcera de la córnea. También desarrollamos un “gel plaquetario” y la “malla de fibrina autóloga” como bioadhesivos en reemplazo de las suturas en oftalmología. Publicamos en 2015 el tratamiento de la deficiencia limbar total con un autotransplante de mucosa bucal en un paciente con quemadura grave de superficie ocular para que actuara como una especie de “limbo sustituto” y membrana amniótica criopreservada para tratar la inflamación y normalizar la superficie ocular, junto con gel plaquetario autólogo en lugar de las suturas conjuntivales (figs. 3 y 4)22. Se trataba de un paciente con glaucoma absoluto y ojo ciego pero con excelente superficie ocular. Se tomaron dos lentículos del limbo esclero-corneal y se implantaron en el limbo del ojo contralateral, que tenía una deficiencia limbar total sin otra patología. Allí usamos gel plaquetario autólogo en reemplazo de las suturas convencionales. El caso tuvo una buena recuperación y se generó una evidencia más de este tipo de opciones terapéuticas para casos graves y especiales. Esto fue parte de lo resumido en el editorial de la Asociación Latinoamericana de Cirujanos de Cataratas, Segmento Anterior y Cirugía Refractiva en 2022, donde también se comentaron las utilidades terapéuticas para el fondo del ojo, algo que mencionaremos más adelante23.
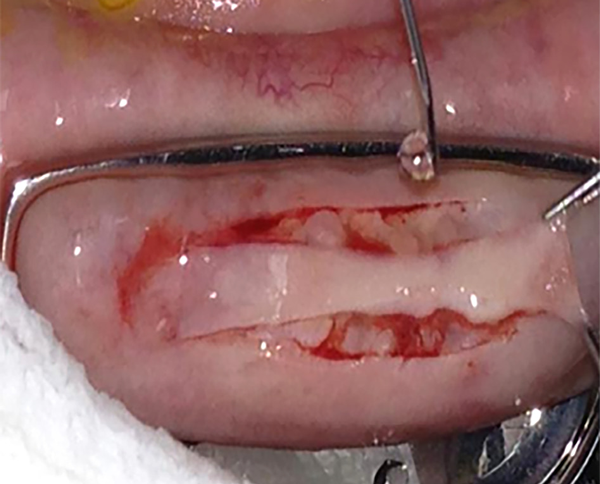
Figura 3. Toma de la mucosa oral.
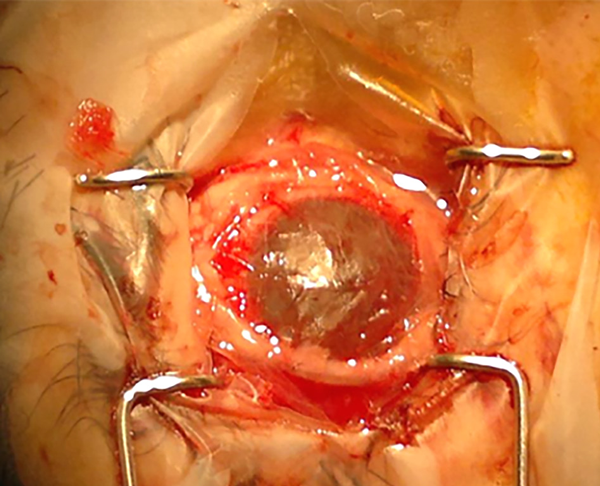
Figura 4. Mucosa bucal alrededor del limbo. La membrana amniótica cubre la superficie ocular.
A mediados de la primera década del siglo XXI difundimos la aplicación de los hemoderivados autólogos en sus distintas variantes para tratar las diferentes alteraciones de la superficie ocular y en 2021 utilizamos por primera vez la malla de fibrina autóloga para obturar una úlcera perforada de córnea en una paciente con síndrome de Sjögren y para el penfigoide ocular cicatricial24. Observamos muy buenos resultados anatómicos y funcionales (figs. 5 y 6). Considerando lo que veníamos obteniendo y dadas las características bioadhesivas y la consistencia del magna de malla de fibrina, decidimos utilizarla para obturar una agujero de mácula recidivado de más de 500 micras luego de la obtención por consentimiento informado del paciente. Ante la falta de membrana limitante interna —porque había sido utilizada en la primera cirugía— usamos un segmento de malla de fibrina autóloga que fue colocado como un “tapón” intrarretinal (figs. 7 a 9). El agujero se cerró y la paciente mejoró su visión a 8/10 (previo a la cirugía era de 1/10). En ambas operaciones el cirujano fue el doctor Fernando Ariel García. Este caso fue presentado en el espacio de “30 minutos de retina”, ciclo organizado por la Sociedad Argentina de Retina y Vítreo en conjunto con el Consejo Argentino de Oftalmología25. A partir de ese primer caso ya contamos con 16 pacientes tratados con este método y es parte de un estudio en progreso.
En cuanto a la medicina celular, hemos realizado un ensayo de cultivo de células madre a partir de un segmento de anillo esclero-corneal obtenido de una córnea del Banco de Ojos de la Provincia de Santa Fe con la intervención de la bióloga molecular del Instituto de Biología Molecular y Celular de Rosario, doctora Claudia Banchio, en un camino que estamos recorriendo en la actualidad.

Figura 5. Úlcera de córnea sellada con malla de fibrina autóloga a las 72 horas de la cirugía.
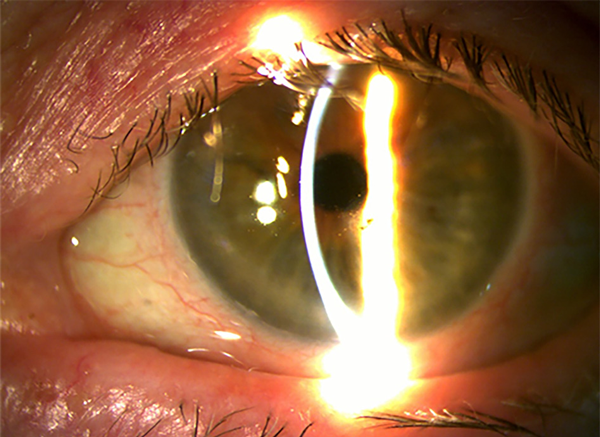
Figura 6. No se ve la malla de fibrina autóloga a los dos meses de la cirugía.
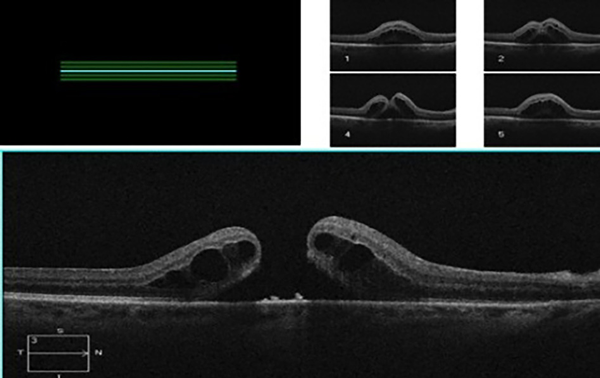
Figura 7. OCT: agujero macular previo a la cirugía AV=1/10 s/c

Figura 8. Agujero macular cerrado a los 5 días de la cirugía.
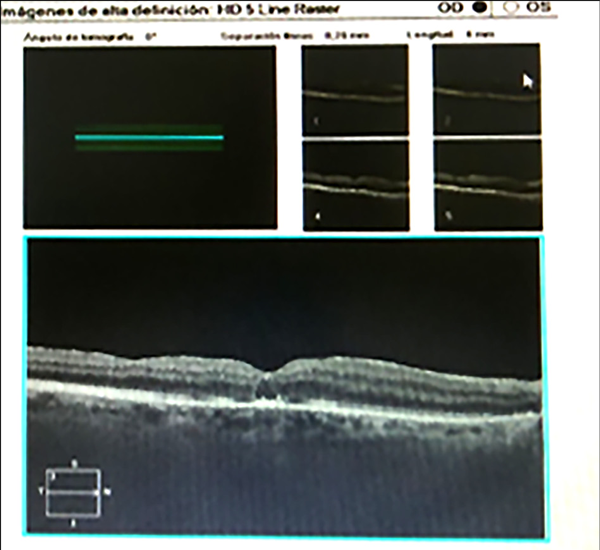
Figura 9. Agujero totalmente cerrado al año de la cirugía con AV= 9/10 s/c.
A continuación describimos el procedimiento que estamos realizando y parte de nuestros resultados preliminares. Tras recibir las muestras en medio de transporte enriquecido se lavaron con solución de buffer PBS estéril. Luego se disgregaron en piezas pequeñas con bisturí estéril y se trataron con tripsina durante 15 min a 37°C. La suspensión de células resultantes y las piezas se sembraron en placas de cultivo conteniendo medio DMEM:F12 (GIBCO) suplementado con B27 (GIBCO) y factores de crecimiento FGF y EGF (SIGMA). Todo el procedimiento se realizó en flujo laminar BSL2. Los cultivos se incubaron en estufas gaseadas CO2 (5%) y a 37°C por 20 días. Cada tres días el medio se suplementó con factores de crecimiento. Diariamente se observaron en microscopio óptico invertido para visualizar las células, su morfología y la ausencia de contaminaciones bacterianas. Se observaron células que se adhirieron a la placa con diferentes morfologías y células que formaron masas celulares tipo esferas. De las piezas se observaron hilos y células que crecieron formando un halo. Al momento de esta revisión, lo que podemos concluir sobre esta línea de investigación es que se necesita realizar un mayor número de ensayos para ajustar las condiciones óptimas de crecimiento de las células madre y anticuerpos específicos para realizar inmunocitoquímica para identificar los tipos celulares presentes y determinar si son células madre u otros tipos celulares primarios derivados del cultivo.
Conclusión
La investigación básica y clínica en oftalmología ha permitido avances concretos en el tratamiento de las diferentes alteraciones de la superficie ocular. Los hemoderivados, como el suero autólogo y el plasma rico en plaquetas autólogo, son efectivos en el tratamiento de erosiones corneales persistentes y úlceras tróficas de la córnea; también pueden utilizarse como bioadhesivos en reemplazo de las suturas convencionales con el gel plaquetario o para sellar úlceras de córnea. Su uso también está siendo validado científicamente en la actualidad para poder sellar agujeros retinales recidivados mediante la malla de fibrina autóloga.
En estos últimos 25 años, desde el Litoral de Argentina, seguimos estando a la vanguardia de los últimos avances médicos oftalmológicos y esperamos poder seguir haciéndolo, intentando estimular para que estas acciones se repliquen y puedan crecer en todo nuestro país.
Referencias
1. Sahle FF, Kim S, Niloy KK et al. Nanotechnology in regenerative ophthalmology. Adv Drug Deliv Rev 2019; 148: 290-307. doi:10.1016/j.addr.2019.10.006.
2. Van Gelder RN, Chiang MF, Dyer MA et al. Regenerative and restorative medicine for eye disease. Nat Med 2022; 28(6): 1149-1156. doi:10.1038/s41591-022-01862-8. [errata corregida en Nat Med 2022; 28(10): 2218. doi: 10.1038/s41591-022-01996-9].
3. Tian Z, Yu T, Liu J, Wang T, Higuchi A. Introduction to stem cells. Prog Mol Biol Transl Sci 2023; 199: 3-32. doi:10.1016/bs.pmbts.2023.02.012.
4. Tan F, Li X, Wang Z, Li J, Shahzad K, Zheng J. Clinical applications of stem cell-derived exosomes. Signal Transduct Target Ther 2024; 9(1): 17. doi:10.1038/s41392-023-01704-0.
5. Vercesi A. El injerto de membrana amniótica en la reconstrucción de la superficie ocular anterior: experiencia personal. Arch Argent Oftalmol 2018; 12: 38-41.
6. Ma DH, See LC, Liau SB, Tsai RJ. Amniotic membrane graft for primary pterygium: comparison with conjunctival autograft and topical mitomycin C treatment. Br J Ophthalmol 2000; 84(9): 973-978. doi:10.1136/bjo.84.9.973.
7. Lee SB, Li DQ, Tan DT, Meller DC, Tseng SC. Suppression of TGF-beta signaling in both normal conjunctival fibroblasts and pterygial body fibroblasts by amniotic membrane. Curr Eye Res 2000; 20(4): 325-334.
8. Basti S, Rao SK. Current status of limbal conjunctival autograft. Curr Opin Ophthalmol 2000; 11(4): 224-232. doi:10.1097/00055735-200008000-00003.
9. Tsai RJ, Li LM, Chen JK. Reconstruction of damaged corneas by transplantation of autologous limbal epithelial cells. N Engl J Med 2000; 343(2): 86-93. doi:10.1056/NEJM200007133430202.
10. Jirsova K, Jones GLA. Amniotic membrane in ophthalmology: properties, preparation, storage and indications for grafting-a review. Cell Tissue Bank 2017; 18(2): 193-204. doi:10.1007/s10561-017-9618-5.
11. Ti SE, Tseng SC. Management of primary and recurrent pterygium using amniotic membrane transplantation. Curr Opin Ophthalmol 2002; 13(4): 204-212. doi:10.1097/00055735-200208000-00003.
12. Paganelli B, Sahyoun M, Gabison E. Conjunctival and limbal conjunctival autograft vs. amniotic membrane graft in primary pterygium surgery: a 30-year comprehensive review. Ophthalmol Ther 2023; 12(3): 1501-1517. doi:10.1007/s40123-023-00689-x.
13. Vercesi A, Atilio Grande G, Echevarría G, Naves A, Décima M et al. Evaluación del uso tópico de factores de crecimiento derivados de plaquetas en el tratamiento de úlcera de córnea en conejos. Oftalmol Clin Exp 2009; 3(1): 23-28.
14. Alio JL, Abad M, Artola A, Rodriguez-Prats JL, Pastor S, Ruiz-Colecha J. Use of autologous platelet-rich plasma in the treatment of dormant corneal ulcers. Ophthalmology 2007; 114(7): 1286-1293.e1. doi:10.1016/j.ophtha.2006.10.044.
15. Alio JL, Pastor S, Ruiz-Colecha J, Rodriguez A, Artola A. Treatment of ocular surface syndrome after LASIK with autologous platelet-rich plasma. J Refract Surg 2007; 23(6): 617-619. doi:10.3928/1081-597X-20070601-13.
16. Marquez de Aracena del Cid R, Montero de Espinosa Escoriaza I. Subconjunctival application of regenerative factor-rich plasma for the treatment of ocular alkali burns. Eur J Ophthalmol 2009; 19(6): 909-915. doi:10.1177/112067210901900603.
17. Tanidir ST, Yuksel N, Altintas O, Yildiz DK, Sener E, Caglar Y. The effect of subconjunctival platelet-rich plasma on corneal epithelial wound healing. Cornea 2010; 29(6): 664-669. doi:10.1097/ICO.0b013e3181c29633.
18. Geremicca W, Fonte C, Vecchio S. Blood components for topical use in tissue regeneration: evaluation of corneal lesions treated with platelet lysate and considerations on repair mechanisms. Blood Transfus 2010; 8(2): 107-112. doi:10.2450/2009.0091-09.
19. López-Plandolit S, Morales MC, Freire V, Etxebarría J, Durán JA. Plasma rich in growth factors as a therapeutic agent for persistent corneal epithelial defects. Cornea 2010; 29(8): 843-848. doi:10.1097/ICO.0b013e3181a81820.
20. Luengo Gimeno F, Gatto SC, Croxatto JO, Ferro JI, Gallo JE. In vivo lamellar keratoplasty using platelet-rich plasma as a bioadhesive. Eye (Lond) 2010; 24(2): 368-375. doi:10.1038/eye.2009.49.
21. Rodriguez AE, Gisbert S, Palazón A, Alio JL. Quantification of growth factors and fibronectin in diverse preparations of platelet-rich plasma for the treatment of ocular surface disorders (E-PRP). Transl Vis Sci Technol 2020; 9(6): 22. doi:10.1167/tvst.9.6.22.
22. Vercesi A, de Pedro JC, Zampierin M, Dalmau A, Ladeveze E et al. Autoinjerto de mucosa bucal, membrana amniótica, bioadhesivos autólogos y cirugía palpebral en deficiencia limbar total. Oftalmol Clin Exp 2015; 8(4): 141-145.
23. Vercesi A. Actualización en el uso de bioadhesivos. Noticiero ALACCSA-R 2022; 50. Disponible en: https://alaccsa.com/editorial-catarata-actualizacion-uso-bioadhesivos-edicion50-2022/
24. Vercesi A, García F, Bianchini C. Malla de fibrina en úlcera perforada. Ofalmol Clin Exp 2022; 15: e223-e227. doi:10.70313/2718.7446.v15.n2.153
25. Vercesi A. García FA. Ciclo 30 minutos de retina. Disponible en: https://www.youtube.com/watch?v=ONw_xBSJgks&t=11s.