CASOS CLÍNICOS
Cierre espontáneo de un agujero macular traumático: a propósito de un caso
Nahuel Flores, Mariano Der Ohanessian
Clínica de Ojos, Córdoba, Argentina.
Oftalmol Clin Exp (ISSNe 1851-2658)
2024; 17(2): e300-e307.
Resumen
Los agujeros maculares son defectos en el espesor de la retina neurosensorial que alteran el contorno foveal. Por lo general son idiopáticos, pero también pueden producirse luego de un traumatismo contuso en el ojo. Nuestro objetivo es evaluar las diferentes estrategias de tratamientos disponibles sobre agujero macular traumático.
Presentamos el caso de un joven masculino de 20 años que sufrió un traumatismo ocular en un partido de fútbol que se complicó con un agujero macular traumático y que se resolvió espontáneamente dos días posteriores al traumatismo.
La técnica diagnóstica de elección es la tomografía de coherencia óptica. Respecto del tratamiento, puede optarse por una estrategia conservadora o quirúrgica dependiendo del tiempo de evolución, espesor y tamaño del agujero macular.
Palabras clave: agujero macular, tomografía de coherencia óptica, traumatismo ocular, conmoción retinal.
Spontaneous closure of a traumatic macular hole: a case report
Abstract
Macular holes are defects in the thickness of the neurosensory retina that alter the foveal contour. They are typically idiopathic but can also occur following blunt eye trauma. Our objective is to evaluate the different available treatment strategies for traumatic macular holes.
We present the case of a 20-year-old male who suffered ocular trauma during a soccer match, complicated by a traumatic macular hole, which spontaneously resolved two days after the trauma.
Optical coherence tomography is the diagnostic technique of choice. Regarding treatment, a conservative or surgical approach can be chosen, depending on the duration, thickness, and size of the macular hole.
Keywords: macular hole, optical coherence tomography, ocular trauma, retinal concussion.
Fechamento espontâneo de buraco macular traumático: relato de caso
Resumo
Os buracos maculares são defeitos na espessura da retina neurossensorial que alteram o contorno foveal. Geralmente são idiopáticos, mas também podem ocorrer após traumatismo ocular contuso. Nosso objetivo é avaliar as diferentes estratégias de tratamento disponíveis para buraco macular traumático.
Apresentamos o caso de um jovem de 20 anos que sofreu trauma ocular em partida de futebol, complicado por buraco macular traumático e que teve resolução espontânea dois dias após o trauma.
A técnica diagnóstica de escolha é a tomografia de coerência óptica. Quanto ao tratamento, pode-se optar por estratégia conservadora ou cirúrgica dependendo do tempo de evolução, espessura e tamanho do buraco macular.
Palavras-chave: buraco macular, tomografia de coerência óptica, trauma ocular, concussão retiniana.
Introducción
La primera descripción de un agujero macular la realiza Knapp en 1869 en un paciente joven que sufrió un traumatismo ocular1. Los agujeros maculares son defectos en el espesor de la retina neurosensorial que alteran el contorno foveal. Por lo general son idiopáticos o están relacionados con la edad, pero también pueden ser traumáticos luego de un traumatismo contuso en el ojo2.
Los traumatismos oculares contusos son una causa relativamente frecuente de consulta en la guardia de oftalmología. Dentro de sus complicaciones se encuentra la formación de un agujero macular que puede presentarse con disminución súbita de la agudeza visual, de manera instantánea tras el traumatismo o manifestarse de forma más tardía, al cabo de varios días o incluso semanas. En una serie se ha visto que la incidencia de agujeros maculares traumáticos es del 1,4% en traumatismos de globo ocular cerrado y del 0,15% en lesiones de globo ocular abierto3. También pueden producirse después de una lesión por láser4 y de una cirugía5.
La tomografía de coherencia óptica (OCT) puede desempeñar un papel esencial en el manejo del paciente tanto en la presentación como durante el seguimiento. Las características que podemos encontrar son: pérdida de espesor completo retinal a nivel foveal con una pendiente abrupta entre los bordes escarpados del agujero y el epitelio pigmentario; presencia de opérculo; cambios quísticos retinales, presencia de una membrana epirretinal; y existencia de anormalidades en la retina circundante6.
Nuestro objetivo es presentar un caso de agujero macular traumático en un paciente joven frente al que se desarrolló una conducta terapéutica expectante y discutir sus características al momento de tomar una decisión.
Caso clínico
Paciente masculino de 20 años de edad, sin antecedentes de relevancia, que acude al servicio de guardia oftalmológica luego de haber recibido un traumatismo con pelota de fútbol en ojo derecho (OD) con una hora de evolución. Refiere que luego del golpe tuvo una disminución súbita de su visión con ese ojo observando una mancha central fija y presencia de dolor en OD. También refirió episodio de náuseas y mareos en el momento previo a la consulta.
Al examen físico, la agudeza visual (AV) era de 2/10 (Snellen) sin corrección (sc) en OD (e igual con corrección con estenopeico) y 10/10sc en ojo izquierdo (OI); al examen en la biomicroscopía solo se observa presencia de leve queratitis central, el resto del examen sin particularidades. La presión intraocular (PIO) en OD era de 20 mmHg, luego coloca una gota de un hipotensor (brimonidina al 0,2% y timolol al 5%) y a los 30 minutos la PIO era de 14 mmHg.
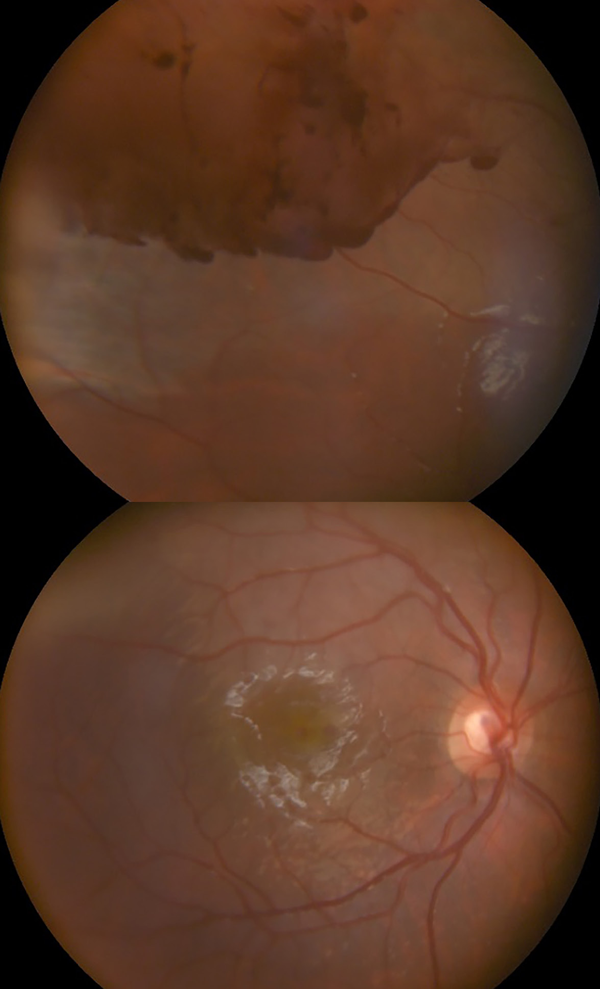
En el fondo del OD se observa zona de conmoción retinal y hemorragia superior sin observarse presencia de desgarros, y además la retina se ve aplicada. Al mismo tiempo se realiza retinografía para documentar tales observaciones (fig. 1).

Figura 1. Retinografía donde se observa hemorragia subretinal superior y edema macular.
Se toma una ecografía en OD donde se observa retina aplicada e imagen compatible con hemorragia superior. Se decide realizar una tomografía de coherencia óptica (OCT Cirrus 5000) en el momento de la consulta y luego hacer un seguimiento los días posteriores del traumatismo con OCT. En el primer estudio realizado se puede observar un agujero macular de espesor completo (fig. 2) y un espesor retinal de 242 micras.
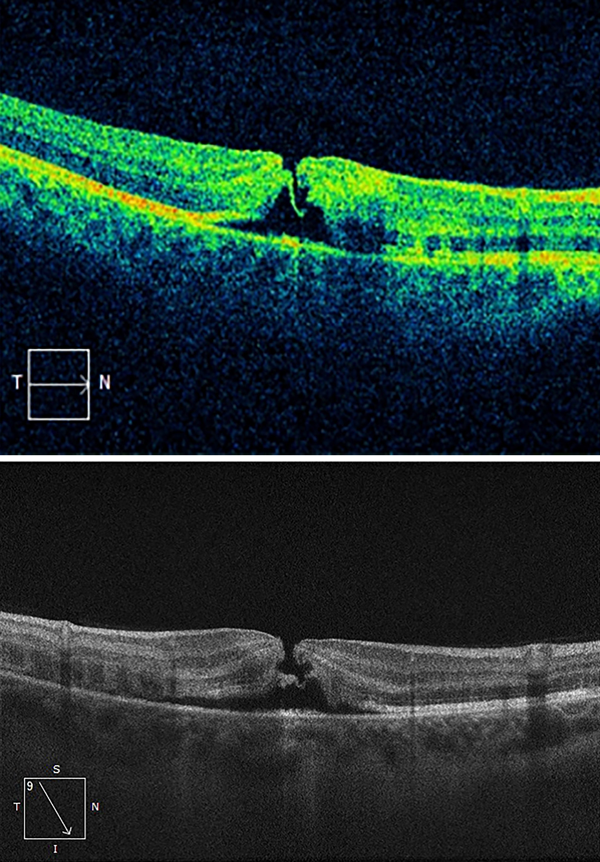
Figura 2. OCT que muestra agujero macular traumático de espesor completo.
Se le aconseja al paciente reposo absoluto y se indica acetato de prednisolona al 1% y fenilefrina al 0,12% vía tópica en OD cada 8 horas.
Se cita a control al paciente 36 horas después del traumatismo y se repite la OCT observándose el agujero macular traumático en vías de cierre (fig. 3) con un espesor retinal de 242 micras. En el momento de la consulta se dictamina que la AV en OD se encontraba en visión cuenta dedos a 2 metros y la PIO se constató en 16 mmHg.
En la tercera consulta, 5 días después del traumatismo, se constata que la visión continuaba sin modificaciones y se observa en OCT el cierre espontáneo del agujero macular (fig. 4) con un espesor retinal de 204 micras.
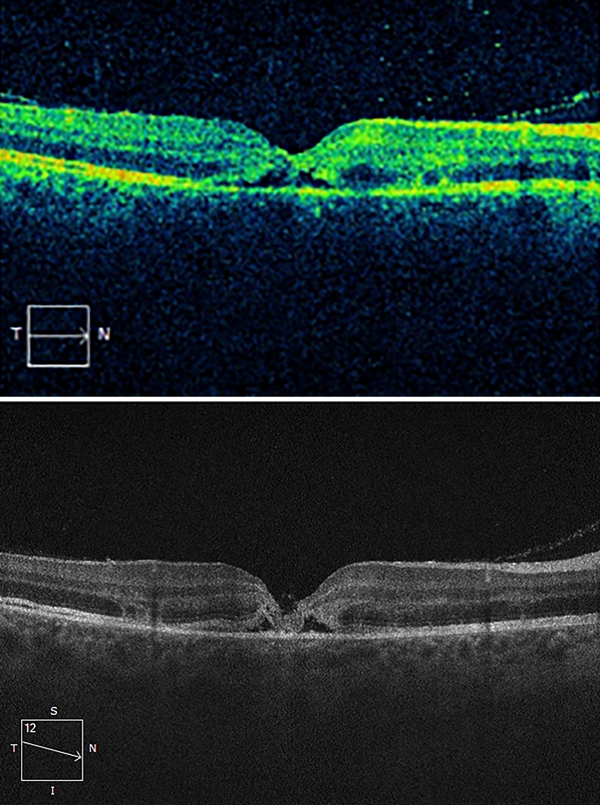
Figura 3. Agujero macular en vías de cierre dos días posteriores al traumatismo.

Figura 4. Agujero macular cerrado 5 días posteriores al traumatismo.
El paciente se mantuvo en control y tras seis meses de seguimiento se comprobó que el cuadro se mantuvo estable, pudiendo confirmar que la resolución espontánea del agujero macular no tuvo complicaciones posteriores hasta el presente. Igualmente, se le explicó el cuadro y se lo ha vuelto a citar en otros seis meses o antes si nota algún cambio en su visión.
Discusión
Existen actualmente varias teorías de la razón por la que se producen los agujeros maculares luego de un trauma contuso: algunas de ellas hablan de que lo más probable sea por una tracción o desprendimiento posterior del vítreo que generen una dehiscencia macular7. En 1997, Gass propuso que los mecanismos por los cuales el traumatismo contuso causa el agujero macular pueden ser uno o la combinación de: necrosis y/o degeneración cistoide poscontusional, hemorragia subfoveal causada por una ruptura coroidea y/o tracción ántero-posterior del vítreo8.
Como se comentó en la introducción, el agujero macular traumático es una patología relativamente infrecuente y para establecer su diagnóstico, la OCT es el método auxiliar más relevante y necesario, ya que además de ofrecer alta resolución e inocuidad para el paciente, permitirá medir, registrar y realizar un seguimiento adecuado para determinar la opción terapéutica más pertinente6,9.
¿Pero qué hacer? ¿Operar o no operar? En la actualidad el tratamiento de los agujeros maculares traumáticos sigue siendo motivo de controversia; como comentaron Thanos y colaboradores, básicamente hay dos tipos de manejo: expectante, con observación o quirúrgico10. Existen varios trabajos como el presente que han publicado casos de resolución espontánea de agujeros maculares11-13. En pacientes jóvenes con agujeros pequeños entre 0,1-0,2 DD sin desprendimiento del vítreo posterior o membrana epirretinal, se podría realizar un manejo expectante debido a que está descrito el cierre espontáneo. En agujeros maculares traumáticos de espesor completo recientes, pero de pequeño tamaño (<400 micras) como es nuestro caso, se recomienda observación inicialmente. Hay múltiples trabajos encontrados en la literatura que recomiendan manejo expectante en este tipo de casos7, 9, 12-14.
Cuando se decida por una opción quirúrgica, la técnica quirúrgica más utilizada en diversas series consiste en: vitrectomía vía pars plana por tres puertos, creación mecánica de un desprendimiento de vítreo posterior, intercambio líquido gas expansible C3F8 o SF6 a distintas concentraciones, posicionamiento posquirúrgico en posición prona por un período de tiempo14-17. Se logró un cierre exitoso luego de un procedimiento quirúrgico en el 92% a 96% de los casos15-16. Otra técnica muy utilizada actualmente es el peeling de membrana limitante interna (MLI). Kuhn y colaboradores informaron sobre el pelado de la MLI antes del intercambio líquido-aire en ojos con AMT en una serie de 17 ojos utilizando taponamiento con SF618. El éxito de la cirugía única fue del 100%: el 94% de los pacientes mejoró al menos dos líneas de visión y una mejora media de seis líneas. Bor’i y colaboradores publicaron una serie de 26 ojos sometidos a vitrectomía y peeling de MLI y reportaron una tasa de éxito de una sola cirugía del 92%19. Por lo tanto, en general y como concepto relevante, se trata de una patología con pronóstico posquirúrgico favorable tanto anatómico como funcional llevando a la mayoría de los pacientes a presentar una mejoría en su agudeza visual final.
La mayoría de los cierres espontáneos de agujeros maculares traumáticos ocurre en niños o adultos jóvenes7, 14. Miller y colaboradores describieron una tasa de cierre espontáneo del 50% en niños y una tasa del 28,6% en adultos en una serie de seguimiento a largo plazo de agujeros maculares traumáticos14. Los agujeros se cerraron espontáneamente en una mediana de 5,6 semanas14.
No existe consenso actual sobre cuándo operar un AMT que no se cierra espontáneamente. En la literatura se pueden encontrar muchos informes que describen el cierre espontáneo dentro de los dos meses posteriores al trauma7, 14. Además, esos mismos autores mencionaron que los AMT que se sometieron a una vitrectomía tardía —en promedio aproximadamente un año después de la presentación— tenían menos probabilidades de cerrarse que los operados antes14.
Pero, por otro lado, el mayor nivel de evidencia científica publicada en la actualidad en dos revisiones sistemáticas y un estudio multicéntrico, nos indica que en general la mejor resolución se obtuvo en los casos tratados quirúrgicamente20-22. Sin embargo, en los mismos trabajos también se explica que en ciertas ocasiones se puede tomar una conducta expectante, como se ha realizado en este caso. Por lo tanto, el cirujano deberá poner en equilibrio cuál es un tiempo de espera suficiente para que se pueda producir el cierre espontáneo sin que sea demasiado tarde y que esa espera pueda afectar la probabilidad de obtener un resultado anatómicamente exitoso con un procedimiento quirúrgico: de uno a tres meses por todos los reportes publicados, para ser un tiempo prudencial de espera para observar resolución espontánea o determinar la realización de una cirugía, pero considerando las características de cada caso, como se ha explicado anteriormente.
Conclusión
La resolución de un agujero macular traumático es motivo de controversia. Resulta relevante un adecuado examen inicial para considerar si es oportuno tomar una actitud expectante o determinar una cirugía de urgencia. Asimismo, para definir cuál es la mejor opción terapéutica, es necesario evaluar cada caso en particular, considerando el origen del trauma, los antecedentes oftalmológicos generales del paciente, su edad, el tiempo de evolución, tamaño y características del agujero macular y además el estado del humor vítreo y del resto de la retina. Si bien la vitrectomía con intercambio líquido-gas expansible con o sin la utilización de sustancias adyuvantes es el tratamiento más utilizado, hay casos que pueden solucionarse de forma espontánea como se ha visto en este trabajo.
Referencias
1. Knapp H. Ueber Isolierte Zerreissungen der Aderhaut infolge von Traumen auf dem Augapfel. Arch Augenheilkd 1869; 1: 6-29.
2. Lei C, Chen L. Traumatic macular hole: clinical management and optical coherence tomography features. J Ophthalmol 2020; 2020: 4819468.
3. Kuhn F, Morris R, Mester V, Witherspoon CD. Internal limiting membrane removal for traumatic macular holes. Ophthalmic Surg Lasers 2001; 32: 308-315.
4. Alsulaiman SM, Alrushood AA, King Khaled Eye Specialist Hospital Collaborative Retina Study Group et al. Full-thickness macular hole secondary to high-power handheld blue laser: natural history and management outcomes. Am J Ophthalmol 2015; 160: 107-113.e1.
5. Rubinstein A, Bates R, Benjamin L, Shaikh A. Iatrogenic eccentric full thickness macular holes following vitrectomy with ILM peeling for idiopathic macular holes. Eye (Lond) 2005; 19: 1333-1335.
6. Arévalo JF, Sánchez JG, Costa RA et al. Optical coherence tomography characteristics of full-thickness traumatic macular holes. Eye (Lond) 2008; 22: 1436-1441.
7. Yamashita T, Uemara A, Uchino E et al. Spontaneous closure of traumatic macular hole. Am J Ophthalmol 2002; 133: 230-235.
8. Gass JDM. Stereoscopic atlas of macular diseases: diagnosis and treatment. St. Louis: Mosby, 1997, v.2, p. 744.
9. Premi E, Donati S, Azzi L et al. Macular holes: main clinical presentations, diagnosis, and therapies. J Ophthalmol 2022; 2022: 2270861.
10. Thanos A, Todorich B. Traumatic macular holes: to operate, or not to operate, that is the question. Ann Transl Med 2020; 8: 916.
11. Yamada H, Sakai A, Yamada E et al. Spontaneous closure of traumatic macular hole. Am J Ophthalmol 2002; 134: 340-347.
12. Bosch-Valero J, Mateo J, Lavilla-García L et al. Cierre espontáneo de agujeros maculares traumáticos de espesor completo. Arch Soc Esp Oftalmol 2008; 83: 325-327.
13. Freitas-Neto CA, Pigosso D, Pacheco KD et al. Spontaneous closure of macular hole following blunt trauma. Oman J Ophthalmol 2016; 9: 107-109.
14. Miller JB, Yonekawa Y, Eliott D et al. Long-term follow-up and outcomes in traumatic macular holes. Am J Ophthalmol 2016; 166: 206-207.
15. Barreau E, Massin P, Paques M et al. Traitement chirurgical des trous maculaires post-traumatiques. J Fr Ophtalmol 1997; 20: 423-429.
16. García-Arumí J, Corcostegui B, Cavero L, Sararols L. The role of vitreoretinal surgery in the treatment of posttraumatic macular hole. Retina 1997; 17: 372-377.
17. Amari F, Ogino N, Matsumura M et al. Vitreous surgery for traumatic macular holes. Retina 1999; 19: 410-413.
18. Kuhn F, Morris R, Mester V, Witherspoon CD. Internal limiting membrane removal for traumatic macular holes. Ophthalmic Surg Lasers 2001; 32: 308-315.
19. Bor’i A, Al-Aswad MA, Saad AA et al. Pars plana vitrectomy with internal limiting membrane peeling in traumatic macular hole: 14% perfluoropropane (C3F8) versus silicone oil tamponade. J Ophthalmol 2017; 2017: 3917696.
20. Gao M, Liu K, Lin Q, Liu H. Management modalities for traumatic macular hole: a systematic review and single-arm meta-analysis. Curr Eye Res 2017; 42: 287-296.
21. Zhou Q, Feng H, Lv H et al. Vitrectomy vs. spontaneous closure for traumatic macular hole: a systematic review and meta-analysis. Front Med (Lausanne) 2021; 8: 735968.
22. Chen HJ, Jin Y, Shen LJ et al. Traumatic macular hole study: a multicenter comparative study between immediate vitrectomy and six-month observation for spontaneous closure. Ann Transl Med 2019; 7: 726.