TÉCNICAS QUIRÚRGICAS
Resolución de extrusión de háptica en implante secundario con técnica de Yamane mediante retunelización y doble cobertura de esclera y conjuntiva con adhesivo tisular
Pablo L. Dapontea, Francisco Álvarezb, Franco Dapontea-b, Francisco Bancheroa,c
aCentro de Salud Visual Integral Dr. Daponte, Buenos Aires, Argentina.
bInstituto Oftalmológico Argentino (IOFA), Buenos Aires, Argentina.
cHospital Santa Lucía, Buenos Aires, Argentina.
Oftalmol Clin Exp (ISSNe 1851-2658)
2024; 17(1): eXX-eXX.
Resumen
Ante la ausencia o déficit de un adecuado soporte capsular, una opción que se ha popularizado es la técnica de Yamane, que permite fijar la lente intraocular a esclera sin necesidad de utilizar suturas. Una de las complicaciones que pueden ocurrir con el tiempo es la extrusión de las hápticas. En este trabajo se describe un modo de resolver esta complicación mediante la creación de un túnel escleral a 300 micras de profundidad. En él, luego de enhebrar el asa del háptica, se fija mediante sutura y se introduce en túnel escleral con el implante de un parche de esclera, que se recubre con conjuntiva utilizando sólo adhesivo biológico. De esta forma, si fuera necesario se puede centrar la lente, se la logra fijar y se disminuye la movilidad y la fricción de la háptica extruida para reducir futuros riesgos de exposición.
Palabras clave: técnica de Yamane, extrusión de hápticas, adhesivos tisulares, cirugía de cataratas, complicaciones.
Resolution of haptic extrusion in secondary implant with Yamane technique by retunneling and double coverage of sclera and conjunctiva with tissular glue
Abstract
In the absence or deficit of an adequate capsular support, one option that has become popular is the Yamane’s technique that allows the intraocular lens (IOL) to be fixed to the sclera without the use of sutures. One of the complications that can occur over time is the haptics extrusion. The present work describes a way to solve this complication, with the creation of a scleral tunnel 300 microns deep in which, after threading the haptic loop, it is fixed by suture and introduced into the scleral tunnel, with the implantation of a sclera patch, which is covered with conjunctiva, using only biological glue. In this way, if necessary, the lens can be centered, it can be fixed, and the mobility and friction of the extruded haptic can be reduced, in order to reduce future risks of exposure.
Keywords: Yamane’s technique, hapti-extrusion, biological glue, cataracts complications.
Resolução da extrusão háptica no implante secundário com a técnica de Yamane usando retunneling e cobertura dupla da esclera e da conjuntiva com adesivo de tecido
Resumo
Na ausência ou falta de suporte capsular adequado, uma opção que se tornou popular é a técnica de Yamane, que permite que a lente intraocular seja fixada na esclera sem a necessidade de suturas. Uma das complicações que podem ocorrer com o tempo é a extrusão dos hápticos. Este artigo descreve uma maneira de resolver essa complicação criando um túnel escleral com 300 mícrons de profundidade. Aqui, após enfiar a alça háptica, ela é fixada por sutura e inserida no túnel escleral com a implantação de um adesivo escleral, que é coberto com conjuntiva usando apenas adesivo biológico. Dessa forma, se necessário, a lente pode ser centralizada, a fixação é obtida e a mobilidade e o atrito dos hápticos extrudados são reduzidos para diminuir os riscos futuros de exposição.
Palavras-chave: técnica de Yamane, extrusão háptica, adesivos teciduais, cirurgia de catarata, complicações.
Introducción
Ante la necesidad de fijar una lente intraocular (LIO) a la esclera existen en la actualidad diferentes opciones, pero se debe destacar que el doctor Malbran y colaboradores en 1986 fueron los primeros en compartir esta posibilidad mediante suturas esclerales1.
Posteriormente, y desde su publicación en 2014 se ha popularizado la técnica sin suturas propuesta por Yamane y colaboradores para realizar la fijación de la LIO en casos con soporte capsular ausente o deficitario2, contribuyendo para que cirujanos de distintas partes del mundo pudieran resolver exitosamente sus casos. Esta técnica consiste en realizar una exteriorización de las hápticas con una aguja de calibre 27G que se pasa a través del surco ciliar mediante la técnica de doble aguja, fijándolas en un túnel escleral mediante disección escleral lamelar. De esta forma se logra fijar la LIO y se obtiene un buen centrado mediante un procedimiento quirúrgico menos invasivo y más rápido.
Uno de los potenciales problemas radica en el sitio superficial que quedan las asas de las hápticas con el riesgo erosionar crónicamente los tejidos, ocasionando su extrusión y consecuentemente una posible infección secundaria3. Para evitar esto, es muy interesante la modificación técnica propuesta por Valvecchia y colaboradores en la que —brevemente explicado— se realiza un ojal en la háptica (previamente derretida y con forma de bulbo) introduciendo allí la punta de una aguja. Esto permite llevar y colocar la háptica por dentro del túnel escleral a un nivel profundo, dejándola anclada allí y asegurando la posición de la lente mediante un sistema de anclaje mecánico de encastre de la háptica en la esclera, quedando a buen resguardo de la superficie ocular4.
El objetivo de este trabajo es describir un procedimiento quirúrgico que permite resolver la extrusión de hápticas en implantes con la técnica de Yamane tradicional, de un modo diferente a lo que se ha visto publicado hasta la actualidad (búsqueda bibliográfica extendida hasta 15 de enero de 2024).
Caso y técnica quirúrgica
A continuación se presentará el caso clínico y luego el detalle de la técnica quirúrgica empleada para finalmente mostrar su resolución.
Presentación del caso
Se trató de una mujer de 70 años con síndrome de depresión y antecedentes de diabetes tipo 2 controlada. Había sido operada unos años antes de cirugía de cataratas por facoemulsificación ojo izquierdo (OI) pero tuvo diferentes complicaciones, por lo que le realizaron tres procedimientos quirúrgicos. En el primero quedó afáquica; en el segundo quedó pseudofáquica con una subluxación y en su tercera cirugía se resolvió con un implante de lente y técnica de Yamane (sin modificación de la técnica de Valvecchia) realizada en 2020.
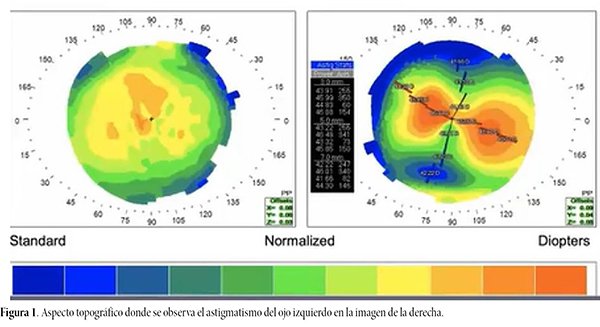
En su control en nuestro centro, su agudeza visual en ese ojo era de 20/200 sin corrección y que con corrección mejoraba a 20/40, sin mejoría con estenopeicopor astigmatismo secundario (cil -3.0 65°; fig. 1). En su ojo derecho (OD) tenía 20/400 y este era el motivo de consulta, ya que su visión estaba disminuyendo de manera progresiva a causa de una catarata que evitaba operarse por la mala experiencia que había tenido con su OI. Se le explicaron los riesgos y la necesidad de operar su OD. De las pruebas prequirúrgicas se destacó la normalidad del OD y a su vez la alteración endotelial central del OI (fig. 2).


Se procedió al acto quirúrgico que debió realizarse mediante sedación general (por cuadro de ansiedad y preocupación de la paciente). La cirugía de facoemulsificación se desarrolló sin complicaciones, se logró implantar correctamente la lente y se obtuvo una correcta agudeza visual sin corrección (20/20).
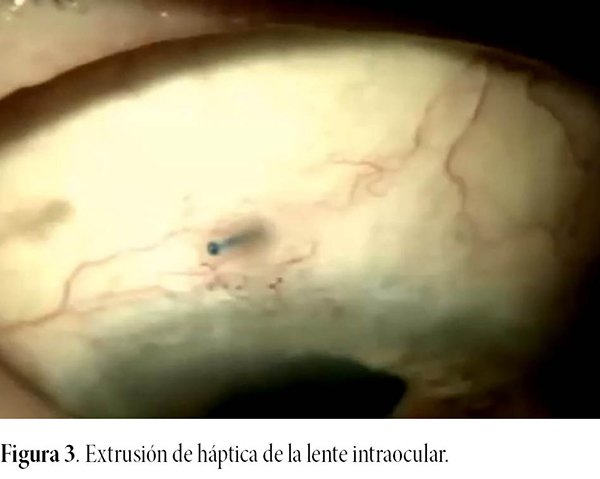
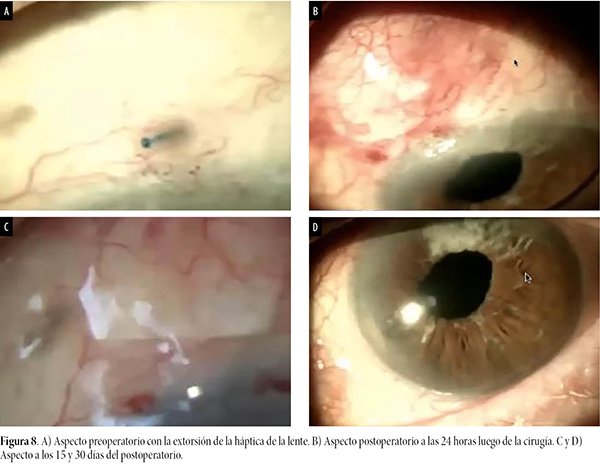
Durante los últimos controles postoperatorios y antes de darle el alta, la paciente manifestó sensación de cuerpo extraño en el OI, donde a la biomicroscopía se observó extrusión de la háptica superior de la LIO fijada mediante técnica de Yamane (fig. 3), y también un leve descentramiento de la LIO. Se le explicó el riesgo de esta situación y la necesidad de realizar un tratamiento, planteándose a la paciente una cirugía con la finalidad de intentar mejorar el centrado de la lente y además reposicionar y recubrir la háptica extruida. La paciente accedió y a continuación se describe su manejo quirúrgico.
Técnica quirúrgica
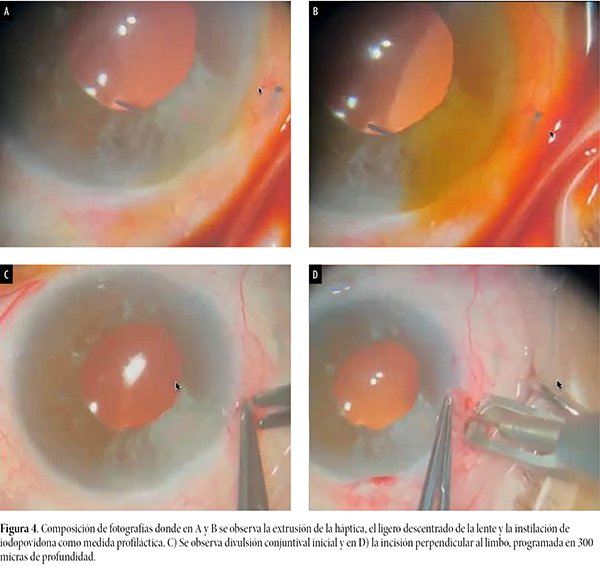
En primer lugar se realizó la instilación iodopovidona al 5% en fondo de saco.
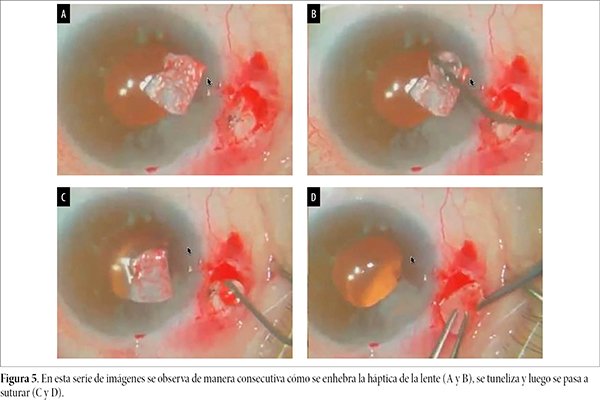
En el mismo acto quirúrgico se aprovechó en la realización de una incisión arcuata para disminuir su astigmatismo previo. En las figuras 4 a 7 se describe todo el procedimiento quirúrgico.
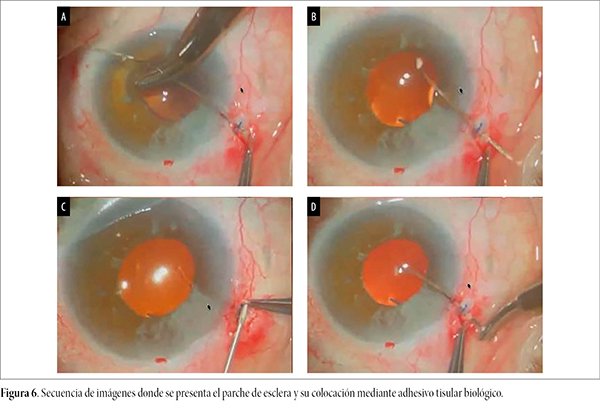
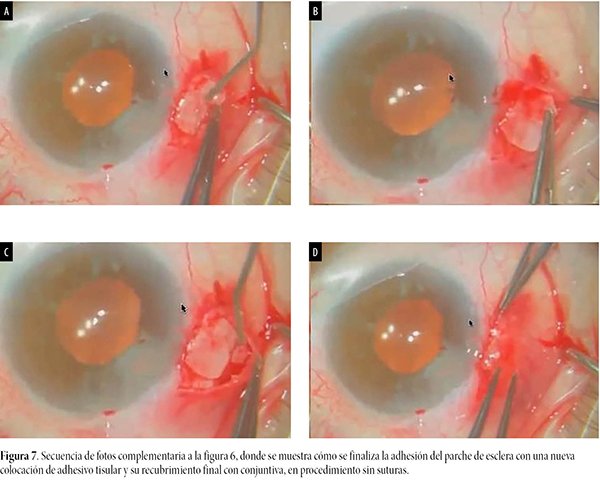
Resolución
A las 24 horas del postoperatorio se observó el parche de esclera y el recubrimiento de conjuntiva correctamente posicionados. La paciente mantuvo un tratamiento tópico con antibióticos y corticoides en formulación fija y a los 15 días de su seguimiento se observó una evolución, dándole el alta finalmente a los 30 días. Logró una mejoría en su visión: el OI alcanzó 20/25 con el agregado de una incisión arcuata (fig. 8).
Discusión
Las luxaciones de la lente intraocular se encuentran entre las complicaciones más frecuentes tras la cirugía de cataratas, con una incidencia notificada del 0,2%-3%5.
Resolver este tipo de casos siempre resulta un desafío terapéutico, ya que en muchas ocasiones también se trata de ojos que tienen alguna peculiaridad: factor de riesgo extra y/o varias cirugías y complicaciones previas, como el caso de esta paciente. A causa de una alteración de la posición de la lente se ocasionará una inadecuada visión, pero lo particular de este caso es que, además y con el paso del tiempo, se ocasionó una extrusión de una de las hápticas tras la última cirugía que le habían realizado. Aunque nuestra paciente no deseaba operarse, dejarla con esta extrusión no era una opción válida, ya que implicaba un riesgo de mayores complicaciones, incluyendo una potencial endoftalmitis.
Como hemos mencionado al comienzo de este artículo, la técnica de Yamane ha permitido resolver muchos casos con alteraciones de apoyo capsular. La tercera práctica quirúrgica que intentaron realizar a nuestra paciente mediante el procedimiento de Yamane, si bien lograron resolver el caso en su momento, la lente quedó con un leve descentramiento ocasionando una inadecuada capacidad visual. La extrusión de una de las hápticas de la lente a los tres años de esa cirugía —que motivó el presente informe— consideramos que no habría sucedido si se hubiera realizado la técnica de Yamane con la modificación de Valvecchia dado que la háptica se enhebra y se esconde quedando encastrada en el túnel escleral.
En nuestro caso, lo diferente y original radica en que, por un lado, escondemos la háptica “hacia adentro del túnel” y se fija mediante sutura con la finalidad de disminuir aun más las chances de su movilización y de una posible vía de acceso a patógenos infecciosos en el futuro. Por otro lado y para mayor seguridad, se realiza una doble protección mediante el tallado de una tapa de esclera que se recubre además con conjuntiva, tejidos que son adheridos sólo con adhesivos tisulares. Algo interesante de resaltar de la técnica presentada es que la aposición del parche permite disminuir la extrusión eventual de la háptica y la sutura le dará firmeza ya que al enhebrarla sobre la esclera disminuye el movimiento.
Dada la popularidad que ha tenido la técnica de Yamane, posiblemente existan varios pacientes que puedan tener en el futuro una complicación similar a la presentada en este caso. Por eso han aparecido varios métodos para resolverlo y en nuestra búsqueda bibliográfica encontramos métodos similares pero no iguales al que hemos presentado: por ejemplo, Gelman y colaboradores en 2019 publicaron una forma de resolución mediante la cual reposicionan y adhieren la háptica extruida con adhesivo tisular y luego realizan recubrimiento conjuntival autólogo, también como hicimos nosotros6; pero ellos no utilizan ni la sutura de la háptica ni la tapa de esclera, que aporta una doble protección.
Por su parte, Agarwal y colaboradores realizan la tunelización escleral para reposicionar la háptica en un procedimiento guiado por tomografía de coherencia óptica intraquirúrgica que resulta muy interesante por su precisión7, donde ellos además utilizan un recubrimiento conjuntival autólogo que toman de la conjuntiva bulbar del mismo paciente, reportando en 2021 buenos resultados en tres casos altamente desafiantes. Pero hasta la actualidad, no hemos encontrado una publicación que haya realizado la descripción técnica presentada en este trabajo.
Por lo tanto y a modo de conclusión, se ha presentado una descripción técnica de los pasos a seguir para resolver la exposición de hápticas de LIO implantadas mediante técnica de Yamane, aportando una manera original de resolver estos casos y donde se resaltan mayores medidas orientadas a la prevención de futuras extrusiones mediante el tallado de tapa escleral y posterior parche y recubrimiento conjuntival mediados por adhesivo biológico. Esperamos que el presente aporte pueda resultar de utilidad para resolver casos similares.
Referencias
1. Malbran ES, Malbran E Jr, Negri I. Lens guide suture for transport and fixation in secondary IOL implantation after intracapsular extraction. Int Ophthalmol 1986; 9: 151-160.
2. Yamane S, Inoue M, Arakawa A, Kadonosono K. Sutureless 27-gauge needle-guided intrascleral intraocular lens implantation with lamellar scleral dissection. Ophthalmology 2014; 121: 61-66.
3. Sahin Vural G, Guven YZ, Karahan E, Zengin MO. Long term outcomes of Yamane technique in various indications. Eur J Ophthalmol 2023; 33: 2210-2216.
4. Valvecchia G. Navarro P. Técnica Yamane modificada. En: FacoElche [en línea], 8 abr. 2019. Disponible en: https://www.facoelche.com/tecnica-yamane-modificada/
5. Pueringer SL, Hodge DO, Erie JC. Risk of late intraocular lens dislocation after cataract surgery, 1980-2009: a population-based study. Am J Ophthalmol 2011; 152: 618-623.
6. Gelman RA, Garg S. Novel Yamane technique modification for haptic exposure after glued intrascleral haptic fixation. Am J Ophthalmol Case Rep 2019; 14: 101-104.
7. Agarwal R, Todi V, Bafna RK et al. Scleral tunnel with conjunctival autograft for rescue management of extruded haptic: surgical technique and review of literature. Indian J Ophthalmol 2021; 69: 758-761.