ARTÍCULOS ORIGINALES
Caracterización clínica y epidemiológica en la retinopatía del prematuro de un centro oftalmológico cubano de referencia nacional
Lauren Valencia Rodrígueza, Aimé Broche Hernándezb, Maibi Pérez de la Rosab, Iusimí Guillén Brizuelab, Arturo Iván Pérez Pachecoc
a. Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Universidad de Ciencias Médicas, La Habana, Cuba.
b. Departamento de Retina, Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Universidad de Ciencias Médicas, La Habana, Cuba.
c. Departamento de Investigación, Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Universidad de Ciencias Médicas, La Habana, Cuba.
Recibido: 8 de agosto de 2023.
Aprobado: 27 de octubre de 2023.
Autor corresponsal
Dr. Arturo Iván Pérez Pacheco
Servicio de Oftalmología
Hospital General Docente Dr. Enrique Cabrera
Calzada Aldabó 11117
10800 La Habana, Cuba
+52 442 356 65 81
arturo.perez.pacheco473@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2023; 16(4): e384-e394.
Resumen
Objetivo: La retinopatía del prematuro constituye la segunda causa de ceguera prevenible en niños en países en vías de desarrollo como Cuba. Nuestro objetivo es caracterizar el patrón clínico y epidemiológico de pacientes con ROP.
Materiales y métodos: Se realizó un estudio retrospectivo que incluía historias clínicas de recién nacidos atendidos en el Hospital General Docente “Dr. Enrique Cabrera” (Cuba) entre 2008 y 2022. Se analizaron aspectos demográficos, epidemiológicos y clínicos determinando también la prevalencia de ROP.
Resultados: Se encontraron 304 casos donde el 9,2% (prevalencia) presentó ROP (n=28) y el 90,8% no (n=276). La retinopatía fue independiente del sexo y color de piel (p>0,05) pero dependiente de la edad gestacional y peso al nacer (p<0,05). La exposición a factores de riesgo fue significativa (p=0,0128) y multifactorial (p=0,0245) siendo 7,6 veces mayor en expuestos a varios factores que a uno, con mayor prevalencia de: sepsis, oxígeno suplementario, esteroide prenatal y distrés respiratorio (>50%). La retinopatía se localizó en zona 3 y estadio I (n=18, 64,3%) con edad gestacional de 30 - 31,6 semanas.
Conclusión: La prevalencia de ROP fue del 9,2% en un período de 14 años con una relación dependiente de la edad gestacional y peso al nacer aunque independiente del sexo y color de piel. Su frecuencia fue mayormente asociada a factores de riesgo multifactoriales, localización en zona 3 y estadio I con prematuridad extrema.
Palabras clave: retinopatía de la prematuridad, ROP, oxígeno, ceguera prevenible, niños, Cuba.
Clinical and epidemiological characterization of retinopathy of prematurity at a Cuban national reference ophthalmological center
Abstract
Introduction: Retinopathy of prematurity (ROP) is produce by the alteration in the vasculogenesis of the retina and constitutes the second cause of preventable blindness in children in developing countries, such as Cuba. Our purpose is to characterize the clinical and epidemiological pattern of patients with ROP.
Methods: A retrospective study was performed including medical records of preterm newborns attended at the Hospital General Docente “Dr. Enrique Cabrera” (Cuba), between 2008 and 2022. Demographic, epidemiological and clinical variables were analyzed, together with the prevalence of ROP.
Results: We found 304 cases where 9.2% (prevalence) presented ROP (n=28) and 90.8% did not (n=276). Retinopathy was independent of sex and skin color (p>0.05), but dependent on gestational age and birth weight (p<0.05). Exposure to risk factors was significant (p=0.0128) and multifactorial (p=0.0245) being 7.6 times higher in those exposed to several factors than to one, with higher prevalence of: sepsis, supplemental oxygen, prenatal steroid and respiratory distress (>50 %). Retinopathy was located in zone 3 and stage I (n=18; 64.3%) with gestational age of 30-31.6 weeks.
Conclusion: The prevalence of ROP was 9.2% over a 14-year period with a relationship dependent on gestational age and birth weight, although independent of sex and skin color. Its frequency was mostly associated with multifactorial risk factors, zone 3 location and stage I with extreme prematurity.
Keywords: retinopathy of prematurity, ROP, oxygen, preventable blindness, children, Cuba.
Caracterização clínica e epidemiológica da retinopatia do prematuro em centro oftalmológico cubano de referência nacional
Resumo
Objetivo: A retinopatia do prematuro é a segunda causa de cegueira evitável em crianças em países em desenvolvimento como Cuba. Nosso objetivo é caracterizar o padrão clínico e epidemiológico dos pacientes com ROP.
Materiais e métodos: Foi realizado um estudo retrospectivo que incluiu prontuários de recém-nascidos atendidos no Hospital “Dr. Enrique Cabrera” (Cuba) entre 2008 e 2022. Foram analisados aspectos demográficos, epidemiológicos e clínicos, determinando também a prevalência da ROP.
Resultados: foram encontrados 304 casos em que 9,2% (prevalência) apresentavam ROP (n=28) e 90,8% não (n=276). A retinopatia foi independente do sexo e da cor da pele (p>0,05), mas dependente da idade gestacional e do peso ao nascer (p<0,05). A exposição aos fatores de risco foi significativa (p=0,0128) e multifatorial (p=0,0245), sendo 7,6 vezes maior naqueles expostos a vários fatores do que a um, com maior prevalência de: sepse, oxigênio suplementar, esteroide pré-natal e desconforto respiratório (>50%). A retinopatia estava localizada na zona 3 e estágio I (n=18, 64,3%) com idade gestacional de 30 a 31,6 semanas.
Conclusão: A prevalência de ROP foi de 9,2% num período de 14 anos com relação dependente da idade gestacional e peso ao nascer embora independente do sexo e da cor da pele. Sua frequência esteve associada principalmente a fatores de risco multifatoriais, localização na zona 3 e estágio I com prematuridade extrema.
Palavras-chave: retinopatia do prematuro, ROP, oxigênio, cegueira evitável, crianças, Cuba.
Introducción
La retinopatía del prematuro (ROP) es una patología ocular provocada por una alteración en la vasculogénesis de la retina que puede producir un desarrollo anormal llevando a la pérdida parcial o total de la visión1. Se presenta con tres desenlaces posibles: remisión espontánea con carencia de síntomas y signos; disminución de la agudeza visual por cicatrices retinales y ceguera o disminución grave de la visión ante un desprendimiento total o parcial de la retina. Cuando la regresión se produce en los estadios I y II la lesión es insignificante, pero la incidencia y la gravedad aumentan cuanto mayor es la inmadurez de la retina.
En 1986 comenzaron las acciones dirigidas al programa de baja visión en Cuba, mientras que para el año 1998 se continuó al programa de eliminación de ceguera prevenible y finalmente en el año 2000 se implementó el actual programa de prevención de ceguera por ROP. Actualmente se materializa en el Protocolo Nacional de Pesquisa que permite realizar de forma temprana el diagnóstico y el tratamiento de la enfermedad2.
Si bien la etiopatogenia no está totalmente aclarada, se señala que la población con mayor riesgo de desarrollar la enfermedad incluye a los recién nacidos pretérmino con ≤ 1500 g de peso de nacimiento o ≤ 32 semanas de edad gestacional, como también con una evolución neonatal complicada por factores de riesgo1. Por lo tanto, el objetivo del presente trabajo es describir aspectos clínicos y epidemiológicos de pacientes con retinopatía del prematuro en Cuba.
Material y métodos
Se realizó un estudio retrospectivo revisando historias clínicas del Hospital General Docente “Dr. Enrique Cabrera” (La Habana, Cuba) y tomando el período comprendido entre el 1º de septiembre de 2008 y el 31 de septiembre de 2022. Este estudio contó con el aval bioético del hospital, asentando que se resguardó la identidad de los pacientes y la confidencialidad de los datos; también los investigadores participantes adhirieron a los enunciados establecidos en la declaración de Helsinki.
De las historias clínicas revisadas se consideraron aquellas de recién nacidos vivos que cumplieron con los siguientes criterios de inclusión (uno o más de ellos): edad gestacional menor o igual de 35 semanas; peso al nacer menor o igual a 1.700 g; expuestos a factores de riesgo de ROP, independientemente de la edad gestacional y el peso al nacer.
Dentro de los parámetros a evaluar, se registraron aspectos de tipo demográficos (sexo y color de piel), epidemiológicos (peso al nacer, edad gestacional y demás factores de riesgo) y los siguientes aspectos clínicos: localización y estadio de la lesión, controles y necesidad de tratamiento quirúrgico, presencia de ROP, método de detección de ROP (por examen oftalmológico con oftalmoscopio indirecto), presencia de los diferentes signos oftalmológicos característicos de la enfermedad presente en los diferentes controles. También se consideró la ausencia de ROP en la población de estudio en relación con los exámenes de seguimiento (examen oftalmológico con oftalmoscopía binocular indirecta).
El procedimiento de cribado se realizó mediante el examen físico del especialista de retina o retina pediátrica, que se realizaron mediante dilatación pupilar con colirio de fenilefrina al 5% y tropicamida al 0,5%, con una aplicación de una gota cada 15-30 minutos, de 3 dosis totales. Se utilizó analgesia con anidamiento y contención del personal de enfermería mediante la aplicación de colirio anestésico de tetracaína al 0,5%, una gota antes de la exploración y lubricación corneal con solución salina fisiológica al 0,9% posterior a la exploración manteniendo medidas de bienestar en las 8-12 horas siguientes.
La exploración por oftalmoscopía binocular indirecta se realizó posterior a dilatación pupilar con uso de blefaróstato pediátrico y lente convergente esférica de 28 y 30 dioptrías respectivamente.
En los casos en que fue necesario tratamiento quirúrgico, se realizó con diodo láser en quirófano bajo sedación del paciente administrada por un anestesiólogo. Brevemente se describe a continuación el procedimiento utilizado en la institución durante el período de estudio: se posiciona al bebé en decúbito supino. Mediante oftalmoscopía binocular indirecta y lupa asférica de 28 dioptrías se aplica el láser diodo con intensidad suficiente para lograr un efecto térmico visible en las zonas de retina avascular desde la cresta hasta la hora serrata. Los parámetros variaron según cada paciente y etnia entre 200-300 mW, 0,2 s y spots de 200 a 400.
Clasificaciones
Se utilizó la clasificación de Early Treatment ROP Study (ETROP 1, 2 y 3 en 2003, 2005 y 2006, respectivamente).
Posteriormente se clasificó de acuerdo con la localización:
Zona 1: de acuerdo con la proporción de dos veces la distancia entre papila y fóvea, que constituye el radio circunferencial.
Zona 2: incluye hasta la ora serrata nasal y el área circular correspondiente en temporal.
Zona 3: el área temporal y extrema periferia. La extensión se consignó en husos horarios.
Otra clasificación empleada fue la del estadio de la enfermedad, así:
Estadio I (línea de demarcación): estructura lineal, plana con bordes bien definidos sin sobreelevación que separa la retina posterior vascularizada de la retina anterior avascular.
Estadio II (cresta, muralla, bolsón): la línea de demarcación se ensancha y se eleva de la zona avascular. Pueden observarse ovillos vasculares en la superficie de la retina posterior “pop corn”, tortuosidades artero-venosas y hemorragias en la retina anterior. Puede cambiar de coloración blanquecina a rosada. Generalmente involuciona sin dejar secuelas, pero puede pasar a estadio III.
Estadio III (proliferación fibrovascular extrarretinal): existe neovascularización desde el borde posterior de la cresta hasta el vítreo. También se observan vasos terminales en abanico, ovillos vasculares y hemorragias perilesionales.
Estadio IV: desprendimiento de retina parcial. Dividido a su vez en: IVa: desprendimiento de retina extrafoveal y IVb: desprendimiento de retina subtotal con afectación foveal.
Estadio V: desprendimiento total de retina generalmente traccional, también puede ser exudativo en fases crónicas. Se agregan las formas: plus: estadio de severidad que incluye tortuosidad y dilatación de los vasos en polo posterior (no en las márgenes de la cresta), que puede asociarse a opacidades del vítreo, pupila rígida y dilatación de vasos iridianos; enfermedad umbral: condición caracterizada por proliferación vascular al vítreo en 5 horarios contiguos u 8 discontinuos más enfermedad Plus (3+). La extensión se expresa en sectores de horas del reloj que estén ocupadas por los cambios provocados por ROP; retinopatía agresiva posterior: se presenta en zona 1 y 2, no cresta sino anastomosis con proliferación plana de rápida evolución.
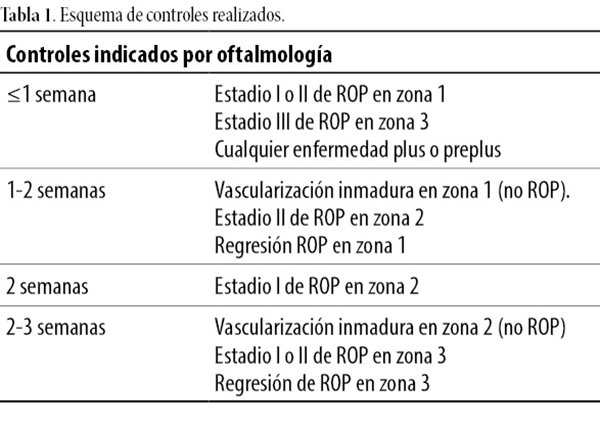
Los controles oftalmológicos se realizaron como se describe en la tabla 1.

Bioestadística
El análisis de los datos se realizó mediante procedimiento estadístico descriptivo, expresando las variables paramétricas como valor medio y rango. Asimismo se realizó la prueba Chi cuadrada Χ2 de independencia: Χc con corrección de continuidad (Yates) para evaluar, de acuerdo con los pacientes prematuros con y sin ROP, sus variables demográficas. Para evaluar los factores de riesgo, entre expuestos y no expuestos, para casos con y sin ROP, se utilizó el test de Fisher.
Resultados
Se encontraron 304 casos de bebés prematuros en el período de estudio que se distribuyeron en: sexo masculino (52%), color de piel blanca (47,7%), nacimientos entre 32 y 34,6 semanas de gestación (36,3% a 41,9%) y peso al nacer entre 1.700 y 2.499 g (59,7%), tal como se describe con mayor detalle en la figura 1. Del total de prematuros, el 9,2% (prevalencia) presentó ROP (n=28) y el 90,8% no la manifestó.
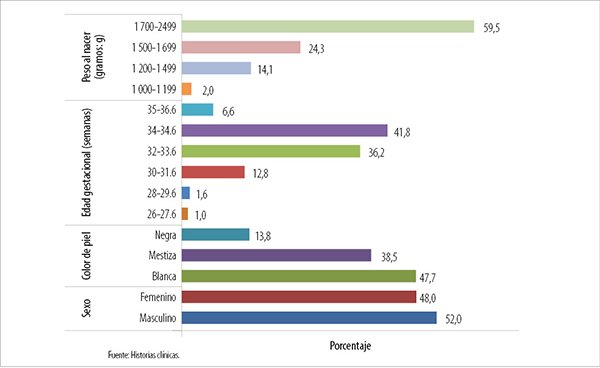
Figura 1. Prematuros incluidos en el programa de retinopatía de prematuridad según variables demográficas y perinatales.
De acuerdo con los pacientes prematuros con y sin ROP y variables demográficas, se encontró que el 9,5% del sexo masculino tuvo ROP y el 9,7% tenía color de piel blanca. Con ello se probó que no existe relación de dependencia entre ROP y el sexo ni con el color de la piel (p>0,05) (tabla 2).
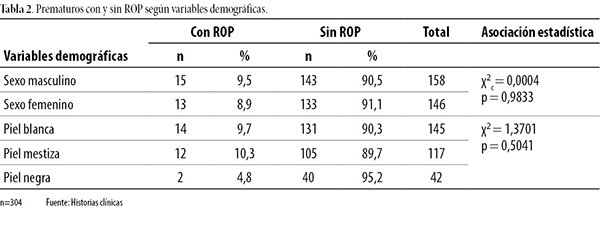
En la tabla 3 se observa que del total de prematuros con edad gestacional entre 26 y 27,6 semanas presentaron ROP (n=3), mientras que de 28 a 29,6 semanas, 60% (n=3). El porcentaje de pacientes decreció en la medida que aumentaron las semanas de gestación hasta llegar a 35-36,6, destacándose el nulo diagnóstico de ROP. A su vez, del total de prematuros con peso al nacer entre 1.000 y 1.199 gramos (n=6), el 83,3% (n=5) presentó ROP y las cifras disminuyeron con el aumento del peso al nacer, donde 2,2% con peso entre 1.700 y 2.499 tuvo la afección. Con esto se correlacionó que la relación es de dependencia entre ROP y las variables edad gestacional y peso al nacer (p<0,05).
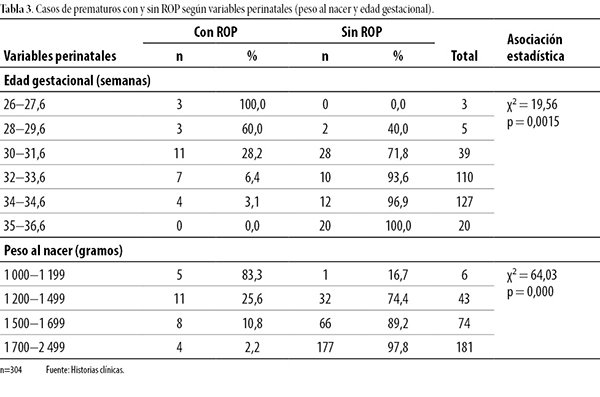
La prevalencia de neonatos con ROP expuestos a factores de riesgo alcanzó cifras por encima de 50%, a saber: sepsis, oxígeno suplementario, esteroide prenatal y distrés respiratorio (fig. 2).

Figura 2. Factores de riesgo en pacientes con retinopatía del prematuro.
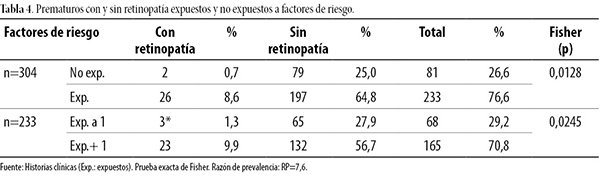
Los factores de riesgo que se presentan en la tabla 4 muestran que 26 neonatos con ROP estuvieron expuestos a factores de riesgo (8,6%) de forma estadísticamente significativa (p=0,0128) y el 9,9% a más de un factor, también significancia estadística (p=0,0245), siendo 7,6 (≈8) veces mayor cuando el prematuro estuvo expuesto a más de un factor de riesgo que cuando uno solo tuvo sepsis, distrés respiratorio y esteroide prenatal.
Los dos pacientes con ROP no expuestos a factores de riesgo presentaron las siguientes características: sexo masculino, piel blanca, peso entre 1.500 y 1.699 gramos, edad gestacional entre 32 y 34,6 semanas, ROP estadio I en zona II y III, respectivamente. A su vez, se presentó ROP localizada en la zona 3 y estadio I en 64,3% (n=18) de los prematuros y en dos pacientes la enfermedad se manifestó en zona 3 y estadio III (tabla 5).
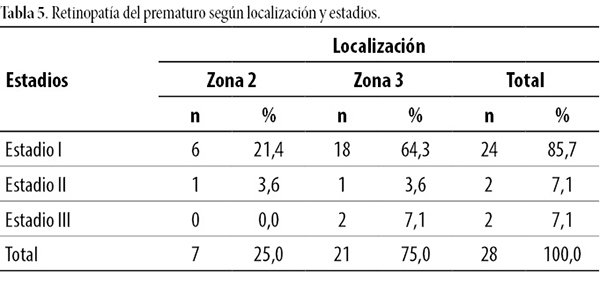
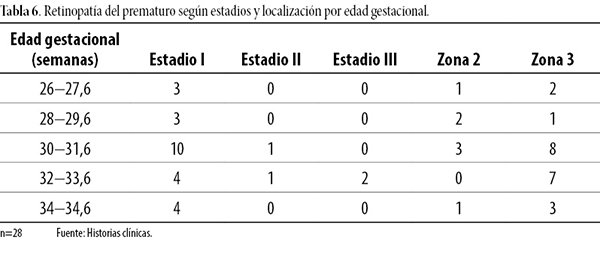
Además de lo expuesto, 10 pacientes prematuros con ROP en estadio I y ocho en zona 3 presentaron edad gestacional entre 30 y 31,6 semanas. Los nacidos con < 30 semanas mostraron ROP en estadio I y localización en zona 2 y 3. Los dos prematuros restantes que manifestaron estadio III tuvieron edad gestacional entre 32 y 33,6 semanas (tabla 6).
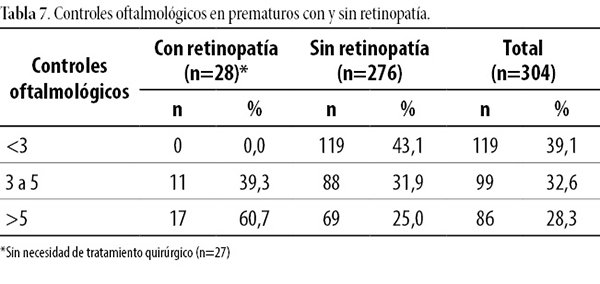
En la tabla 7 finalmente se muestra que todos los prematuros recibieron controles: sin ROP menos de tres (43,1%) y con ROP todos recibieron más de tres, donde 60,7% recibió más de cinco y solo uno requirió fotocoagulación con láser.
Discusión
La prematuridad es una condición neonatal compleja debido a la interacción de múltiples factores (genéticos, ambientales, maternos y fetales) que implican un alto riesgo de discapacidad por las secuelas que genera; por ejemplo, la baja visión o la ceguera causada por ROP, por lo que esta afección es un problema de salud pública que debe ser prioridad a todo nivel. Exige una importante inversión de recursos, capital humano y capital económico para el conocimiento, la prevención y la atención médica tanto en la unidad de cuidados neonatales (UCIN) como en su seguimiento2.
En Europa la incidencia de ROP es entre el 5% y el 7% de los recién nacidos vivos. La incidencia global en los Estados Unidos representa 1,7 casos por cada 1.000 nacidos vivos3-5. De manera internacional se reportan anualmente alrededor de 13 millones de nacimientos prematuros con registros de 9% de los nacimientos cada año y 2% antes de las 32 semanas de gestación. Aunado a ello, en los países industrializados el nacimiento prematuro es responsable del 70% de la mortalidad neonatal y del 75% de la morbilidad durante las primeras semanas de vida. En España las cifras de prematuridad no son tan elevadas como en Japón o Estados Unidos, donde nace en promedio un bebé prematuro cada minuto6-7.
Investigaciones en diferentes países informan incidencia variable como en: Bosnia (2020) en 80 recién nacidos prematuros, donde 6,2% desarrolló ROP. Por otro lado, en Turquía (2020), con 219 prematuros la incidencia de ROP fue de 20,1%. Aunado a ello, en Irán (2013-2015), la incidencia fue 20,39%. Además, en Tailandia (2013-2015) fue reportada una incidencia del 34%. En Canadá (2020) se reportó 67,1% en el McMaster Children’s Hospital. El nacimiento prematuro se presenta en 1 de cada 10 embarazos7.
En las guías de práctica clínica de la Organización Panamericana de la Salud (OPS) se muestran indicadores de esta patología para algunos países de América Latina, entre ellos, Bolivia informa 14,3%, Nicaragua 23,8%, Chile 12,3%, Perú 19,1%. Por otro lado, en Argentina se diagnosticó la enfermedad en 26,2% de todos los niños prematuros evaluados y en el año 2008 correspondieron 4,3% por 1.000 niños nacidos vivos. En otras regiones como Brasil se presenta una incidencia de 9,3% y Guatemala 13%8-9.
Finalmente la prevalencia de ROP oscila en diferentes latitudes como México (2019) con un reporte de 9,4% y Colombia de 3,1% por cada 10.000 nacidos vivos. En otros centros latinos como el Hospital Regional de Huacho en Perú (2017-2019) se encontraron 90 casos en 514 prematuros con una incidencia de 17,5%. Las cifras aproximadas de incidencia de prematuridad son: 11% en América del Norte, 5,6% en Oceanía y 5,8% en Europa. La prematuridad extrema se mantiene constante, entre 1% y 2%9.
De acuerdo con la OMS, en el mundo alrededor de 39 millones de personas son ciegas y de ellas 1,4 millones son niños, estimándose que 40.000 de los 1.400.000 niños ciegos en el mundo lo son por casa de la ROP. Estudios de predicción de ceguera en el mundo por la OMS documentaron para 1996 una estimación teórica de 45 millones y para 2020 de 76 millones bajo las mismas condicionantes, crecimiento poblacional y falta de adopción de mejoras sanitarias10-11.
Una cifra desalentadora es que en países de África —con limitado desarrollo tecnológico y de infraestructura, tanto en programas como en acceso a estos sistemas—, la ROP es inexistente, no por falta de documentación sino porque en los servicios neonatales los cuidados no permiten que los niños prematuros vivan el tiempo suficiente para desarrollarla9-10.
El peso medio al nacer y la edad gestacional media de los pacientes que desarrollan ROP grave son mucho menores en los países desarrollados que en aquellos en vías de desarrollo, por lo que hay una marcada desproporción en el rango de peso al nacer y edad gestacional.
La información documentada para ROP es tan disímil que en un estadio umbral o mayor (formas graves) en relación con el peso al nacer o la edad gestacional se observa que, en países centrales de Latinoamérica, el peso al nacer medio oscila entre 737 g y 786 g, y la edad gestacional media, de 25,3 a 25,6 semanas13.
En países periféricos, el peso al nacer medio es de 913 g. Por ejemplo, en Chile es de 1.527 g; en Argentina la edad gestacional varía hasta llegar a 26,3 semanas; en Lituania se presentan cifras de hasta 33,5 semanas de gestación14-16.
La tasa de mortalidad infantil que exhibe Cuba está contenida en el rango de las del primer mundo, por lo que la supervivencia alcanzada en niños provenientes de partos pretérmino y bajo peso es elevada (91%)2, y en particular, la prematuridad con pesos entre 500 y 1.500 gramos ha estado en ascenso con una esperanza de vida actual de 85,7% y con tendencia al incremento; por lo tanto, con mayor riesgo de padecer ROP y sus secuelas. Aun con los grandes avances en el cuidado prenatal, la incidencia de la prematuridad se mantiene y se plantea que alrededor del 75% de los niños pretérmino nacen entre 34 y 36 semanas de gestación15.
El Sistema Nacional de Salud cubano, a través del Programa de Atención Materno Infantil (PAMI) garantiza la salud materno infantil y para ello se vale de acciones centralizadas y dirigidas por el Ministerio de Salud Pública, que permite planificar, organizar, aplicar y controlar las normativas relacionadas con la salud materno infantil.
Algunos estudios encuentran que los casos más frecuentes ocurren en los recién nacidos prematuros de piel blanca y son susceptibles a la enfermedad sin tener un argumento que lo explique16. Al retomar lo que se mencionó anteriormente, el color de piel es una variable muy imprecisa pues en Cuba el mestizaje es amplio.
En los prematuros con ROP la edad gestacional estuvo entre 26 y 34,6 semanas y el peso al nacer entre 1.000 y 2.499 gramos. Es típica la prematuridad extrema y muy extrema, pues las mayores frecuencias se observaron en la edad gestacional 26-29,6 semanas y el peso al nacer 1.000-1.199 gramos. La proporción de prematuros decreció en la medida que aumentaron las semanas de gestación hasta llegar a entre 35 y 36,6, destacándose la nula presentación en este estudio de ROP en estas semanas. De igual forma, en el peso al nacer, la frecuencia de ROP disminuyó con el incremento de peso hasta alcanzar menor cifra en el intervalo 1.700-2.499 g. Tanto la incidencia como la gravedad de la ROP aumentan al disminuir la edad gestacional y el peso al nacer.
Los resultados descritos coinciden con múltiples autores que reconocen que el pre-término y el bajo peso al nacer son los factores de riesgo esenciales para la aparición de ROP, todo ello secundario a su compromiso lineal con el desarrollo vascular y con la resistencia retinal a episodios que podrían contraer una afectación estructural y funcional17. En la literatura, la edad gestacional promedio reportada con mayor frecuencia en los prematuros con ROP es 26,4 semanas. La fisiopatología de la enfermedad es compleja, donde la prematuridad extrema juega un papel principal aumentando el riesgo en más de cuatro veces18.
En Cuba los factores de riesgo fundamentales y que se tienen como consideración obligatoria en el Programa Nacional de Pesquisa de ROP son: bajo Apgar en el nacimiento, bajo peso extremo, edad gestacional baja, uso de surfactantes, uso de esteroides, sepsis perinatal, ventilación, oxigenoterapia, transfusiones, embarazo múltiple, distrés respiratorio y hemorragia cerebral1-2, 19.
Conclusión
La prevalencia de ROP en el período de estudio fue del 9,2% y se encontró en la prematuridad moderada con una relación dependiente de la edad gestacional y peso al nacer, independientemente del sexo y del color de piel. Se encontró mayor frecuencia en relación con factores de riesgo multifactoriales, localización mayor en zona 3 y estadio I con prematuridad extrema. La ROP es una enfermedad causante de ceguera prevenible, pues si se detecta mediante un chequeo dirigido a los niños con factores de riesgo, se logra diagnosticar y tratar oportunamente sin secuelas o incapacidad visual, por lo que queda claro que para esta patología el tiempo de detección y tratamiento oportuno representa más o menos chances para definir visión o ceguera.
Referencias