
ARTÍCULO ORIGINAL
HeberPAG® y carcinoma basocelular periocular: serie de casos con evolución a 5 años en La Habana, Cuba
Yemila Estévez Álvareza, Yanisel Jiménez Barbána, Emery Lazo Moralesb, Yusimy Davas Andradec, Arturo Iván Pérez Pachecod
a Cirugía Plástica Ocular, Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Habana, Cuba.
b Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Habana. Cuba.
c Servicio de Dermatología, Hospital General Docente Dr. Enrique Cabrera, Habana, Cuba.
d Departamento de Investigación, Servicio de Oftalmología, Hospital General Docente Dr. Enrique Cabrera, Habana, Cuba.
Recibido: 29 de marzo de 2023.
Aprobado: 30 de abril de 2023.
Autor corresponsal
Dr. Arturo Iván Pérez Pacheco
Calzada Aldabó #11117
Calle E. Boyeros
10800 La Habana, Cuba.
(+53) 5 91 72 804
arturo.perez.pacheco473@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2023; 16(2): e132-e147.
Conflicto de intereses
Los autores declaran no poseer conflicto de interés.
Resumen
Objetivo: Describir la experiencia del uso de HeberPAG® en pacientes con diagnóstico de carcinoma basocelular periocular.
Materiales y métodos: Se realizó un estudio retrospectivo de serie de casos, unicéntrico, en el Departamento de Cirugía Plástica Ocular, incluyendo pacientes tratados con HeberPAG® con diagnóstico de carcinoma basocelular periocular y con 5 años de evolución.
Resultados: Todos los pacientes tratados correspondieron al color de piel blanca. El fototipo de piel de acuerdo con la escala de Fitzpatrick presente en estos pacientes fue: el tipo II con 6 casos y el tipo III con 3 casos. De los 9 pacientes estudiados presentaron carcinoma basocelular en párpado inferior 5 pacientes; en párpado superior, canto externo, canto interno y ceja 1 paciente respectivamente.
Conclusión: Se demostró la experiencia del uso de HeberPAG® en 9 pacientes con diagnóstico de carcinoma basocelular periocular con resultados satisfactorios en tumores primarios y recidivantes. Ésta constituye una terapia adicional para el tratamiento de los carcinomas basocelulares perioculares con un comportamiento estable a 5 años, así como remisión completa del 99%.
Palabras clave: HeberPAG®, carcinoma basocelular, interferón, cirugía plástica ocular, neoplasia dérmica.
HeberPAG® and periocular basal cell carcinoma: case series with 5-year evolution in Havana, Cuba
Abstract
Objective: To describe the experience of the use of HeberPAG® in patients diagnosed with periocular basal cell carcinoma.
Materials and methods: A retrospective, single-center case series study was conducted in the Department of Ocular Plastic Surgery, including patients treated with HeberPAG®, diagnosed with periocular basal cell carcinoma and with 5 years of evolution.
Results: All treated patients corresponded to white skin color. The skin phototype according to the Fitzpatrick scale present in these patients was type II with 6 cases and phototype III with 3 cases. Of the 9 patients studied, 5 patients presented periocular basal cell carcinoma in the lower eyelid; in upper eyelid, external canthus, internal canthus, and eyebrow, 1 patient respectively.
Conclusion: The experience of using HeberPAG® in 9 patients diagnosed with periocular basal cell carcinoma was demonstrated, with satisfactory results in primary and recurrent tumors. This constitutes an additional therapy for the treatment of basal cell carcinoma with a stable behavior at 5 years, as well as a complete remission of 99%.
Keywords: HeberPAG™, Basal cell carcinoma, interferon, ocular plastic surgery, skin neoplasm.
HeberPAG® e carcinoma basocelular periocular: série de casos com evolução de 5 anos em Havana, Cuba
Resumo
Objetivo: Descrever a experiência do uso do HeberPAG® em pacientes com diagnóstico de carcinoma basocelular periocular.
Materiais e métodos: Foi realizado, no Departamento de Cirurgia Plástica Ocular, um estudo retrospectivo de uma série de casos unicêntrico, incluindo pacientes tratados com HeberPAG® com diagnóstico de carcinoma basocelular periocular e com 5 anos de evolução.
Resultados: Todos os pacientes tratados correspondiam à cor da pele branca. O fototipo de pele segundo a escala de Fitzpatrick presente nesses pacientes foi: tipo II com 6 casos e tipo III com 3 casos. Dos 9 pacientes estudados, 5 pacientes apresentavam carcinoma basocelular na pálpebra inferior; em pálpebra superior, canto externo, canto interno e sobrancelha 1 paciente, respectivamente.
Conclusão: A experiência do uso do HeberPAG® foi demonstrada em 9 pacientes diagnosticados com carcinoma basocelular periocular com resultados satisfatórios em tumores primários e recorrentes. Isto constitui uma terapia adicional para o tratamento de carcinomas basocelulares perioculares com comportamento estável em 5 anos, bem como 99% de remissão completa.
Palavras-chave: HeberPAG®, carcinoma basocelular, interferon, cirurgia plástica ocular, neoplasia cutânea.
Introducción
El cáncer de piel constituye una patología que impacta directamente en el bienestar físico, psicológico y social. De manera internacional se observa un crecimiento exponencial de casos, que incluso se ha triplicado en los últimos 20 años1. En países latinoamericanos como Cuba representa uno de los tipos de neoplasia más prevalente, con estadísticas equiparables a las del cáncer de próstata en hombre y cáncer de mama en mujeres1.
Dentro las neoplasias dérmicas, el carcinoma basocelular (CBC) es por mucho el más común, con cifras que oscilan alrededor del 70% del total de neoplasias en Cuba; el comportamiento natural de la enfermedad evidencia un crecimiento lento con un potencial de malignidad bajo y pobre capacidad metastásica1.
En Cuba, la estadística se sitúa dentro de los países de América Latina que ocupa el tercer lugar del mundo, con mayor incidencia del cáncer de piel, con un reporte anual de 12.034 casos de cáncer de piel; de ellos cerca del 80% de estos casos corresponde al carcinoma basocelular: 9.624 casos de acuerdo con datos del Registro Nacional de Cáncer del Instituto de Oncología y Radiobiología2.
En la aparición del CBC la génesis se presenta de acuerdo con diferentes factores genéticos, ambientales y virales, donde la exposición a la radiación solar es el factor etiológico más importante, su patogénesis genético-molecular no está aún dilucidada, y mutaciones en genes supresores de tumores como p53 y el PTCH (protein patch homolog 1) se han relacionado con la aparición temprana del CBC3.
Por otra parte, los tumores de piel no-melanomas incluyen el CBC y el carcinoma escamoso, epidermoide o espinocelular, donde el basocelular es el tumor maligno más frecuente de la piel y de los párpados con una representación estadística del 80%. En su comienzo se presenta como un tumor pequeño, de crecimiento lento, que puede producir destrucción local y significativa a nivel de párpados, generando así deformidades y/o pérdida de la función del órgano de la visión4.
La elección terapéutica más apropiada depende del tamaño y la localización de la lesión, del tipo de CBC, de la edad, del estado general y de las necesidades estéticas del paciente4. No obstante, la intervención quirúrgica constituye la primera opción de tratamiento; sin embargo, cuando se realiza el margen oncológico recomendado a nivel periocular, puede implicar la extirpación de amplias áreas de los párpados o de la propia vía lagrimal cuya reconstrucción puede causar alteraciones estético-funcionales graves, además de —y por ello no menos importante— motivos estéticos. Aunado a ello existe la tendencia de eliminarse en la cara la menor cantidad de tejido posible y los bordes de los tumores que no sean bien resecados, lo que aumenta considerablemente los riesgos de recidiva4.
En el mercado farmacológico y quirúrgico existen diferentes tratamientos disponibles para seleccionar, independientemente de la cirugía con margen oncológico, tales como: electrofulguración y curetaje, radioterapia de alta energía, cirugía micrográfica de Mohs, criocirugía, quimioterapia tópica, imiquimod, terapia fotodinámica, interferón alfa (IFN α) y vismodegib, por mencionar algunos5.
Sin embargo, a pesar de todos estos tratamientos disponibles, resulta conveniente poseer nuevas alternativas terapéuticas que tengan ventajas específicas para los casos que han recidivado o que no han tenido respuesta completa con otros tratamientos aplicados.
Un terapia alternativa es la formulación farmacéutica HeberPAG®, una mezcla de interferones (IFN) gamma (ɤ) y alfa (α2b) humano recombinante, 18,87 mg de fosfato de hidrógeno de sodio, 0,24 mg de fosfato de potasio, 0,18 de cloruro de potasio, 13 mg de dextrán 40, 16,69 mg de sodio clorhídrico, 5,0 mg de manitol y 5,5 mg de albúmina humana, producida y registrada en Cuba por el Centro Estatal para el Control de Medicamentos, Equipos Disponibles Médicos (CECMED) en el año 2008. Este producto se fabrica en el Centro de Ingeniería Genética y Biotecnología (CIGB) de La Habana; se presenta en viales que contienen una dosis de 3,5 MUI (un millón de unidades internacionales), con una administración mediante inyección intratumoral o perilesional o ambas en lesiones cutáneas de CBC para generar regresión total, previa dilución en 1 mililitro de agua estéril inyectable1-5.
El objetivo de este trabajo es describir la experiencia del uso de HeberPAG® en pacientes con diagnóstico de carcinoma basocelular periocular.
Materiales y métodos
Se realizó un estudio retrospectivo de serie de casos unicéntrico en el Departamento de Cirugía Plástica Ocular del Hospital General Docente Dr. Enrique Cabrera, La Habana, Cuba. Incluyó pacientes tratados con HeberPAG® con diagnóstico de carcinoma basocelular periocular y con 5 años de evolución. El estudio fue evaluado y aprobado por las autoridades de la institución cumpliendo las normas establecidas en la declaración de Helsinski.
En cada caso se analizaron de forma descriptiva en el conjunto de la serie aspectos como la edad, el sexo de los pacientes y el fototipo de piel de acuerdo con la clasificación de la escala de Fitzpatrick6. También se evaluó la localización anatómica del CBC, el tipo de lesión para ver si era primaria, recidivante o si había tenido algún tratamiento previo. Además, se presentan los casos de forma individual, resaltando sus características más relevantes.
En relación con la descripción del procedimiento terapéutico, para cada caso clínico le fue aplicado a cada paciente el tratamiento con HeberPAG® perilesional o intratumoral según el ciclo establecido en días alternos, por 4 semanas consecutivas y posteriormente evaluación a 2 y 5 años.
Resultados
En el Departamento de Cirugía Plástica Ocular del Centro Oftalmológico del Hospital Enrique Cabrera se diagnosticaron con CBC periocular 9 pacientes entra la sexta y séptima década de la vida, donde el sexo más afectado fue el femenino.
Todos los pacientes tratados correspondieron al color de piel blanca. El fototipo de piel de acuerdo con la escala de Fitzpatrick presente en estos pacientes fue: el tipo II con 6 casos y el fototipo III con 3 casos. De los 9 pacientes estudiados presentaron CBC en párpado inferior 5 pacientes; en párpado superior, canto externo, canto interno y ceja 1 paciente, respectivamente.
De los pacientes tratados 5 presentaban una lesión de tipo primaria y los otros 2 tenían lesión recidivante posterior a tratamientos con crioterapia y cauterización.
A continuación se realizará una breve descripción, caso por caso, de las características más relevantes de cada uno.
Caso clínico 1
Paciente femenina en la sexta década de la vida con carcinoma basocelular periocular en tercio interno del párpado inferior del ojo derecho. Se observó nódulo ulcerado de 4 x 3 mm (fig. 1a) antes de comenzar el tratamiento con HeberPAG® intratumoral. Pasados 2 años desapareció la lesión (fig. 1b). Finalmente, a los 5 años de evolución clínica se pudo ver respuesta completa y buena cicatrización (fig. 1c).

Caso clínico 2
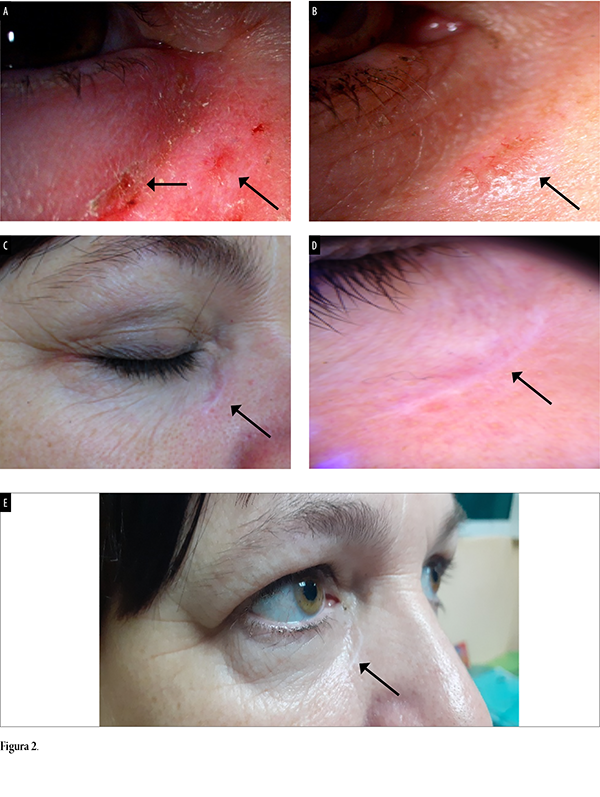
Se presentó paciente femenina en su sexta década de vida con carcinoma basocelular periocular en canto interno de limitación inferior hasta el surco nasogeniano; se observaron 3 nódulos ulcerados y eritematosos de 5 mm en ojo derecho (figs. 2a y 2b). Luego de 2 años de evolución clínica desapareció la lesión (fig. 2c) tras recibir tratamiento con HeberPAG®, para ver finalmente a los 5 años una respuesta completa y buena cicatrización (fig. 2d). La dermatoscopía luego de esos años no mostraba signos clínicos ni dermatoscópicos de CBC (fig. 2e).
Caso clínico 3
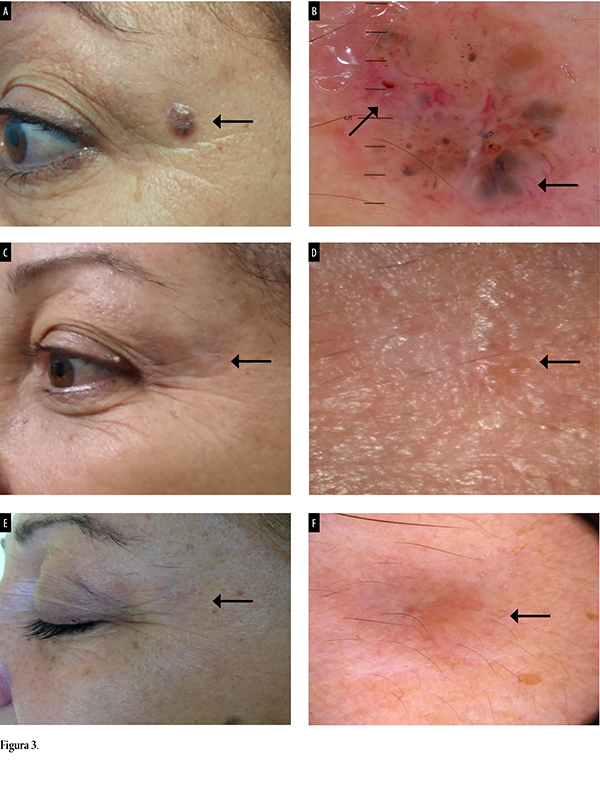
Paciente mujer en su séptima década de vida con carcinoma basocelular periocular en canto externo del ojo izquierdo (fig. 3a), con nódulo de 4 x 2 mm antes de comenzar tratamiento con HeberPAG® intratumoral. Se realizó dermatoscopía previa a tratamiento donde se observaba lesión en rueda dentada de 8 cm con vasos de neoformación, ulcerada y queratinizada en el centro (fig. 3b) acompañada de nódulos perlados periféricos. Se realizó un control a las 16 semanas de evolución clínica, donde se pudo ver la desaparición de la lesión (fig. 3c). Bajo dermatoscopía se visualizaron zonas de fibrosis con seudoquistes de milium a su alrededor (fig. 3d) luego de las mismas semanas mencionadas de evolución. Posteriormente, tras 5 años de evolución clínica, se comprobó la desaparición de la lesión, una respuesta completa y buena cicatrización (figs. 3e) corroborado por dermatoscopía (fig. 3f).
Caso clínico 4
Otra paciente femenina en su séptima década de vida se presentó con carcinoma basocelular periocular en tercio medio del párpado inferior del ojo derecho, donde se apreciaba ulceración que había tomado todo el tercio medio del párpado inferior, de 5 mm con pérdida de la arquitectura del borde libre a ese nivel, con caída de las pestañas (fig. 4a). Se la trató con HeberPAG® perilesional. Posteriormente, a los 2 años de evolución clínica, se observó notable mejoría de la arquitectura del borde libre del párpado inferior, zona de fibrosis localizada en el centro del tercio medio, sin ulceración a ese nivel (fig. 4b). Ya a los 5 años desapareció la lesión con una respuesta completa y buena cicatrización (fig. 4c).

Caso clínico 5
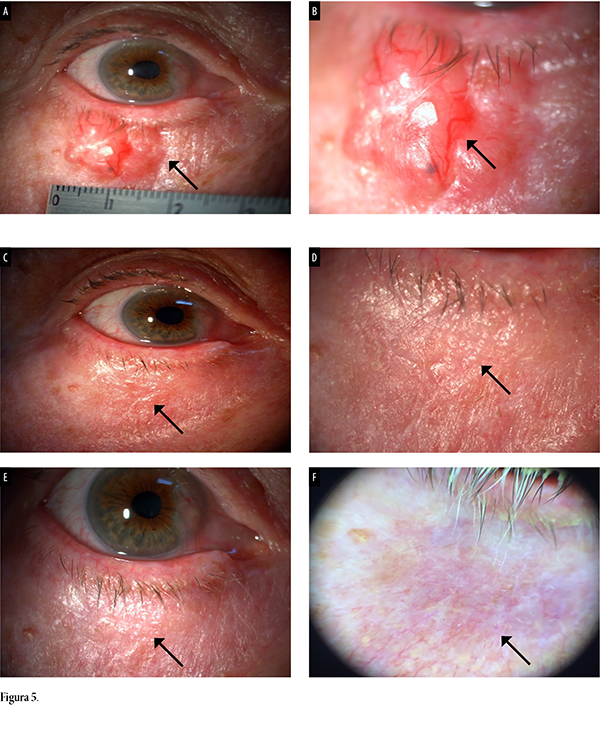
Se presentó paciente masculino en su séptima década de vida con carcinoma basocelular periocular que abarcaba todo el tercio medio del párpado inferior del ojo derecho, con nódulo perlado de 1 cm, bordes elevados y vasos periféricos de neoformación (figs. 5a y 5b). Se lo trató con HeberPAG® intratumoral. A las 16 semanas de evolución clínica desapareció la lesión nodular (fig. 5c), seguido de 2 años sin lesión documentable (fig. 5d). Finalmente, a 5 años de evolución clínica, se constató la desaparición completa de la lesión y buena cicatrización (fig. 5e) corroborada por dermatoscopía (fig. 5f).
Caso clínico 6
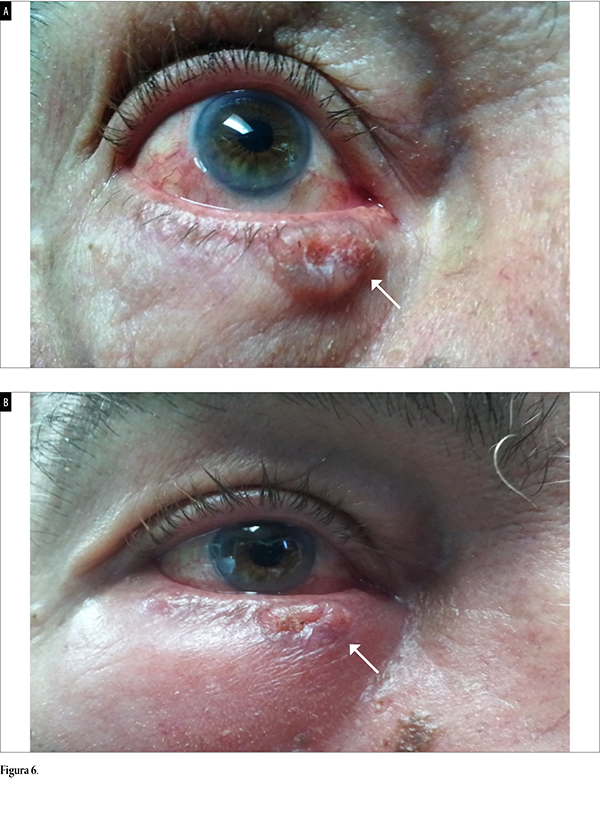
Paciente femenina en su sexta década de vida concurrió a la consulta con carcinoma basocelular periocular en tercio interno del párpado inferior del ojo derecho, con nódulo ulcerado de 6 x 3 mm y vasos periféricos de neoformación (fig. 6a). Se procedió al tratamiento intratumoral con HeberPAG®, pero debido a un accidente vascular encefálico por descompensación de la hipertensión arterial, la paciente fue candidata a resección quirúrgica de los márgenes oncológicos. Los resultados funcionales y estéticos fueron buenos para la paciente (fig. 6b). Se subraya la importancia de la aplicación del tratamiento intratumoral vs ésta, la lesión residual poscirugía.
Caso clínico 7
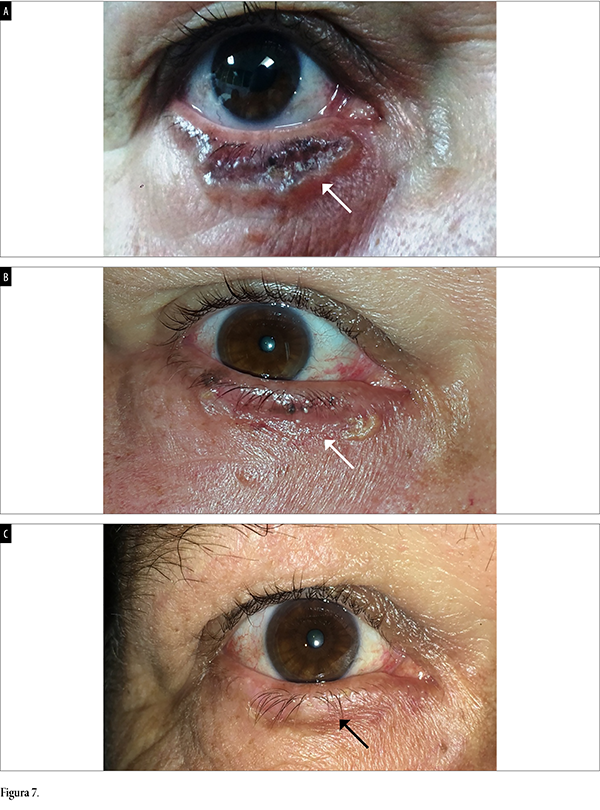
Un señor de unos 70 años se presentó con carcinoma basocelular periocular que abarcaba el tercio interno y medio del párpado inferior del ojo derecho, con evidencia de ulceración de 8 x 1 mm, con bordes elevados y centro queratinizado (fig. 7a), previo a tratamiento con HeberPAG® perilesional. Continuó con vigilancia a las 16 semanas de evolución clínica, con resultados de disminución del 50% de los bordes y desaparición de la queratina (fig. 7b). La evolución fue favorable y a los 5 años mostró desaparición de la lesión, respuesta completa y buena cicatrización (fig. 7c).
Caso clínico 8
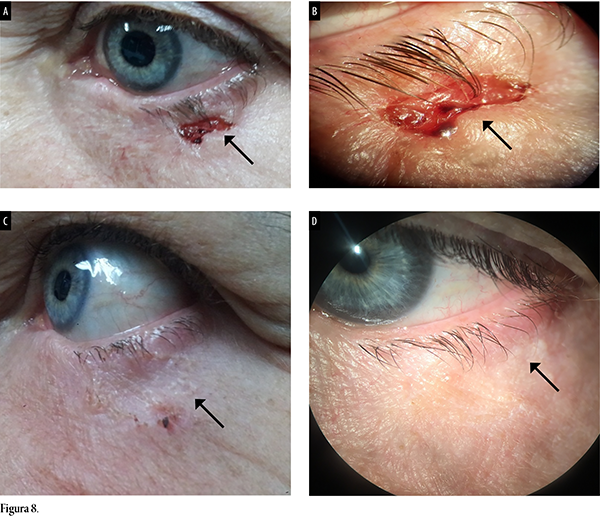
Paciente masculino en su séptima década de vida con carcinoma basocelular periocular que abarcaba todo el tercio externo del párpado inferior del ojo izquierdo, con presencia de ulceración de 1 cm, eritematosa, con bordes inflamados (figs. 8a y 8b). Se lo trató con HeberPAG® perilesional. A los 5 años se observó una zona de fibrosis, desaparición de la lesión ulcerativa y buena cicatrización (fig. 8c). Finalmente la dermatoscopía, también después de 5 años, precisó un seudoquiste de milium, buena cicatrización, sin signos clínicos ni dermatoscópicos del carcinoma (fig. 8d).
Caso clínico 9
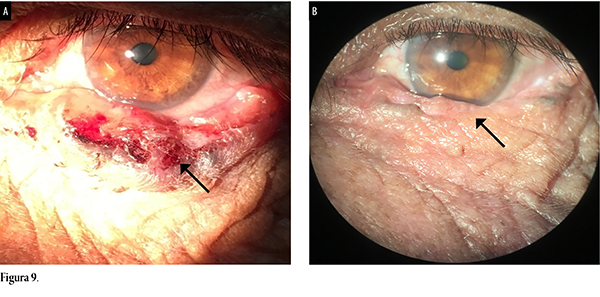
Otro hombre que cursaba su séptima década se presentó con carcinoma basocelular periocular que cubría todo el párpado inferior del ojo izquierdo; tenía nódulo ulcerado de 12 x 4 mm con bordes elevados, queratinizado en el centro, pérdida de la arquitectura del borde libre del párpado y caída de las pestañas (fig. 9a). Se lo trató como a los otros pacientes anteriores. A los 5 años presentaba desaparición de la lesión, recuperación de la arquitectura del borde libre del párpado, aún con caída de las pestañas, buena cicatrización, sin signos clínicos ni dermatoscópicos de carcinoma (fig. 9b).
Discusión
El tratamiento del cáncer de piel es uno de los más costosos en el mundo. Actualmente Australia es el país de más alta incidencia de esta patología y Estados Unidos es el quinto país del mundo más costoso para tratar este problema de salud1-5.
En cuanto al impacto en la morbimortalidad por CBC, los resultados internacionales arrojan ser una de las causas frecuentes de alta tasa de morbilidad —no así de mortalidad— pues el CBC no se encuentra entre las diez primeras causas de muerte debido a su lenta evolución y poca capacidad de producir metástasis en los pacientes afectados1-5.
El beneficio directo impacta al tratarse de una aplicación con una respuesta clínica más rápida y prolongada que no demostraron los estudios de IFN por separado, agregando la ventaja de la no necesidad de reconstrucción palpebral mediante la cirugía, para finalmente lograr un aspecto estético y funcional4.
A su vez, se recoge en la literatura mundial que las lesiones malignas de la piel son más frecuentes en el sexo masculino, lo cual se atribuye a que los hombres se desempeñan laboralmente en ocupaciones y oficios con exposición solar y está demostrada la relación entre la exposición a los rayos ultravioleta del sol como uno de los factores de riesgo más importante en la aparición del carcinoma basocelular periocular5.
Además la edad promedio de los pacientes estudiados se encontraba entre los 67 y los 70 años, mientras que la edad avanzada predispone por sí misma la aparición de tumores, tanto en los párpados como en la conjuntiva por las transformaciones que sufren en el envejecimiento a nivel cutáneo, y con ello que se producen modificaciones prácticamente en todos sus componentes, tales como adelgazamiento dérmico debido a la reducción del colágeno de la dermis, y disminución de los fibroblastos y atrofia de la epidermis que dan lugar a la disminución de la capacidad regenerativa de la piel6.
Estudios epidemiológicos definen la relación entre las lesiones malignas no melanocíticas con la exposición solar, específicamente con la radiación ultravioleta6. Se documenta que del 5% al 9,9% del cáncer de piel se acentúa en los párpados, lo que representa el 90% de todos los tumores oftalmológicos. Cada año se diagnostican aproximadamente 60 mil casos nuevos de cáncer en los párpados. Además, está presente en regiones de Europa, tiene una alta prevalencia en las regiones cercanas al ecuador y los CBC son los más frecuentes dentro de las lesiones malignas no melanocíticas7-10.
El CBC ocurre típicamente en áreas expuestas al sol y la región periocular es de su predilección. El carcinoma periocular afecta más comúnmente al párpado inferior (con el 43% de los casos), seguido del canto medio con el 26%, el párpado superior con el 12% y finalmente el canto lateral con el 8%. Estudios internacionales reportan que los pacientes con una lesión de carcinoma basal de piel pueden desarrollar un nuevo tumor de piel durante los 5 años siguientes.
El riesgo de recurrencia o recidiva después del tratamiento depende de la localización de la lesión, su tamaño, el tipo histológico, la invasión perineural, los factores de riesgo y las condiciones propias del paciente, así como los tipos de tratamientos empleados con anterioridad. Por otro lado, la causa más frecuente de recurrencia es la presencia de extensión subclínica, que es más común en los CBC que aparecen en el rostro incluido los párpados, el subtipo histológico y la extensión del tumor11-14.
Las tasas de recurrencia de la cirugía en la extirpación del CBC se sitúan en rangos de 1,3%-10% en los carcinomas primarios y más del 17% en los recurrentes15-18.
La forma más común de presentación clínica del CBC es el tipo nodular/nódulo-ulcerativo representando el 62%-70% de los carcinomas basales que aparecen en la cabeza y el cuello3-4. En nuestro estudio encontramos tres pacientes que presentaron lesiones de CBC de tipo clínico nódulo-ulcerativo.
Los efectos sistémicos descritos por el uso de los interferones son variados: fiebre, cefalea, fatiga, prurito, anorexia y artralgias, que pueden causar complicaciones menores en los enfermos. En la serie presentada aquí, los pacientes tuvieron eventos adversos como fiebre, malestar general, edema y eritema en el sitio de inyección, escalofríos, prurito, dolor muscular, anorexia, ardor, náuseas y cefalea. Los más frecuentes fueron: fiebre (32,7%), prurito (12,5%) y artralgia (10,6%). Otros eventos han sido menos reportados como anorexia, astenia y diarreas19-21.
Los pacientes con pelo claro (rojo o castaño), ojos claros (verdes o azules) y de complexión delgada, con ancestros en Irlanda y fototipo de piel I y II, según la clasificación de Fitzpatrick, tienen una alta incidencia de padecer cáncer de piel no melanocíticos, lo que concuerda con las series consultadas, puesto que la piel negra es más resistente al sol y a los traumatismos por la melanina, aunque recientemente se ha postulado que variantes genéticas del melanocito I receptor son factores de riesgo importantes para el desarrollo del cáncer de piel no melanocítico, independientemente del color de la piel22-24.
Las lesiones primarias del carcinoma basocelular periocular tienen la tendencia a recurrir luego de la aplicación de los diferentes tipos de tratamientos cercanos a los 2 o 3 años. Entre los 5 y los 10 años después de aplicarse los tratamientos alrededor del 18% de los casos recurren21-24.
Conclusión
Se mostró la experiencia del uso de HeberPAG® en 9 pacientes con diagnóstico de carcinoma basocelular periocular con resultados satisfactorios en tumores primarios y recidivantes. Hoy en día los interferones constituyen una terapia adicional para el tratamiento de estos carcinomas con un comportamiento estable a 5 años. Con este medicamento se observó la remisión completa (99%) y que posee escasos efectos adversos, colocándolo como una opción terapéutica novedosa. Esta terapia abre paso a ser candidata a nuevas alternativas no quirúrgicas para contemplar en los pacientes, a los que el riesgo de una cirugía es mayor.
Referencias