ARTÍCULOS ORIGINALES
Efectos corneales de la trabeculoplastia láser selectiva
María Florencia Becchetti, Vicente Javier Vargas, Nicolás Crim
Instituto Oftalmológico de Córdoba, Córdoba, Argentina.
Recibido: 27 de marzo de 2023.
Aprobado: 3 de mayo de 2023.
Autor corresponsal
Dra. María Florencia Becchetti
Larrea 133
(5986) Oncativo, Córdoba
(+54) 93572443516
florencia_becchetti@hotmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2023; 16(2): e121-e131.
Conflicto de intereses
El siguiente trabajo no presenta conflicto de intereses.
Resumen
Propósito: Evaluar los cambios cualitativos y cuantitativos a nivel corneal luego de la terapia con trabeculoplastia láser selectiva y determinar su efecto en la reducción de la presión intraocular.
Introducción: La presión intraocular es el principal factor de riesgo en el glaucoma y el único modificable. Se ha demostrado que su disminución retrasa el avance de la enfermedad, por lo que todos los tratamientos actualmente disponibles buscan conseguir un efecto hipotensor. La trabeculoplastia láser selectiva es una alternativa terapéutica adecuada para la mayoría de los tipos de glaucoma de ángulo abierto y la hipertensión ocular. Las complicaciones de este procedimiento son infrecuentes, generalmente leves y transitorias.
Materiales y métodos: Se realizó un estudio de cohorte prospectivo de seguimiento a corto plazo. Se incluyeron personas mayores de 18 años, de ambos sexos y con diagnóstico de glaucoma primario o secundario de ángulo abierto o hipertensión ocular. Se realizó trabeculoplastia láser selectiva en los 360° de la malla trabecular. Se estudió al paciente previo al láser, una hora posterior, a las 24 horas y al mes, evaluando cambios corneales mediante lámpara de hendidura y microscopía especular.
Resultados: Se evaluaron 44 ojos con edad media de 63,86 ± 13,89 años. La mayoría presentaba hipertensión ocular (41%) y glaucoma pseudoexfoliativo (32%). Se observó una asociación estadísticamente significativa entre la aplicación de trabeculoplastia láser selectiva y la presencia de queratitis epitelial, edema corneal y zonas oscuras endoteliales (p <0,05). Todos los cambios corneales regresaron a valores cercanos a los basales al mes del procedimiento. El recuento endotelial y el porcentaje de células hexagonales se mantuvieron estables en todos los controles. Se demostró una disminución significativa de la presión intraocular luego de la trabeculoplastia láser selectiva, así como del uso de medicación hipotensora tópica (p <0,05).
Conclusión: La trabeculoplastia láser selectiva es un tratamiento efectivo con efectos corneales leves y transitorios.
Palabras clave: glaucoma, glaucoma de ángulo abierto, trabeculoplastia láser selectiva, reacciones adversas.
Corneal effects of selective laser trabeculoplasty
Abstract
Purpose: To evaluate the qualitative and quantitative corneal changes after selective laser trabeculoplasty (SLT) and determine its effect on reducing intraocular pressure (IOP).
Introduction: IOP is the main risk factor for glaucoma and the only one that can be modified. Lowering IOP has been shown to delay the progression of the disease, so all currently available treatments aim for a hypotensive effect. SLT is a proper therapeutic alternative for most types of open-angle glaucoma and ocular hypertension (OHT), with few complications that are generally mild and self-resolving.
Methods: This prospective cohort study with short-term follow-up included patients over 18 years old, diagnosed with primary or secondary open-angle glaucoma or OHT, who received SLT to 360° of the trabecular meshwork. Slit-lamp examination and specular microscopy were performed before the procedure and 1 hour, 24 hours, and 1 month after SLT.
Results: 44 eyes with a mean age of 63,86 ± 13,89 years old were evaluated. Most of them presented OHT (41%) and pseudoexfoliative glaucoma (32%). A significant association between SLT and the presence of epithelial keratitis, corneal edema and endothelial dark spots was observed (p <0,05). All corneal changes return to the baseline one month after the procedure. The endothelial cells count and the percentage of hexagonal cells remained stable in all the controls. A significant decrease in IOP was demonstrated after SLT and in the use of topical hypotensive medication (p <0,05).
Conclusion: SLT is an effective treatment with transient and mild corneal effects.
Keywords: glaucoma, open-angle glaucoma, SLT, adverse reactions.
Efeitos da córnea da trabeculoplastia seletiva a laser
Resumo
Objetivo: Avaliar as alterações qualitativas e quantitativas no nível da córnea após a terapia seletiva de trabeculoplastia a laser e determinar seu efeito na redução da pressão intraocular.
Introdução: A pressão intraocular é o principal fator de risco no glaucoma e o único modificável. Demonstrou-se que a sua redução atrasa a progressão da doença, razão pela qual todos os tratamentos atualmente disponíveis procuram obter um efeito hipotensor. A trabeculoplastia seletiva a laser é uma alternativa terapêutica adequada para a maioria dos tipos de glaucoma de ângulo aberto e hipertensão ocular. As complicações desse procedimento são raras, geralmente leves e transitórias.
Materiais e métodos: Foi realizado um estudo de coorte prospectivo de acompanhamento de curto prazo. Foram incluídos maiores de 18 anos, de ambos os sexos e com diagnóstico de glaucoma primário ou secundário de ângulo aberto ou hipertensão ocular. A trabeculoplastia seletiva a laser foi realizada em 360° da malha trabecular. O paciente foi estudado antes do laser, uma hora após, 24 horas e um mês, avaliando as alterações da córnea com lâmpada de fenda e microscopia especular.
Resultados: foram avaliados 44 olhos com idade média de 63,86 ± 13,89 anos. A maioria apresentava hipertensão ocular (41%) e glaucoma pseudoesfoliativo (32%). Observou-se associação estatisticamente significativa entre a aplicação da trabeculoplastia seletiva a laser e a presença de ceratite epitelial, edema corneano e áreas escuras endoteliais (p < 0,05). Todas as alterações corneanas retornaram a valores próximos aos basais um mês após o procedimento. A contagem endotelial e a porcentagem de células hexagonais permaneceram estáveis em todos os controles. Foi demonstrada diminuição significativa da pressão intraocular após a trabeculoplastia seletiva a laser, assim como o uso de medicação hipotensora tópica (p < 0,05).
Conclusão: A trabeculoplastia seletiva a laser é um tratamento eficaz com efeitos corneanos leves e transitórios.
Palavras-chave: glaucoma, glaucoma de ângulo aberto, trabeculoplastia seletiva a laser, reações adversas.
Introducción
El glaucoma es una neuropatía óptica crónica, progresiva y multifactorial, caracterizada por daño estructural en el nervio óptico y su consiguiente alteración funcional. Esta condición habitualmente está asociada al aumento de la presión intraocular1.
Constituye la principal causa de ceguera irreversible a nivel mundial, con una prevalencia global en individuos de 40 a 80 años del 3,5%. Con el aumento del número y la proporción de personas mayores en la población, se proyecta que 111,8 millones de sujetos tendrán glaucoma en el año 20402.
Esta patología se puede clasificar de acuerdo con el grado de apertura del ángulo de la cámara anterior en glaucoma de ángulo cerrado (GAC) y glaucoma de ángulo abierto (GAA)3-4. Este último constituye la forma más frecuente con una prevalencia aproximada del 2% entre adultos mayores de 40 años5.
El GAA se puede subclasificar en primario (GPAA), cuando no existe ninguna anomalía subyacente conocida ni medicación (tópica o sistémica) que justifique la elevación de la PIO; y secundario, cuando existen cambios característicos en el ángulo que son visibles mediante gonioscopía, como depósito de pigmento (glaucoma pigmentario) o proteínas (glaucoma pseudoexfoliativo)3.
El objetivo principal del tratamiento en el glaucoma es prevenir la progresión de daño en el nervio óptico para preservar la visión de los pacientes. La PIO es el único factor modificable y se ha demostrado que su disminución retrasa el avance de la enfermedad5-6; por lo tanto, todos los tratamientos buscan conseguir un efecto hipotensor. Específicamente para el GAA se puede optar por medicación tópica, láser y/o procedimientos quirúrgicos1, 7.
La aplicación de láser sobre la malla trabecular comenzó a utilizarse como alternativa terapéutica a partir de 1979 cuando Wise y Witter describieron una variante modificada para realizar trabeculoplastia con láser de argón (ALT, por sus siglas en inglés). El ALT consiste en una técnica efectiva pero con efectos adversos significativos en relación con la cantidad de energía administrada, por lo que se comenzaron a investigar otras opciones para minimizar estos daños8.
La trabeculoplastia láser selectiva (SLT) surgió en el año 1999 y consiste en un láser Nd:YAG de conmutación Q de 532 nm de doble frecuencia que actúa en la melanina de las células de la malla trabecular para aumentar el drenaje de humor acuoso y así reducir la PIO9. Está basado en el principio de fototermólisis selectiva, donde la radiación queda confinada a un grupo selecto de células. Este láser presenta un spot de tratamiento de 400 µ con duración de 3 nanosegundos y potencias en rangos que varían de 0,4 a 1,2 mJ por disparo. Al presentar tales parámetros somete a los tejidos a niveles de energía mucho más bajos que el ALT, y por lo tanto genera menor daño tisular térmico y menos reacciones adversas10. Desde que fue aprobado en 2001 por la Food and Drug Administration de Estados Unidos (FDA), el interés por adoptarlo como primera línea de tratamiento o como complemento terapéutico en el GAA ha crecido de manera significativa11.
Se considera al SLT un procedimiento seguro y de bajo riesgo. Las complicaciones son infrecuentes, generalmente leves y suelen resolverse en algunos días, incluso sin tratamiento9. Además de las reacciones inflamatorias y elevaciones transitorias de la PIO luego de la sesión, algunos trabajos han reportado alteraciones corneales que incluyen cambios epiteliales y endoteliales12.
El propósito general de este estudio es evaluar los efectos corneales de la trabeculoplastia láser selectiva, analizando específicamente el aspecto biomicroscópico y el endotelio corneal mediante microscopía especular, y determinar la eficacia de la terapia con trabeculoplastia láser selectiva en la reducción de la presión intraocular.
Materiales y métodos
Se realizó un estudio de cohorte prospectivo de seguimiento a corto plazo. Se calculó el tamaño de muestra para una prevalencia esperada de 2% de personas con glaucoma de ángulo abierto5 con una confianza del 95% y error del 5%, obteniendo un valor de muestra de 30 pacientes. Todos ellos leyeron y firmaron un consentimiento informado para participar de forma voluntaria en la investigación. Se resguardaron los datos de los pacientes involucrados en el estudio según el cumplimiento de las normas de la declaración de Helsinki, las buenas prácticas clínicas de ANMAT, la ley N° 9.694 de la provincia de Córdoba y la ley nacional N° 25.326 de Argentina. Este proyecto fue aprobado por el Comité de Ética de Investigación del Sanatorio Allende, Córdoba, Argentina.
Se incluyeron pacientes mayores de 18 años, de ambos sexos y con diagnóstico de glaucoma primario o secundario de ángulo abierto o hipertensión ocular (definida como PIO ≥ 21 mmHg en dos o más mediciones en días distintos, con o sin medicación hipotensora). Se excluyeron pacientes con patología corneal, trasplante corneal y cirugía refractiva.
Procedimiento
Para la realización de la trabeculoplastia láser selectiva se utilizó un láser LIGHTLas SLT (Lightmed, California, Estados Unidos).
Antes del procedimiento se colocó proparacaína 0,5% y pilocarpina clorhidrato 2%. Se utilizó goniolente Latina de un espejo con gel oftálmico (ácido poliacrílico 0,2%) y se realizaron disparos intercalados en los 360° de la malla trabecular del ángulo iridocorneal con la mínima energía para obtener el efecto de “burbujas de champagne”.
Durante la sesión se registró el total de energía utilizada en miliJoules (mJ) y el número de disparos realizados.
Después del procedimiento se adecuó el esquema de tratamiento hipotensor de acuerdo con la PIO target establecida para cada paciente. No se añadió ninguna medicación suplementaria.
Seguimiento
A todos los pacientes se les realizó control antes del procedimiento, 1 hora posterior, a las 24 horas y al mes. En cada visita se realizó un examen corneal mediante biomicroscopía con lámpara de hendidura (Topcon Slit-lamp SL-D3, Tokio, Japón) para evaluar la presencia de queratitis epitelial o edema corneal. Además, se midió la presión intraocular en milímetros de mercurio (mmHg) mediante tonometría de aplanación de Goldmann. Por otro lado, antes, a la hora y al mes del láser, se complementó con un examen de microscopía especular (NIDEK CEM-530, Tokio, Japón), donde se analizó la densidad celular endotelial en células/mm2, el porcentaje de células hexagonales, la presencia o no de zonas oscuras endoteliales y se midió el espesor corneal central.
Bioestadística
Con los datos recopilados, en primer lugar se calcularon las medidas centrales y de dispersión para las variables numéricas y las distribuciones absolutas y porcentuales para las variables categóricas. Se valoró la normalidad de la distribución de las variables mediante Shapiro Wilks. Para la asociación estadística entre variables se emplearon los test de Wilcoxon, test de chi-cuadrado y test t de Student. En todos los casos se utilizó un nivel de significancia <0,05. Para el análisis estadístico se utilizó el software R-Medic13.
Resultados
Características generales
Se estudiaron 44 ojos (23 pacientes) atendidos en el Instituto Oftalmológico de Córdoba en el período comprendido desde el 1º de enero hasta el 31 de diciembre de 2022. La mayoría de ellos era de sexo femenino con el 64% del total. La edad media fue de 63,86 ± 13,89 años (rango 28-85 años).
Dentro de los antecedentes oftalmológicos personales la mayoría presentaba hipertensión ocular con el 41% y glaucoma pseudoexfoliativo con el 32%, luego hubo 18% con glaucoma primario de ángulo abierto y 9% con glaucoma pigmentario.
El valor medio de disparos utilizados durante la sesión láser fue de 99,82 ± 9,21 (rango 77-117 disparos). El promedio de energía total implementada fue de 78,35 ± 14,19 mJ (rango 52,9-109 mJ).
Evolución de los cambios corneales y presión intraocular
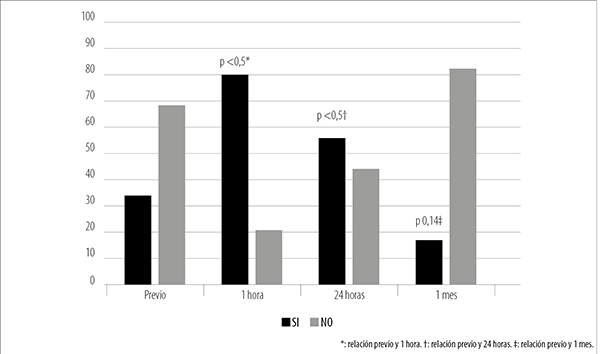
En relación con la presencia de queratitis epitelial previo al tratamiento sólo el 32% presentaba esta alteración. Este porcentaje aumentó a la hora del SLT al 80%, demostrando que existe una asociación estadísticamente significativa entre estas variables (p <0,05). A las 24 horas el porcentaje comenzó a disminuir. Al mes, no se encontró una diferencia significativa con respecto de la línea de base (p 0,14) (fig. 1).

Figura 1. Presencia de queratitis epitelial (%).
Previo al procedimiento, ningún paciente presentaba edema corneal, mientras que, en la hora posterior, este signo estaba presente en el 25% de los ojos (p <0,05). Al control del mes, sólo el 2% presentó esta alteración sin encontrarse diferencias significativas con el control previo al SLT (p 0,31) (fig. 2).
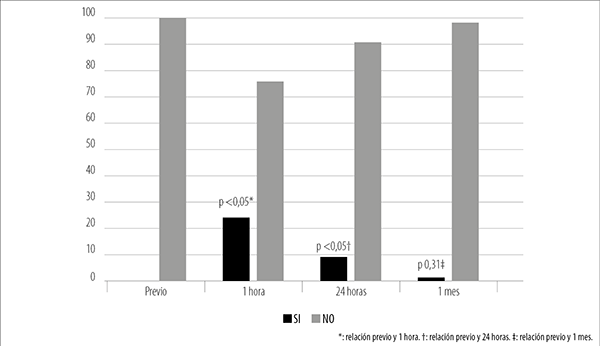
Figura 2. Presencia de edema corneal (%).
Las zonas oscuras endoteliales previo al SLT se encontraron en el 9% de los ojos y este valor se elevaba considerablemente en la primera hora posterior al láser al 70%; encontrándose una relación significativa entre estas variables (p <0,05). Al mes de la trabeculoplastia, el porcentaje de ojos con zonas oscuras endoteliales regresó a valores cercanos a los basales (p 0,69) (figs. 3 y 4).
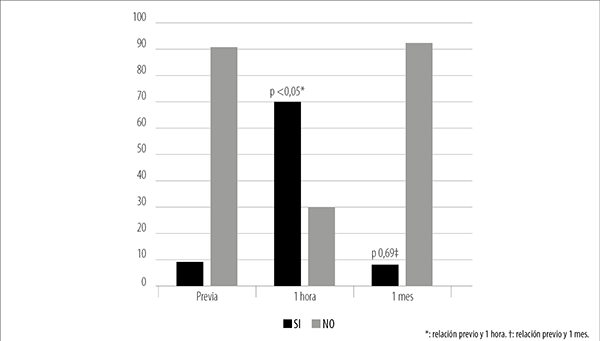
Figura 3. Presencia de zonas oscuras endoteliales (%).
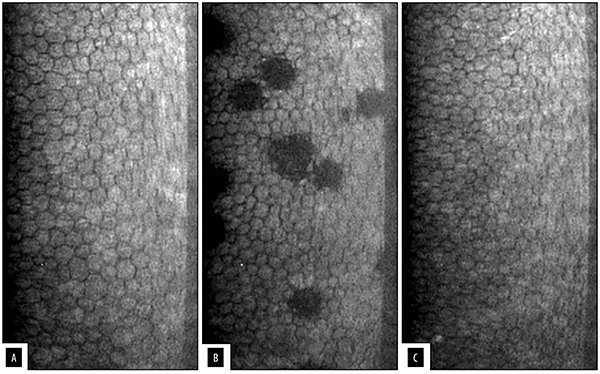
Figura 4. Microscopía especular. (A) Previo al SLT. (B) 1 hora pos-SLT. (C) 1 mes pos-SLT
No se encontró una asociación significativa entre la energía total empleada y la presencia de queratitis epitelial (p 0,39), edema corneal (p 0,24) ni presencia de zonas oscuras (p 0,55) a la hora del láser.
Por otro lado, se demostró que las zonas oscuras endoteliales observadas a la hora del SLT no están relacionadas estadísticamente con la presencia de queratitis epitelial (p 0,32), pero sí con el edema corneal (p <0,05).
Las variables correspondientes al recuento de células endoteliales y el porcentaje de células hexagonales se mantuvieron estables durante todos los controles, tanto antes como después del SLT. No se encontraron diferencias estadísticamente significativas entre los valores previos con los de la primera hora ni al mes del láser (tabla 1).
 .
.
Con respecto del espesor corneal central, hubo un ligero aumento entre el control previo y a la hora, con valores medios que fueron de 532,52 ± 32,23 µm a 542,86 ± 37,84 µm (p <0,05). Al mes, la media regresó a valores similares a los del control pre-SLT con una media de 532,02 ± 31,05 µm, pero sin existir una relación significativa entre ambos controles (p 0,48).
Después de analizar los cambios a la hora posterior al tratamiento según patología, se descubrió que el 64% de los pacientes con glaucoma pseudoexfoliativo presentó queratitis epitelial, mientras que el edema corneal se detectó en el 21% y las zonas oscuras endoteliales en el 64%. En cuanto a los pacientes con GPAA, el 88% mostró queratitis epitelial, el 50% edema corneal y el 62,5%, zonas oscuras endoteliales. Por otro lado, el 83% de los pacientes con HTO presentó queratitis epitelial, el 22% edema corneal y el 72% zonas oscuras endoteliales. En cuanto a los pacientes con glaucoma pigmentario, se observó queratitis epitelial y zonas oscuras endoteliales en todos los casos, pero no se detectó edema corneal. En relación con la presencia de estas afecciones no se encontró una relación estadísticamente significativa con el tipo de patología tratada en el momento del SLT (queratitis [p 0,32], edema corneal [p 0,24] y zonas oscuras endoteliales [p=0,53]).
Al examinar los valores medios de la PIO, pre-SLT fue de 18,64 ± 3,52 mmHg. Descendió a la hora y a las 24 horas del láser para llegar a una media de 13,8 ± 3,62 mmHg al mes. Se demostró que existe una diferencia estadísticamente significativa entre el valor previo y al mes (p <0,05) (fig. 5).

Figura 5. Presión intraocular (mmHg).
El 75% utilizaba al menos una droga antiglaucomatosa tópica previo a la aplicación de SLT, mientras que al mes sólo lo hacía el 55%. Existe una relación estadísticamente significativa entre esas variables (p <0,05). La presencia de queratitis epitelial está asociada al uso de medicación tópica tanto pre-SLT como al mes (p <0,05).
Discusión
Cada vez es mayor la evidencia de que la trabeculoplastia láser selectiva debiera ser considerada como primera línea de tratamiento en la mayoría de los glaucomas de ángulo abierto5.
El estudio prospectivo más grande que examinó los cambios corneales después del SLT lo realizó Lee y colaboradores en el año 2014, donde incluyó 111 ojos que se sometieron al procedimiento a 360° del ángulo iridocorneal con una energía media total de 163 ± 43,3 mJ14. Los controles realizados fueron antes del SLT, 1 semana y 1 mes después. Una de las variables analizadas fue la presencia de edema corneal, sin encontrarse este signo en ninguno de los controles. Por el contrario, en nuestro trabajo el 25% de los ojos presentó esta anomalía a la hora y el 2% al mes, lo que refleja la reversibilidad de estos cambios. Este hecho nos hace pensar que probablemente la ausencia de detección de alteraciones en la lámpara de hendidura del estudio anteriormente citado pueda deberse a que el primer control realizado luego del SLT fue considerablemente posterior al nuestro. A la fecha de publicación de este estudio se reportó sólo un caso de descompensación corneal permanente posterior al SLT15.
Al momento de realizar este trabajo no se encontró evidencia donde la queratitis epitelial sea una variable a analizar luego de una sesión de SLT. En nuestro estudio se pudo demostrar que hay mayor prevalencia de queratitis a la hora del láser que resuelve progresivamente en los controles posteriores; sin embargo, hay que destacar que el 75% de los pacientes utilizaba tratamiento antiglaucomatoso tópico previo al láser y el 55% al mes. Se ha demostrado que la enfermedad de la superficie ocular (ESO) es común entre usuarios de medicación tópica para glaucoma y la severidad de ella está correlacionada con el número de medicación utilizada16; esto podría explicar en nuestra serie de pacientes la presencia de queratitis epitelial en los controles mencionados (p <0,05).
En el estudio retrospectivo de Ong y colaboradores se aplicó SLT en 180° del ángulo iridocorneal y se demostró que el 50% de los ojos analizados presentó zonas oscuras o su incremento en los controles realizados una hora posterior al SLT17. En nuestro trabajo se observó un aumento considerable de tal alteración en el primer control luego del procedimiento, alcanzando valores del 70%. Tanto en la publicación mencionada como en la nuestra, los valores al mes se acercan a los del control previo.
La causa de las zonas oscuras del endotelio aún no está clara, aunque se cree que pueden deberse a edema, células inflamatorias subendoteliales, destrucción del endotelio, inflamación o depósitos17. En nuestra investigación se demostró que el edema corneal está asociado a la presencia de estas imágenes en los estudios (p <0,05).
En el estudio de Ong ya citado y en un estudio observacional de White y colaboradores del año 2013 no hallaron cambios estadísticamente significativos en el recuento endotelial al mes posterior del láser o las 6 semanas, respectivamente, comparado con la línea de base17-18. Estos hallazgos contrastan con los resultados de Lee, donde se observó una disminución en el recuento endotelial de 4,5% a la semana del láser, aunque esto también revierte cuando se realiza el control del mes14. Adicionalmente, el estudio de Özen et al. demostró que esta variable disminuye transitoriamente a la semana cuando el SLT se aplica en los 360° de la malla trabecular, pero no así cuando sólo se realiza en los 180° de ella19. En nuestro caso, el porcentaje de células hexagonales y recuento endotelial se mantuvo estable durante todos los controles, sin cambios estadísticamente significativos.
Con respecto del espesor central corneal, en el estudio de cohorte retrospectivo de Kanagaratnam et al. del año 2020 se observó un aumento transitorio después del SLT20, lo que coincide con nuestra publicación, donde se encontraron valores que aumentaron desde 532,52 ± 32,23 µm previo al láser a 542,86 ± 37,84 µm una hora posterior (p <0,05). Estos resultados contrastan con el trabajo antedicho de Lee donde encontraron una disminución del espesor central corneal tras el SLT14. Por otro lado, en la publicación mencionada de Özen no existieron cambios significativos en ninguno de los controles19. La aplicación del láser podría causar una disfunción endotelial que llevaría a edema y aumento del espesor corneal o bien inducir una contracción estromal ocasionada por la disipación de la energía, produciendo una disminución del valor de la paquimetría. Más allá de esto, las publicaciones mencionadas coinciden que el grosor corneal regresa a la línea de base al mes14, 20 probablemente por la remodelación y cicatrización corneal20, lo que ocurre también en nuestra investigación.
Así mismo, en un análisis post hoc de Garg et al. de un ensayo multicéntrico (LiGHT), la disminución inicial media de la PIO a los 2 meses de la trabeculoplastia láser fue de 8,0 ± 4,0 mmHg en ojos con HTO y de 6,5 ± 4,3 mmHg en ojos con GAA21. Según lo analizado en el trabajo citado de Özen, la eficacia hipotensora persiste incluso en el seguimiento de los pacientes a los 6 meses19. En nuestro trabajo, la presión intraocular media previa y la registrada al mes del SLT disminuyó de 18,64 ± 3,52 mmHg a 13,8 ± 3,62 mmHg, obteniendo por lo tanto una reducción media de 4,84 mmHg, valor ligeramente menor que en el trabajo nombrado. A pesar de esto, la cantidad de ojos con necesidad de medicación antiglaucomatosa disminuyó significativamente tras el SLT (p <0,05).
Tal como se expone en el reporte de casos publicado por Wood y colaboradores en 2018, el mecanismo patogénico de las complicaciones corneales luego del SLT aún no está claro, aunque han propuesto múltiples alternativas que incluyen inflamación luego del procedimiento de la cámara anterior, residuo de alcohol en la goniolente utilizado para limpiar el elemento, reactivación del virus del herpes simple en el estroma, liberación de radicales libres en cámara anterior que causan daño a células endoteliales, daño directo del láser a la córnea y contacto de las “burbujas de champagne” con la córnea al ser liberadas9. Hay factores a descartar en nuestro trabajo, como por ejemplo que no existen antecedentes de patología corneal en nuestra población y que no se demostró una relación significativa entre la energía total utilizada y la queratitis epitelial (p 0,39), edema corneal (p 0,24) ni zonas oscuras endoteliales (p 0,55) a la hora de realizar el procedimiento.
En cuanto a las debilidades que podemos encontrar en nuestro estudio hallamos que el tiempo de seguimiento no es a largo plazo; sin embargo, en nuestro centro se continúa con la recolección de datos de otros pacientes para poder continuar esta línea de investigación a futuro.
Por otro lado, consideramos que este trabajo provee una perspectiva diferente acerca de los efectos de la trabeculoplastia láser selectiva. Además, sirve como punto de partida para plantear —al momento de indicación del SLT— un análisis más integral del paciente, teniendo en cuenta estructuras oculares que van más allá de las características del ángulo iridocorneal.
A futuro podríamos plantear si los cambios encontrados tienen o no alguna implicancia en los pacientes cuando se debe escalonar a otras terapias complementarias para la disminución de la PIO, como la cirugía incisional; o tratamientos que son frecuentes durante el proceso de envejecimiento, como la facoemulsificación, ya que ambos tienen cierto grado de impacto sobre el endotelio corneal.
Conclusión
Los hallazgos presentados en esta investigación respaldan el uso de la trabeculoplastia láser selectiva como primera línea para el tratamiento de diferentes tipos de glaucomas de ángulo abierto. Se demostró que consiste en un procedimiento eficaz y, a pesar de que presenta efectos corneales cualitativos y cuantitativos, estos son transitorios y resuelven de manera espontánea.
Los cambios encontrados afectan a la córnea en distintos niveles. Mediante lámpara de hendidura se logró detectar alteraciones epiteliales como la queratitis; mientras que con microscopía especular se observaron cambios endoteliales como las zonas oscuras. Por último, otras alteraciones presentes, como el aumento del espesor central corneal y el edema, implican probablemente afectación simultánea de más de una capa del tejido corneal.
Referencias