CASOS CLÍNICOS
Queratoacantoma conjuntival: reporte de caso
Alejo Martínez Peterlin, Elsa Ferella, Liliana Abuin, Virginia Mascazzini, Cecilia Defeo, Joaquín Rodríguez, Juan Ramón Malbrán, Andrea Valeiras
Residencia de Oftalmología y Departamento de Córnea y Superficie Ocular, Servicio de Oftalmología, Hospital Interzonal General Agudos Prof. Dr. Rodolfo Rossi, La Plata, Buenos Aires, Argentina.
Recibido: 9 de julio de 2022.
Aprobado: 11 de enero de 2023.
Autor corresponsal
Dr. Alejo Martínez Peterlin
HIGA Prof. Dr. R. Rossi
Calle 37, no. 183
(B1902AVG) La Plata, prov. de Buenos Aires
+54 (0221) 482-8821
alejo.martinezp@hotmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2023; 16(1): e57-e63.
Resumen
Objetivo: Presentación de un caso clínico de queratoacantoma conjuntival y su manejo terapéutico.
Caso clínico: Paciente masculino de 51 años de edad que se presentó a la consulta con lesión conjuntival en limbo temporal de ojo izquierdo, blanquecina, vascularizada, móvil y de rápido crecimiento. Considerando diagnósticos diferenciales de origen neoplásicos, se decidió realizar cirugía (técnica no touch) con biopsia escisional, cuyo resultado anatomopatológico indicó diagnóstico de queratoacantoma conjuntival. Se inició tratamiento coadyuvante con mitomicina C 0,04% dos veces al día y 5 meses después no se encontraron signos de recidiva.
Conclusión: El queratoacantoma conjuntival puede resolverse completamente, pero para establecer su diagnóstico y resolución requiere de la realización de biopsia y estudio anatomopatológico mediante procedimiento quirúrgico; complementar el tratamiento con mitomicina C y hacer seguimiento posterior cercano, como se presenta en este caso.
Palabras clave: queratoacantoma, conjuntiva, carcinoma escamoso conjuntival, técnica no touch, mitomicina C.
Conjunctival keratoacanthoma: case report
Abstract
Objective: To present a clinical case of conjunctival keratoacanthoma and its therapeutic management.
Case report: A 51-year-old male patient presented with a whitish, vascularized, mobile and rapidly growing conjunctival lesion in the temporal limbus of the left eye. Considering differential diagnosis of neoplastic origin, it was decided to perform surgery (no touch technique) with excisional biopsy, whose anatomopathological result indicated a diagnosis of “conjunctival keratoacanthoma”. Adjuvant treatment with mitomycin C 0.04% twice a day was started and 5 months later no signs of recurrence were found.
Conclusion: Conjunctival keratoacanthoma can be completely resolved, but it requires to establish its diagnosis and resolution, biopsy and anatomopathological study, by means of surgical procedure, and to complement the treatment with mitomycin C and close follow-up, as it has been presented in this case.
Key words: keratoacanthoma, conjunctiva, scamous cell carcinoma, no touch technique, mitomicin C.
Ceratoacantoma conjuntival: relato de caso
Resumo
Objetivo: Apresentação de um caso clínico de ceratoacantoma conjuntival e sua conduta terapêutica.
Caso clínico: Paciente masculino de 51 años de edad que se presentó a la consulta con lesión conjuntival en limbo temporal de ojo izquierdo, blanquecina, vascularizada, móvil y de rápido crecimiento. Considerando diagnósticos diferenciales de origen neoplásicos, se decidió realizar cirugía (técnica no touch) con biopsia escisional, cuyo resultado anatomopatológico indicó diagnóstico de queratoacantoma conjuntival. Se inició tratamiento coadyuvante con mitomicina C 0,04% dos veces al día y 5 meses después no se encontraron signos de recidiva.
Caso clínico: Paciente do sexo masculino, 51 anos, apresentou lesão conjuntival esbranquiçada, vascularizada, móvel e de crescimento rápido no limbo temporal do olho esquerdo. Considerando os diagnósticos diferenciais de origem neoplásica, optou-se pela cirurgia (técnica no touch) com biópsia excisional, cujo resultado anatomopatológico indicou o diagnóstico de ceratoacantoma conjuntival. Foi iniciado tratamento adjuvante com mitomicina C 0,04% duas vezes ao dia e 5 meses depois não foram encontrados sinais de recidiva.
Conclusão: O ceratoacantoma conjuntival pode ser completamente resolvido, mas para estabelecer seu diagnóstico e resolução requer uma biópsia e estudo anatomopatológico por procedimento cirúrgico; complementar o tratamento com mitomicina C e fazer acompanhamento de perto, como apresentado neste caso.
Palavras-chave: ceratoacantoma, conjuntiva, carcinoma espinocelular da conjuntiva, técnica no touch, mitomicina C.
Introducción
El queratoacantoma es una lesión escamosa proliferativa que se presenta comúnmente en zonas expuestas al sol y se cree que tiene origen en la unidad pilosebácea1. Se caracteriza por ser una lesión globular de rápido crecimiento, con un tapón de queratina central que resuelve rápidamente dejando cicatriz. No está definido si es una patología distinta o si es parte del espectro de neoplasias escamosas debido a que son indistinguibles en cuanto a su clínica2.
A diferencia de su contraparte dermatológica, el queratoacantoma conjuntival (QC) es una lesión infrecuente, descrita primeramente por Freeman y colaboradores a comienzos de la década del sesenta y desde entonces menos de 40 casos han sido publicados3. Por lo tanto, el objetivo del presente estudio es describir un caso de QC y su manejo terapéutico.
Caso clínico
Paciente masculino de 52 años de edad, trigueño, trabajador de la construcción, sin otros antecedentes relevantes, acudió a la guardia oftalmológica del HIGA Rossi de La Plata (Argentina) por molestias y ojo rojo izquierdo de 2 semanas de evolución.
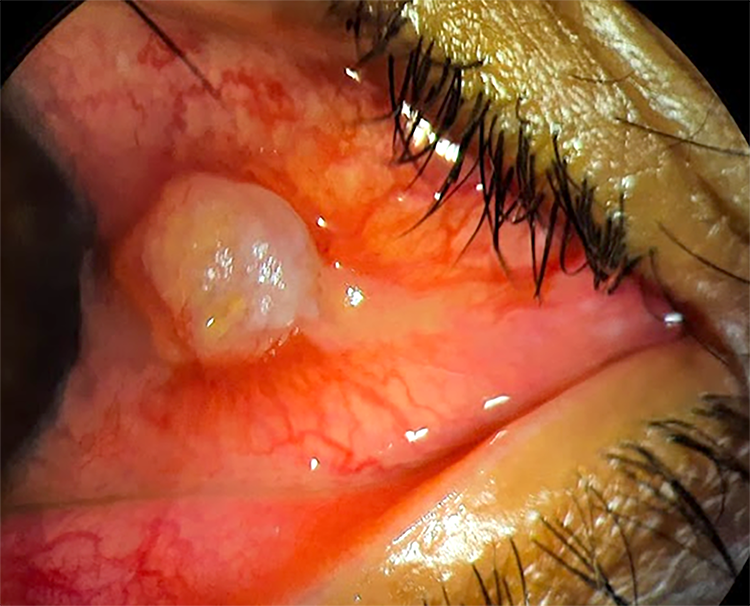
Al examen oftalmológico no presentaba particularidades en ojo derecho y en el izquierdo tenía una agudeza visual de 20/20, movimientos extraoculares y reflejos fotomotores conservados; a la biomicroscopía se destacaba una lesión nodular en limbo hora 3, de 4 x 3 x 2 mm sin avance a la córnea, asociada a congestión conjuntival perilesional, móvil, con centro blanquecino friable sin vascularización, sin adherencia a planos profundos (fig. 1) y con resto de examen normal. Se decidió iniciar tratamiento antiinflamatorio local por 1 semana mientras se planificaba cirugía de biopsia escisional para ser estudiado por anatomía patológica.

Figura 1. Aspecto de la lesión en fotografía tomada con la lámpara de hendidura en la primera consulta con 2 semanas de evolución.
Al momento de la cirugía —3 semanas después de la primera consulta— se observó que la lesión había crecido casi al doble de su tamaño, constatándose una variación de 7 x 7 x 4 mm con intensa vascularización adyacente, centro claro friable sin vascularización, sin adherencia a planos profundos (fig. 2). Se realizó la escisión completa de la lesión con técnica no-touch y se inició tratamiento adyuvante en los controles posquirúrgicos con mitomicina C colirio 0,04% cada 12 horas junto con antibiótico y antiinflamatorios tópicos.
El informe anatomopatológico confirmó:
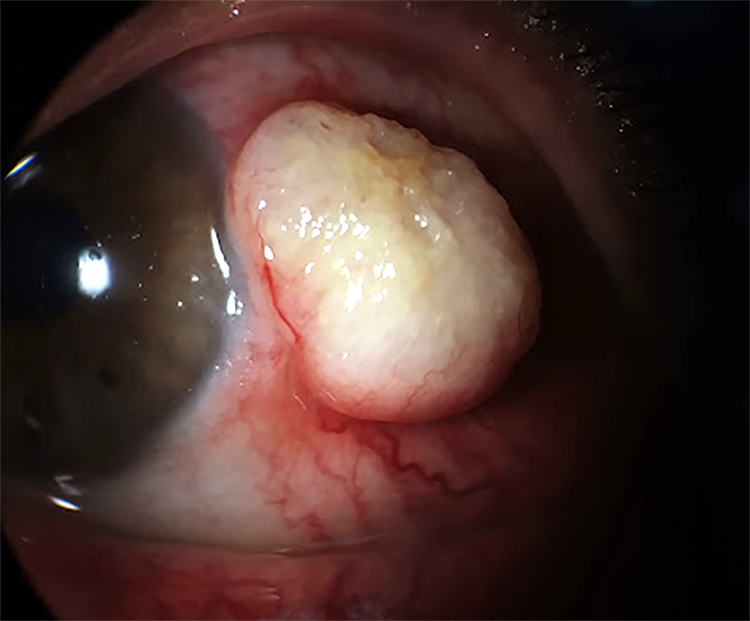
Figura 2. Fotografía tomada con lámpara de hendidura en la segunda consulta, tres semanas luego de la primera y con 5 semanas de evolución total.

Figura 3. Estudio histopatológico compatible con el diagnóstico de queratoacantoma conjuntival.
El paciente mantuvo el tratamiento tópico con la mitomicina C dos veces por día, lubricantes oculares ante molestias y se mantuvo bajo control frecuente (cada 10 a 15 días los primeros 3 meses) para evaluar la evolución y realizar su seguimiento. Luego de 5 meses de la cirugía —ya sin tratamiento— no presentó signos de recidiva (fig. 4).
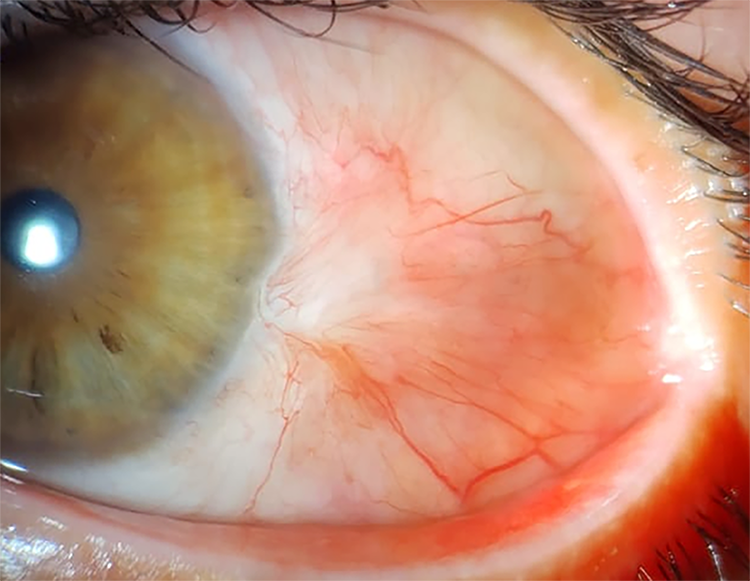
Figura 4. Aspecto en lámpara de hendidura a los 5 meses luego de la resección.
Discusión
El queratoacantoma es una lesión común en piel y mucho más rara es su presentación en mucosas. Está caracterizado por su rápido crecimiento y su involución sin tratamiento en 6 a 8 semanas4. El queratoacantoma conjuntival fue descrito primeramente por Freeman et al. en 1961 y al parecer es poco frecuente o al menos su hallazgo ha sido escasamente informado en la literatura médica, ya que desde su primera publicación en la década del sesenta3, hemos encontrado en PubMed menos de 40 artículos (hasta enero de 2023), buscando los siguientes términos: keratoacanthoma of the conjunctiva o conjunctival keratoacanthoma.
En cuanto a su fisiopatogenia, se cree que parte de una diferencia de las células madre multipotenciales limbares a células similares a las ubicadas en unidades pilosebáceas, que son las que dan lugar comúnmente al queratoacantoma de piel.
La forma de presentación más comúnmente descrita es muy similar al de nuestro paciente: una lesión sobreelevada, blanquecina, a nivel de limbo temporal, de crecimiento rápido, con congestión de conjuntiva adyacente, no adherida a planos profundos. En cuanto a su sintomatología, los principales motivos de consulta son la sensación de cuerpo extraño y la tumoración observable por el paciente que lleva a gran preocupación. Los hombres en edad adulta (24-64 años) son los más afectados por esta patología, generalmente asociado a la exposición laboral a irritantes oculares y luz solar de forma crónica5.
Dentro de los diagnósticos diferenciales, el de mayor importancia es el carcinoma escamoso de conjuntiva (CEC)6, con el que comparte la mayoría de factores de riesgo, aunque diferente incidencia y cronología. A diferencia del QC, el CEC es más común y presenta un crecimiento mucho más lento pero con mayor invasión de tejidos. Hay autores que describen al QC como un CEC de bajo grado, mientras que otras publicaciones afirman su comportamiento benigno. Casos presentados como los de Grossniklaus y Díaz informan de la posibilidad de transformación maligna del QC donde requirieron enucleación, aunque el segundo autor refiere que ambos casos podrían haber sido mal diagnosticados en un principio7-8. En 2019 se describió un caso de QC con regresión espontánea, lo que es inusual debido a la tendencia de resección inmediata. En ese artículo, si bien los autores destacan esta posibilidad, afirman que la conducta a seguir debería haber sido la escisión quirúrgica temprana9.
El diagnóstico anatomopatológico es de vital importancia: la presencia de una lesión sólida en forma de cráter con proliferación de células escamosas con un tapón de queratina central y la existencia de inflamación crónica en los alrededores⁴, igual que el resultado de nuestro paciente. Ciertos autores creen que la inmunohistoquímica nos podría ayudar a diferenciar el QC del CEC, como por ejemplo el uso de laminina-322, tal como se usa en la misma diferenciación diagnóstica de sus contrapartes dermatológicas⁸.
Como en la mayoría de los casos, el tratamiento seguido por nosotros fue la escisión quirúrgica con márgenes de seguridad junto con el seguimiento periódico del paciente. El objetivo principal es realizar la exéresis total de la lesión, sumándole en la técnica no touch la disminución del riesgo de implantación de células atípicas en regiones sanas hasta el momento de la cirugía. Creemos que esta forma de proceder es la indicada ante estas lesiones conjuntivales donde no podemos descartar la malignidad del tejido resecado.
En cuanto al manejo postoperatorio, debemos realizar un seguimiento cercano del paciente, reconocer signos de recidiva, empeoramiento del cuadro o reacciones adversas a la terapéutica. Esto se debe principalmente a que existe poca bibliografía acerca de esta patología y que incluso en su nimiedad hay descritos casos con desenlace desfavorable. El caso presentado por Rodríguez-Feijoo manifiesta como novedad no sólo la instauración de tratamiento postoperatorio con colirio de mitomicina C 0,04% dos veces al día —tal como instilamos en nuestro paciente—, sino que agrega la citología de impresión como un método complementario no invasivo de seguimiento10. Como crítica a nuestro abordaje: no realizamos dicho procedimiento en los primeros 5 meses debido a no estar disponible en nuestra institución.
Conclusión
En el presente trabajo se ha diagnosticado y tratado una patología poco frecuente de superficie ocular que es el queratoacantoma conjuntival. Su presentación sintomatológica fue inespecífica aunque los signos observados en su aspecto motivaron un manejo y una resolución quirúrgicos, acompañado de un plan terapéutico con mitomicina C tópica, que resultó resolutorio. Habiéndose considerado otros posibles diagnósticos diferenciales de origen neoplásicos, la biopsia fue lo que permitió confirmar el diagnóstico etiológico, algo que es relevante realizar en lesiones de superficie ocular similares a la que se presentó en este estudio.
Referencias