CASOS CLÍNICOS
Escleritis posterior bilateral: rol de la tomografía de coherencia óptica
Chiara Nicoletti-Casado, Juliana E. Paino, Paula V. Salgado, Gabriel Masenga
Complejo Médico Policial Hospital Churruca-Visca, Buenos Aires, Argentina.
Recibido: 27 de diciembre de 2021.
Aprobado: 5 de agosto de 2022.
Autor corresponsal
Dra. Chiara Nicoletti Casado
Hospital Churruca-Visca
Uspallata 3400
(C1437JCP) Buenos Aires
+54 (011) 4909-4100
chiara.nicolettic@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2022; 15(3): e371-e377.
Resumen
Objetivo: Se presenta un caso de escleritis posterior bilateral en un paciente joven sin comorbilidades; se establece su diagnóstico y su seguimiento mediante medición del espesor coroideo por tomografía de coherencia óptica (OCT).
Caso clínico: Mujer de 34 años sin antecedentes de relevancia que consultó por visión borrosa del ojo izquierdo. Al examen oftalmológico se constató escleritis anterior difusa y pliegues coroideos en ese ojo con ultrasonido compatible con escleritis posterior. En el control posterior se evidenció por ecografía afectación del ojo contralateral. Se identificó como escleritis posterior bilateral idiopática, se instauró el tratamiento y se realizó control evolutivo mediante EDI-OCT.
Conclusión: Se constató disminución del espesor coroideo por EDI-OCT en respuesta directa al tratamiento sistémico para la escleritis posterior, pudiendo ser un indicador fiable de la actividad inflamatoria.
Palabras clave: escleritis posterior, tomografía de coherencia óptica, espesor coroideo.
Bilateral posterior scleritis: the rol of the optical coherence tomography
Abstract
Objective: To present a clinic case of bilateral posterior scleritis in a young female patient without comorbidities, stablishing the diagnose and treatment by following the coroidal thickness with optical coherence tomography.
Case report: A 34-years-old female patient without any relevant clinical record referred for blurry vision in left eye. On examination there was difuse anterior scleritis and choroidal folds in left eye. B-scan ultrasound proved posterior scleritis. On the control the ulstrasonography of the contralateral eye was altered. It was diagnosed as Idiopathic bilateral posterior scleritis. This case was treated and followed up by using EDI-OCT.
Conclusion: decrease in the choroidal thickness was determined by EDI-OCT in response of systemic treatment for posterior scleritis. This tool could be a reliable indicator of inflammatory activity.
Key words: posterior scleritis, optical coherence tomography, choroidal thickness.
Esclerite posterior bilateral: papel da tomografia de coerência óptica
Resumo
Objetivo: Apresenta-se um caso de esclerite posterior bilateral em paciente jovem sem comorbidades; seu diagnóstico e seguimento são estabelecidos pela medida da espessura coroidal por tomografia de coerência óptica (OCT).
Caso clínico: Mulher de 34 anos sem antecedentes relevantes que consultou por visão turva no olho esquerdo. O exame oftalmológico revelou esclerite anterior difusa e pregas coroidais nesse olho com ultrassonografia compatível com esclerite posterior. No controle subsequente, o acometimento do olho contralateral foi evidenciado pela ultrassonografia. Identificou-se como esclerite posterior bilateral idiopática, o tratamento foi estabelecido e a evolução foi acompanhada por EDI-OCT.
Conclusão: A espessura da coroide diminuiu por EDI-OCT em resposta direta ao tratamento sistêmico para esclerite posterior, podendo ser um indicador confiável de atividade inflamatória.
Palavras-chave: esclerite posterior, tomografia de coerência óptica, espessura coroidal.
Introducción
La escleritis es una afección inflamatoria ocular grave que afecta la cubierta externa del ojo, es decir, la esclera. Tiene una alta asociación con enfermedades sistémicas y es casi un 50% de origen autoinmune1. Se clasifica según su localización anatómica en anteriores y posteriores. La escleritis posterior es aquella que se presenta por detrás de la inserción de los músculos rectos y constituye un 2% de todas las escleritis1. Pese a su baja frecuencia es una entidad de relevancia por su potencial daño a la visión. De acuerdo con los casos reportados, la escleritis posterior tiene mayor incidencia en la población femenina y puede ocurrir en todas las etapas de la vida, con un pico en la quinta/sexta década1-4.
La mayoría de los pacientes con escleritis posterior presentan compromiso unilateral sin escleritis anterior activa asociada4. Los síntomas más comunicados fueron el dolor periocular y el dolor de cabeza2, 4. Puede presentarse acompañada de disminución de agudeza visual y, a su vez, los hallazgos clínicos informados con mayor frecuencia son hiperemia conjuntival, escleritis anterior, uveítis anterior, pliegues coroideos, inflamación del nervio óptico, desprendimiento seroso de retina y edema macular1-2, 4.
Debido a la gran variabilidad en su presentación y su baja incidencia en la población, el diagnóstico de esta entidad suele ser un desafío. Es el objetivo de este trabajo presentar un caso de escleritis posterior bilateral en una paciente joven sin comorbilidades, en el cual los estudios complementarios fueron fundamentales para su diagnóstico y su seguimiento, destacando la utilidad de la tomografía de coherencia óptica (OCT) para el control de su evolución mediante medición del espesor coroideo.
Caso clínico
Mujer de 34 años que concurre por guardia refiriendo visión borrosa de cuatro días de evolución acompañada de dolor en ojo izquierdo. Al interrogatorio dirigido negaba otros síntomas asociados. Como único antecedente de relevancia presentaba hipotiroidismo en tratamiento y seguimiento por servicio de endocrinología.
En la exploración oftalmológica presentaba agudeza visual mejor corregida de 10/10 en el ojo derecho y 3/10 en el ojo izquierdo. A la biomicroscopía de ambos ojos se observaba córnea clara sin alteración de la superficie, pupilas isocóricas reactivas, cámara anterior formada sin reacción inflamatoria. La presión intraocular en el ojo derecho era de 12 mmHg y en el ojo izquierdo, de 18 mmHg. En ese mismo ojo izquierdo —como dato positivo— se evidenciaba escleritis anterior difusa.
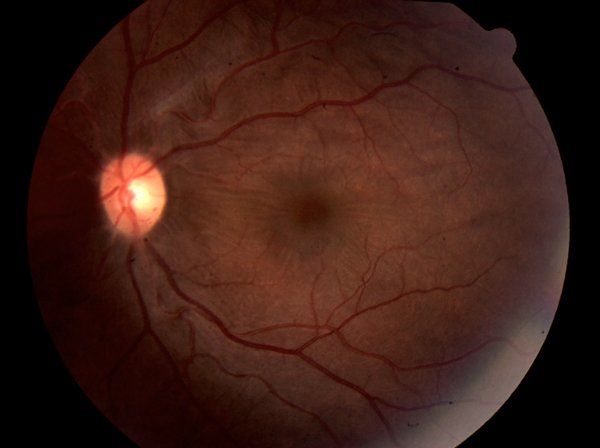
A la fundoscopía de ambos ojos se observó retina y mácula de coloración normal, sin lesiones periféricas; papila de bordes netos con excavación fisiológica. Se observaron pliegues coroideos en el ojo izquierdo (fig. 1). Se realizó ecografía de ambos ojos. El derecho mostraba retina y nervio óptico de ecogenicidad conservada, con cavidad vítrea libre de ecos. El izquierdo presentaba aumento del grosor de las capas posteriores (> 2,0 mm) (fig. 2), acompañado de línea anecoica por fuera de la esclera compatible con acumulación de líquido subtenoniano (signo de la T). Esta se correspondió con la tomografía de coherencia óptica que constató un aumento del espesor coroideo del ojo izquierdo (484 µm en el izquierdo vs 254 µm en el derecho).
Considerando estos datos, se arribó al diagnóstico de escleritis posterior. Para determinar su etiología se realizaron pruebas de laboratorio, radiografía de tórax y PPD, investigando causas de origen autoinmune e infeccioso. Se instauró tratamiento tópico e indometacina vía oral.

Figura 1. Fondo de ojo (ojo izquierdo) donde se observan pliegues coroideos en polo posterior.

Figura 2. Ecografía modo B. A) ojo derecho normal. B) se evidencia aumento del grosor escleral con signo de la “T” en el ojo izquierdo.
La paciente evolucionó favorablemente y en el control a los 7 días de iniciado el tratamiento tenía agudeza visual de 10/10 en ambos ojos, con una biomicroscopía sin particularidades y disminución de los pliegues coroideos del ojo izquierdo en el fondo de ojos. Se repitió la ecografía donde se evidenció aumento del espesor coroideo en ambos ojos (fig. 3).

Figura 3. Ecografía modo B con aumento del espesor de las capas posteriores en ambos ojos.
En el siguiente control a los 15 días de instaurado el tratamiento, concurrió con el resultado de los estudios que arrojaron anti-DNA negativo, FR menor a 20 IU/ml, ANCA menor a 4-0U; HIV, sífilis y tuberculosis negativos. Descartado origen autoinmune, infeccioso y tumoral, se interpretó el cuadro como escleritis posterior bilateral de causa idiopática. Se comenzó el tratamiento con meprednisona 60 mg/día con descenso escalonado según evolución del espesor coroideo por OCT, metotrexato 15 mg semanal y ácido fólico 10 mg.
En el mismo control se repitió la tomografía por coherencia óptica que arrojó un aumento del espesor coroideo en ambos ojos (ojo derecho 361 µm y ojo izquierdo 488 µm).
Luego de instaurado el tratamiento presentó buena respuesta terapéutica. La paciente continuó con controles periódicos por 8 meses evolucionando favorablemente, sin recurrencia de síntomas y con disminución del espesor coroideo de 386 µm y 399 µm al mes, 350 µm y 402 µm a los 3 meses, y 222 µm y 209 µm a los 7 meses (fig. 4).

Figura 4. Progresión de la tomografía de coherencia óptica del ojo derecho (arriba) y ojo izquierdo (abajo) al primer, tercer y séptimo mes donde se evidencia disminución del espesor coroideo.
Discusión
Como se nombró previamente, la escleritis posterior es una inflamación de la esclerótica posterior a la ora serrata y puede extenderse a la coroides adyacente causando afectación coroidea secundaria con aumento del espesor coroideo. El EDI-OCT es un estudio que permite calcularlo midiendo la distancia de la línea hiperreflectante, que representa el borde exterior del epitelio pigmentario de la retina hasta el borde interno del espacio supracoroideo manifestado por una línea hiporreflectante.
Se estima que el espesor coroideo normal es entre 287 µm y 335 µm según el sexo, la edad, la longitud axial del ojo y la refracción3-4, y aunque el diagnóstico de esta entidad puede confirmarse mediante el uso de la ecografía5, sin embargo ésta no presenta la sensibilidad necesaria para poder realizar el seguimiento, como sí puede hacerlo el EDI-OCT. En este caso, el diagnóstico y el seguimiento de la patología se realizó mediante la utilización de EDI-OCT. En concordancia con la bibliografía existente se constató una disminución del espesor coroideo al mes de inicio del tratamiento sistémico con corticoides previa mejoría del cuadro clínico2-3, 6-8.
En un reporte se destacó además la disminución del espesor coroideo final del ojo afectado en relación con el ojo contralateral9. Esto no fue posible de ser evaluado en nuestro caso debido a la afectación bilateral. En una revisión de 2021 se menciona una serie de casos que confirman un marcado engrosamiento coroideo subfoveal en los ojos afectados con escleritis posterior activa, disminución del grosor coroideo después del inicio de tratamiento y aumento del grosor en aquellos casos con recaídas2. En esa revisión se plantea entonces el uso de EDI-OCT como biomarcador de la actividad de la escleritis posterior2, y en relación al caso presentado se confirma que resultó de utilidad como un método complementario para arribar al diagnóstico de la escleritis posterior bilateral, entidad que de por sí representa un desafío diagnóstico. Asimismo, la posibilidad de comparar información objetiva mediante imágenes facilitó la realización del seguimiento y comprobar la eficacia de la respuesta terapéutica.
Conclusión
En conclusión podemos ver cómo el espesor coroideo responde directamente al tratamiento de la escleritis posterior siendo un indicador fiable de la actividad inflamatoria. Nuestras observaciones coincidieron con los pocos casos reportados hasta la fecha. Estudios de mayor nivel de evidencia son necesarios para recomendar el uso de OCT en seguimiento de escleritis posterior.
Referencias