CASOS CLÍNICOS
Vasculitis en rama escarchada hemorrágica bilateral idiopática
Ignacio Balparda, María Verna Useglio, Daniel Colombero
Hospital Provincial del Centenario, Rosario, Argentina.
Recibido: 8 de marzo de 2022.
Aprobado: 25 de julio de 2022.
Autor corresponsal
Dr. Ignacio Balparda
Alvear 1370, 11º A
(2000) Rosario, Santa Fe, Argentina
+54 (341) 6579247
balpardaignacio@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2022; 15(3): e329-e337.
Responsabilidades éticas
Confidencialidad de los datos: los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado: los autores declaran que en este artículo no aparecen datos de pacientes.
Financiamiento: los autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de intereses: los autores declaran no tener ningún conflicto de interés.
Resumen
Introducción: Reporte de un caso clínico de vasculitis de rama escarchada bilateral hemorrágica con exudados perivasculares en un hombre de 28 años de edad sin antecedentes, con disminución repentina de la visión de ambos ojos sin hallazgos sugestivos de patología primaria.
Caso clínico: Se presenta el caso de un hombre de 28 años de edad que consultó por pérdida de agudeza visual de ambos ojos con un episodio febril de origen desconocido como pródromo. Al examen oftalmológico se encontraron signos de vasculitis con hemorragias perivasculares en ambos ojos. Se realizaron estudios complementarios tanto oftalmológicos como sistémicos, pero no se encontró ningún elemento sugestivo de una patología primaria como causa de la vasculitis. Se le diagnosticó entonces vasculitis de rama escarchada idiopática de la retina basado en los hallazgos fundoscópicos y mediante la retinofluoresceinografía.
Conclusión: Es escasa la información que existe en la literatura sobre esta patología, por lo cual el diagnóstico final generalmente se hace de forma tardía, retrasando también un tratamiento oportuno. De ahí radica la importancia de tener en cuenta este tipo de afecciones en pacientes previamente sanos, sin síntomas asociados, que presentan disminución aguda de la visión y vasculitis hemorrágica al fondo de ojos.
Palabras clave: vasculitis hemorrágica en rama escarchada, vasculitis idiopática bilateral de retina, retinitis bilateral idiopática.
Idiopathic bilateral frosted branch hemorrhagic vasculitis
Abstract
Introduction: We have reported here an unusually severe case of bilateral frosted branch angiitis with hemorrages and exudates surrounding the retinal veins in a previously healthy 28-year old man who presented with significantly reduced vision in both eyes, with no findings of primary pathology.
Clinical case: We present the case of a 28-year-old man who consulted for loss of visual acuity in both eyes with a febrile episode of unknown origin as a prodrome. Ophtalmologic examination revealed signs of vasculitis with perivascular hemorrages in both eyes. Complementary ophtalmological and systemic studies were performed, but no findings suggestive of a primary pathology as the cause of the vasculitis were found. The diagnosis of idiopathic acute frosted branch angiitis was based on retinal vasculitis associated with retinal edema and hemorrhages, confirmed using fluorescein angiography.
Conclusion: There is little information in the literature on this pathology, which is why the final diagnosis is usually made late, also delaying timely treatment. Hence the importance of taking this type of conditions into account in previously healthy patients, without associated symptoms, who present acute drecrease in vision and retinal vasculitis.
Key words: hemorrhagic vasculitis in frosted branch, idiopathic bilateral retinal vasculitis, idiopathic bilateral retinitis.
Angeíte hemorrágica bilateral idiopática de vasos congelados
Resumo
Introdução: Relato de um caso clínico de angeíte hemorrágica bilateral de vasos congelados com exsudatos perivasculares em um homem de 28 anos, sem antecedentes, com diminuição súbita da visão em ambos os olhos sem achados sugestivos de patologia primária.
Caso clínico: Apresentamos o caso de um homem de 28 anos que consultou por perda de acuidade visual em ambos os olhos com um episódio febril de origem desconhecida como pródromo. O exame oftalmológico revelou sinais de vasculite com hemorragias perivasculares em ambos os olhos. Foram realizados estudos complementares oftalmológicos e sistêmicos, mas nenhum elemento sugestivo de patologia primária como causa da vasculite foi encontrado. Ele foi então diagnosticado com angeíte retiniana de vasos congelados idiopático com base em achados fundoscópicos e por retinofluoresceinografia.
Conclusão: Há pouca informação na literatura sobre esta patologia, razão pela qual o diagnóstico final costuma ser feito tardiamente, retardando também o tratamento oportuno. Daí a importância de ter em conta este tipo de condições em doentes previamente saudáveis, sem sintomas associados, que apresentam diminuição aguda da visão e vasculite hemorrágica no fundo dos olhos.
Palavras-chave: angeíte hemorrágica de vasos congelados, vasculite retiniana idiopática bilateral, retinite idiopática bilateral.
Introducción
La angeítis de rama escarchada (ARE) se caracteriza por inflamación vascular con exudados perivasculares tanto de arteriolas como vénulas retinales, asociada en algunos casos a uveítis, edema retinal y hemorragias retinales, con disminución consecuente de la agudeza visual. La ARE tiene una presentación característica pero un curso variable que afecta generalmente a niños o adultos jóvenes1. Estas lesiones fueron descritas en 1976 por primera vez por Ito y colaboradores para describir periflebitis bilateral idiopática de retina en un niño de 6 años2. Los primeros casos reportados fueron en individuos jóvenes sanos con disminución aguda de la visión bilateral3. La ARE puede ser idiopática en la mayoría de los casos o secundaria a patologías oculares o sistémicas4. En 1997 Kleiner clasificó a los pacientes con ARE en tres subgrupos5: primero, a los pacientes con leucemia o linfoma como enfermedad de base; segundo, el grupo de pacientes con infecciones virales o enfermedades autoinmunes asociadas; y por último, aquellos previamente sanos sin enfermedad asociada, es decir angeítis de rama escarchada aguda idiopática, siendo parte de este subgrupo el caso que se presenta en este artículo.
La ARE se halla como una vasculitis amplia y bilateral, caracterizada por tener un envainamiento severo de la vasculatura retinal con exudación perivascular importante, lo que da el aspecto de “ramas de árboles escarchadas”. Además, puede tener iritis, vitreítis y también edema retinal. De manera ocasional se presentan hemorragias intrarretinales y exudados duros. Solo en casos de pacientes con enfermedad de Behçet se describieron hemorragias perivasculares de retina y es inusual en pacientes sin enfermedad asociada6. En semanas posteriores al episodio agudo pueden describirse microaneurismas.
El objetivo de la presentación de este caso clínico radica, entonces, en dar mayor conocimiento de esta patología con manifestación inusual de hemorragias perivasculares sin enfermedad asociada, a fin de poder diagnosticar y establecer un tratamiento oportuno a aquellos pacientes con signos y síntomas compatibles.
Caso clínico
Hombre de 28 años de edad sin antecedentes consultó al servicio de oftalmología del Hospital Provincial del Centenario por cuadro de 6 días de evolución de visión borrosa en ambos ojos. Refirió dos registros febriles días previos a la consulta sin otros síntomas asociados.
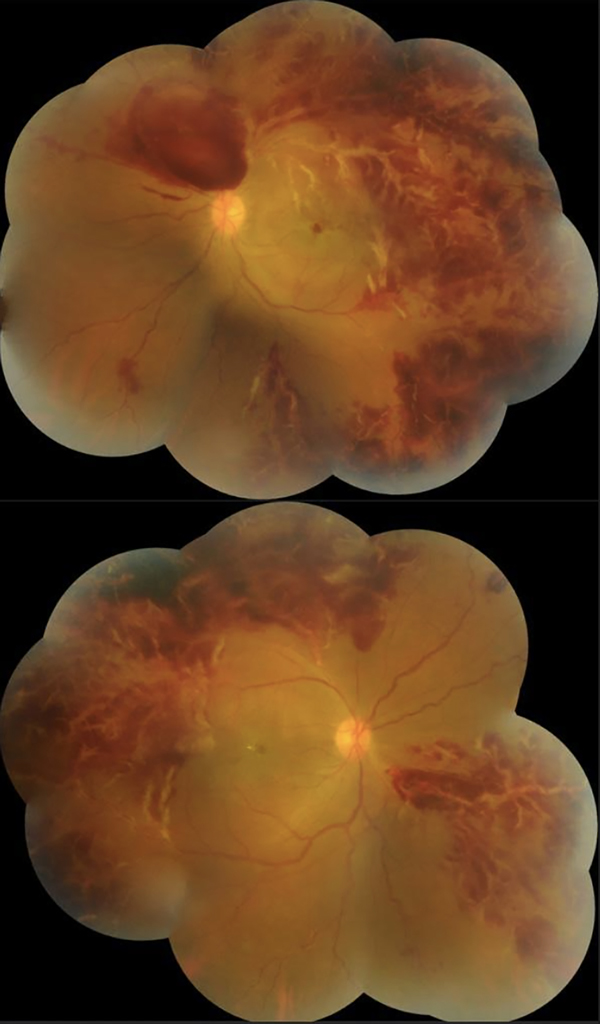
En la exploración oftalmológica no presentaba alteraciones a la evaluación macroscópica. Agudeza visual de cuenta dedos a 2 metros en ojo derecho (OD) y visión cuenta dedos a 3 metros de ojo izquierdo (OI). A la biomicroscopía presentó reacción en cámara anterior (++) en ambos ojos. Presión intraocular de 12 mmHg en ambos ojos. El examen fundoscópico evidenció vasculitis con hemorragia perivascular en escarcha en retina inferior en OD, polo posterior y periferia superior con tortuosidad vascular e isquemia asociado a edema macular con hemorragia subretinal perimacular. En OI, vasculitis en arcada temporal inferior y en rama de arcada temporal superior e isquemia con hemorragia perivascular en escarcha y edema de mácula (fig. 1). Se decidió evaluación mediante angiografía con fluoresceína de 55° (fig. 2a-b) y de 102° (fig. 2c-d) de ambos ojos que evidenciaba áreas de hipofluorescencia por ausencia de flujo y por bloqueo; filtración de contraste en vasos de arcadas temporal superior y en disco óptico, tortuosidad venosa generalizada y turbidez vítrea. Además se hizo tomografía de coherencia óptica (OCT) macular que manifestó desprendimiento seroso del neuroepitelio, concreciones hiperreflectivas en capas externas, edema macular y aumento de reflectividad con desorganización de capas medias de retina en sector temporal (fig. 3a-b).
Luego de la internación del paciente se hizo interconsulta con el servicio de clínica médica que decidió evaluación mediante laboratorio inmunológico e infeccioso (tabla 1) sin hallazgos positivos.

Figura 1. Montaje de retinografías color de ambos ojos con vasculitis de rama escarchada con componente hemorrágico.
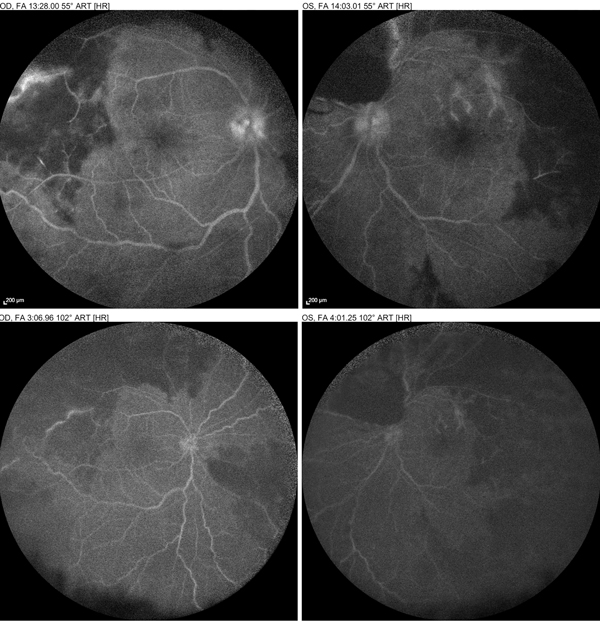
Figura 2. Angiografía con fluoresceína de 55° (A-B) y de 102° (C-D) de ambos ojos que evidencia áreas de hipofluorescencia por ausencia de flujo y por bloqueo, filtración de contraste en vasos de arcadas temporal superior y en disco óptico, tortuosidad venosa generalizada y turbidez vítrea.
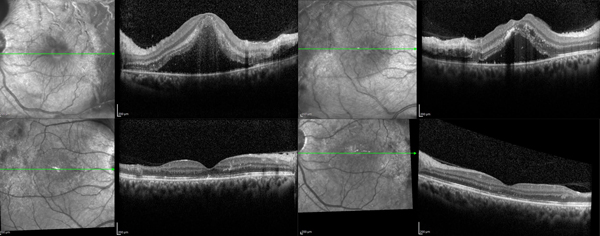
Figura 3. Tomografía de coherencia óptica macular que manifiesta desprendimiento seroso del neuroepitelio, concreciones hiperreflectivas en capas externas, edema macular y aumento de reflectividad con desorganización de capas medias de retina en sector temporal (A-B). OCT a los 6 meses de seguimiento que evidencia remisión del desprendimiento de neuroepitelio y edema, y adelgazamiento de retina en sector temporal (C-D).
Tabla 1. Analíticas realizadas en líquido cefalorraquídeo y en sangre.
Muestra de líquido cefalorraquídeo |
Resultado |
|
Muestra de sangre |
Resultado |
Varicela Zoster |
No detectable |
|
IgM herpes simple tipo I |
Negativo |
Citomegalovirus |
No detectable |
|
IgM herpes simple tipo II |
Negativo |
Epstein Barr |
No detectable |
|
IgM citomegalovirus |
Negativo |
Herpes Simplex I y II |
No detectable |
|
IgM Varicela zoster |
Negativo |
Parvovirus B 19 |
No detectable |
|
IgM Epstein Barr |
Negativo |
Adenovirus |
No detectable |
|
Factor reumatoide |
Negativo |
Enterovirus |
No detectable |
|
FAN, ANCA C y P, C3 y C4 |
Negativo |
Herpes virus 6 |
No detectable |
|
Ac anticardiolipinas y anticoagulante lúpico |
Negativo |
Tuberculosis |
No detectable |
|
Homocisteína sérica y beta 2 glicoproteína |
Negativo |
----- |
----- |
|
Dosaje de procalcitonina (ECLIA) |
Negativo |
----- |
----- |
|
HLA B-27 y HLA B-51 |
Negativo |
Se decidió realizar tomografía axial computada con contraste de cráneo, tórax y abdomen, sin hallazgos sugestivos de patología primaria.
En conjunto con el servicio de clínica médica se inició tratamiento empírico con corticoides endovenosos durante 3 días. Al no evidenciarse mejoría en su agudeza visual a pesar del tratamiento instaurado luego de 48 horas, se decidió realizar inyección intravítrea de triamcinolona en ambos ojos. Previo a ella se evaluó humor acuoso mediante punción de cámara anterior con muestra negativa PCR para citomegalovirus, virus herpes zoster, varicela y tuberculosis.
Se continuó el tratamiento de forma ambulatoria con meprednisona 40 mg día vía oral y prednisolona/fenilefrina tópicos. Se indicaron inyecciones intravítreas de bevacizumab por 3 dosis en ambos ojos.
La agudeza visual fue de 1/10 en ambos ojos mediante escala de Snellen a los 21 días de iniciado el cuadro. Se consultó con el servicio de reumatología y se inició tratamiento inmunosupresor con micofenolato 2 gramos día vía oral conforme se fue disminuyendo la dosis sistémica de corticoide. Se realizó panfotocoagulación en ambos ojos con seguimiento mediante angiografía de campo amplio (fig. 4). A las 16 semanas posteriores del inicio del cuadro, el paciente presentaba una agudeza visual mejor corregida de 8/10 de ambos ojos. Se evaluó nuevamente a los 6 meses mediante OCT (fig. 3c-d) que mostraba remisión del desprendimiento de neuroepitelio y edema, y adelgazamiento de retina en sector temporal. A los 12 meses de iniciado el cuadro el paciente no presentaba ningún tipo de reactivación y continúa con dosis de mantenimiento de micofenolato.
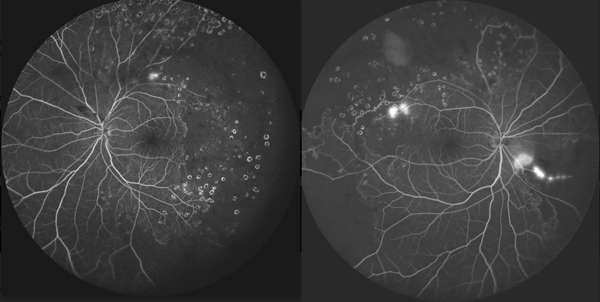
Figura 4. Angiografía de campo amplio de ambos ojos durante el proceso de panfotocoagulación con láser. Amplios sectores de ausencia de flujo, filtración desde vasos anormales y spots de láser.
Discusión
Se ha presentado un caso donde se considera como diagnóstico que el paciente tuvo una vasculitis retinal en escarcha bilateral idiopática, ya que presentó los signos fundoscópicos e imagenológicos característicos, y no tenía enfermedad sistémica asociada. Cabe destacar que además se evidenciaron hemorragias perivasculares asociadas, lo cual es inusual en casos de ARE idiopática.
La causa de ARE se desconoce: una de las teorías documentadas sugiere que la patogenia estaría dada por una hipersensibilidad reactiva a varios agentes infecciosos1, 5. Otra hipótesis establece una reacción inmunomediada con depósitos de inmunocomplejos en las paredes de los vasos en pacientes con enfermedad inmunológica asociada1, 5, 7. No se ha informado patogenia aparente en casos de pacientes previamente sanos.
La mayor parte de las enfermedades autoinmunes sistémicas pueden causar vasculitis en retina, aunque habitualmente suelen manifestarse sin hemorragias perivasculares. A su vez se asocian a manifestaciones extraoculares lo suficientemente evidentes como para que pueda orientarse el diagnóstico con la historia clínica y la exploración. Asimismo, la vasculitis de retina ha sido descrita en amplia variedad de cuadros infecciosos como sífilis, tuberculosis, enfermedad por arañazo de gato, enfermedad de Lyme, toxoplasmosis, herpes simple y herpes zoster, enfermedad de Whipple, rickettsiosis y HIV1, 5. Por último cabe destacar que el síndrome antifosfolipídico, asociado o no a lupus eritematoso sistémico, puede simular una vasculitis al causar enfermedad veno-oclusiva de retina8.
Se han reportado casos de vasculitis de rama escarchada con hemorragias perivasculares en pacientes con enfermedad de Behcet6-9. En este caso se descarta dicha patología ya que no presenta síntomas ni signos sugestivos de esa enfermedad ni hallazgos positivos en laboratorio.
Se debe descartar también en el diagnóstico diferencial aquellas vasculitis asociadas a enfermedades vasculares retinales no inflamatorias como la retinopatía diabética proliferativa y la obstrucción de rama venosa5.
Es una patología que presenta una distribución bimodal con un pico en la infancia y el segundo en la tercera década. Con una preponderancia del 61% en mujeres respecto de hombres (39%)5. Se suele manifestar con disminución de la agudeza visual, miodesopsias y fotopsias. En las tres cuartas partes de la población afectada se presenta de manera bilateral1-3. La disminución subsecuente de agudeza visual puede llegar a la percepción de luz.
La evaluación mediante retinofluoresceinografía en estadios tempranos no suele mostrar alteraciones retinales, hallándose luego exudados perivasculares y hemorragias1, 5. A su vez, resulta útil la OCT ya que permite evaluar el engrosamiento de los vasos retinales y el líquido perivascular en las diferentes capas de la retina10.
Como vimos, al haber tanta variedad de causas secundarias, es importante realizar una exhaustiva evaluación para excluir otras causas de vasculitis antes de hacer el diagnóstico de angeítis retinal idiopática11.
No hay un protocolo de tratamiento definido para esta enfermedad. La mayoría de los casos reportados fueron tratados con corticoides locales y sistémicos, asociado a inyecciones intravítreas de agentes anti factor de crecimiento endotelial vascular (anti-VEGF). Se obtuvieron resultados favorables y posteriormente, según evolución del cuadro, se continúa con un tratamiento inmunosupresor7-14.
El pronóstico no siempre es favorable ya que puede presentar complicaciones como oclusiones arteriales o venosas, formación de membrana epirretinal, fibrosis retinal difusa, hemorragia vítrea y atrofia del nervio óptico5, 7-11.
En nuestro caso, al evaluar precozmente el cuadro nos permitió ejercer un tratamiento empírico adecuado, arribando a una evolución clínica favorable sin consecuencias visuales significativas.
En conclusión, ante un paciente joven sin antecedentes que presente una disminución abrupta de la visión de ambos ojos junto con vasculitis hemorrágica retinal, hay que descartar patología asociada y ejercer un tratamiento inmediato, ya que el tiempo transcurrido es fundamental para el pronóstico visual.
Referencias