ARTÍCULOS ORIGINALES
Efectividad de trabeculoplastia láser diodo micropulso en pacientes sin tratamiento previo: estudio retrospectivo con seguimiento de 12 meses
Maitén C. Arrigonea-b, Juan Cruz González Castellanosa-b, Matías Osabaa-b, Fornero Luis Pabloa-c, Víctor E. Reviglioa-b
a Instituto de la Visión Cerro de las Rosas, Sanatorio Allende (sede Cerro), Córdoba, Argentina.
b Facultad de Ciencias de la Salud, Universidad Católica de Córdoba, Córdoba, Argentina.
c Servicio de Glaucoma, Hospital Córdoba, Córdoba, Argentina.
Recibido: 3 de mayo de 2022.
Aceptado: 8 de julio de 2022.
Autor corresponsal
Dr. Juan Cruz González Castellanos,
Instituto de la Visión Cerro de las Rosas
Av. Rafael Núñez 5019
(5000) Córdoba, Argentina.
juancgonzalezcastellanos@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2022; 15(3): eXXX-eXXX.
Resumen
Introducción: La trabeculoplastia láser diodo micropulso (MDLT, por sus siglas en inglés) se utiliza en el tratamiento de glaucoma de ángulo abierto desde 2005. Hasta la actualidad, no se ha evaluado la efectividad de la MDLT sobre 360 grados del trabeculado en pacientes con glaucoma primario de ángulo abierto sin tratamiento previo.
Población y método: Se realizó un estudio observacional retrospectivo en pacientes atendidos en el servicio de Oftalmología del Instituto de la Visión Cerro de Córdoba. Se evaluaron veintinueve ojos con glaucoma primario libres de tratamiento desde julio de 2018 a julio de 2019. Se midió la presión intraocular antes de realizar el tratamiento de MDLT, a los siete días, un mes, tres, seis y doce meses postratamiento. A su vez, se evaluó la necesidad de incorporar medicación.
Resultados: La presión intraocular a los 12 meses tuvo una reducción del 26,83%. Cinco ojos tuvieron que iniciar tratamiento tópico hipotensor debido a que sus valores de PIO no estaban dentro de los deseados.
Conclusiones: El tratamiento con MDLT es un tratamiento útil en pacientes libres de tratamiento en glaucoma primario de ángulo abierto.
Palabras clave: trabeculoplastia láser diodo micropulso, MDLT, glaucoma primario de ángulo abierto.
Retrospective study on the effectiveness of micropulse diode laser trabeculoplasty in patients without treatment for 12 months
Abstract
Introduction: The micropulse diode laser trabeculoplasty (MDLT) has been used for the treatment of open angle glaucoma since 2005. To date, the effectiveness of MDLT over 360 degrees of the trabecular meshwork has not been evaluated in patients with previously untreated primary open-angle glaucoma.
Participants and methods: A retrospective observational study was carried out on patients seen at the Ophthalmology Service of the Instituto de la Visión Cerro de Córdoba. Twenty-nine eyes were evaluated with primary open angle glaucoma free of treatment, from July 2018 to July 2019. Intraocular pressure (IOP) was measured prior to MDLT treatment, at 7 days, 1, 3, 6 and 12-months post-treatment. Also, it was assessed the need to incorporate medication.
Results: IOP at 12 months had a 26.83% reduction. Five eyes had to start hypotensive topical treatment because their IOP values were not within the desired values.
Conclusion: Treatment with MDLT is a useful treatment in patients without treatment in primary open angle glaucoma.
Keywords: micropulse diode laser trabeculoplasty, MDLT, primary open-angle glaucoma.
Efetividade da trabeculoplastia com laser de diodo micropulso em pacientes sem tratamento prévio: estudo retrospectivo com seguimento de 12 meses
Introdução: A trabeculoplastia a laser de diodo micropulso (MDLT, por suas siglas em inglês) é utilizada no tratamento do glaucoma de ângulo aberto desde 2005. Até o momento, a eficácia da MDLT em 360 graus das trabéculas não foi avaliada em pacientes com glaucoma primário de ângulo aberto sem tratamento prévio.
População e método: Foi realizado um estudo observacional retrospectivo em pacientes atendidos no serviço de Oftalmologia do Instituto de la Visión Cerro de Córdoba, Argentina. Vinte e nove olhos sem tratamento com glaucoma primário foram avaliados de julho de 2018 a julho de 2019. A pressão intraocular foi medida antes do tratamento com MDLT e aos sete dias, um mês, três, seis e doze meses após o tratamento. Por sua vez, avaliou-se a necessidade de incorporação de medicamentos.
Resultados: A pressão intraocular aos 12 meses teve redução de 26,83%. Cinco olhos tiveram que iniciar tratamento tópico hipotensor porque seus valores de PIO não estavam dentro dos desejados.
Conclusões: O tratamento com MDLT é um tratamento útil em pacientes sem tratamento com glaucoma primário de ângulo aberto.
Palavras-chave: trabeculoplastia com laser de diodo micropulso, MDLT, glaucoma primário de ângulo aberto.
Introducción
El glaucoma es una neuropatía óptica progresiva crónica y la segunda causa de ceguera irreversible en el mundo (responsable del 6% al 8%)1. La Organización Mundial de la Salud (OMS) estimó que para fines del año 2020 habrá 79.6 millones de pacientes con glaucoma en el mundo2.
El tratamiento inicial del glaucoma sigue siendo discutible y hasta la fecha el objetivo del tratamiento es retrasar o detener la progresión de la enfermedad y preservar la calidad de la visión de los pacientes3. Tradicionalmente el tratamiento para el glaucoma de ángulo abierto (GPAA) inicia con la administración de medicamentos tópicos con la capacidad disminuir la presión intraocular (PIO), principal factor de riesgo y el único modificable4.
La elección del fármaco puede verse influenciada por el costo, la posología y los efectos adversos que con el tiempo producen efecto tóxico acumulativo de los conservantes sobre y dentro de los tejidos oculares5. Entre las alteraciones de la superficie ocular más frecuentes se encuentran la inestabilidad de la película lagrimal, la apoptosis epitelial corneal y conjuntival, el aumento de la osmolaridad lagrimal y la disfunción de las glándulas de Meibomio; afectando negativamente la calidad de vida del paciente y reduciendo la adherencia al tratamiento a largo plazo6.
Cuando el tratamiento médico instaurado de primera elección no logra una reducción adecuada de la presión intraocular o los efectos adversos y la adherencia dificultan la continuidad del tratamiento; está indicada la cirugía con láser o la cirugía incisional7. En 1979 Wise y Witter desarrollaron la trabeculoplastia láser de argón (ALT, por sus siglas en inglés)8. Posteriormente, en 1995, Latina y colaboradores incorporaron la trabeculoplastia selectiva láser (SLT) ofreciendo un tratamiento más específico y con menor destrucción que ALT9.
Recientemente la trabeculoplastia láser diodo micropulso (MDLT), introducida en 2005, emplea pulsos cortos sobre la malla trabecular para el tratamiento de glaucoma10. Cada pulso está separado por un largo período de tiempo de relajación para que el tejido alcance una temperatura subletal y permanezca viable.
El mecanismo que conduce a la disminución de la PIO después de la trabeculoplastia con láser aún no está claro. Sin embargo, se ha demostrado que MDLT —de manera similar a SLT— no causa daño de necrosis por coagulación en la malla trabecular11. Una ventaja de MDLT sobre SLT es que no destruye las células pigmentadas de la malla trabecular, no produce picos de PIO y la respuesta inflamatoria es mínima12-13.
En la bibliografía consultada existe un estudio realizado a veintiséis pacientes con GPAA tratados con MDLT o ALT al azar; a los tres meses, la reducción de la PIO media con MDLT fue de 2,5 ± 2,6 mmHg mientras que en ALT fue 4,9 ± 3,4 mmHg, aunque con MDLT el dolor intraoperatorio fue insignificante y la inflamación postoperatoria notablemente menor que con ALT14.
Solo un estudio realizó un seguimiento de doce meses a pacientes tratados con MDLT donde observaron un descenso de PIO del 21,3% en veinte ojos15.
Hasta la actualidad existen escasos ensayos que comparen la efectividad de MDLT con los demás tratamientos antes citados; tampoco se han estudiado en un tiempo de seguimiento de doce meses y en pacientes sin tratamiento previo para glaucoma con MDLT sobre 360 grados del trabeculado. Recientemente se comparó en 7 ojos sin medicación tratados con trabeculoplastia micropulso (MLT) y 20 ojos con SLT, concluyendo que al largo de doce meses los 20 ojos de SLT no tuvieron la necesidad de incorporar medicación en comparación con 4 ojos de MLT16.
Este trabajo evalúa retrospectivamente el potencial de reducción de la presión con MDLT sobre el trabeculado y los cambios de la PIO en un período de doce meses en pacientes con GPAA libres de tratamiento hipotensor tópico.
Materiales y método
Se realizó un estudio observacional retrospectivo de pacientes atendidos por el servicio de Oftalmología del Instituto Visión Cerro-Sanatorio Allende Sede Cerro en la ciudad de Córdoba, Argentina, desde julio de 2018 a julio de 2019. En este estudio se incluyó un total de veintinueve ojos de pacientes entre 41 a 82 años con diagnóstico de GPAA. Todos ellos presentaban valores de PIO igual o mayor a 21 mmHg previo la aplicación de MDLT.
Aquellos pacientes que hubieran recibido tratamiento hipotensor previamente o no cumplieran los criterios mencionados anteriormente no fueron incluidos. Tampoco se tuvieron en cuenta los pacientes que tuvieran glaucoma asociado a dispersión pigmentaria o seudoexfoliación y/o cuya PIO fuese menor a 20 mmHg.
Se utilizó el sistema láser de diodo IRIS Medical OcuLight® SLx 810 nm (Iridex Corporation, Canadá) aprobado por la FDA con lupa goniolens Goldamn 3 espejos en los 360° de la malla trabecular. La potencia utilizada fue de 2000 mW y un tamaño de spot de 200 μm. La duración de la exposición fue de 300 ms con un ciclo de trabajo de 15% Duty c.
Se realizó un examen oftalmológico completo previo a la intervención, que incluyó agudeza visual (AV), presión intraocular, examen con lámpara de hendidura y gonioscopía.
Antes de MDLT, se aplicó 1 gota de anestesia tópica (clorhidrato de proparacaína al 0,5%, Poencaína®) en el ojo del tratamiento, luego 1 gota de pilocarpina (Isopto Carpina 2%®, Alcon) con 5 minutos de diferencia y por último 1 gota de brimonidina (Brimopress 0,2%®, Poen) a los 15 minutos. Todos los pacientes recibieron una sola sesión efectuada por el mismo cirujano. Se realizaron aproximadamente 120 ± 10 disparos en 360 grados en el trabeculado. Los pacientes al finalizar el láser no requirieron internación.
Los controles posteriores a la aplicación de MDLT se realizaron a los siete días, un mes, tres, seis y doce meses, a la misma hora. En los sucesivos controles se examinó la PIO por el mismo profesional utilizando el mismo tonómetro de aplanación tipo Goldman. Según el criterio establecido por otros autores17-18, se consideró el tratamiento como exitoso cuando el paciente obtuviera una reducción de la PIO ≥20% o ≥3 mmHg sin necesidad de reintervención láser o cirugía de glaucoma ni necesidad de utilizar medicación para glaucoma.
Los datos de las historias clínicas fueron incorporados de manera completa y se respetaron los tiempos de seguimiento, caso contrario se excluyeron del estudio. La información de los pacientes se codificó para anonimizar la base de datos según lo establecido en la ley nacional 25.326.
Los resultados se presentan en tablas y gráficos utilizando Infostat según correspondiera. Además, se calculó la variación de la PIO con respecto al tiempo mediante el test de Wilcoxon apareado. En el presente trabajo se utilizó el nivel de significancia del 0,05%.
Resultados
Se analizó un total de 29 ojos de 18 pacientes: 10 mujeres y 8 varones. La edad media del estudio fue 61,52 ± 10,87 años, se contempló desde los 41 a 82 años. La tabla 1 expone los datos demográficos y clínicos de la población de estudio. A cuatro ojos se retiró la medicación seis semanas previas al tratamiento con MDLT para cumplir con el período de washout.
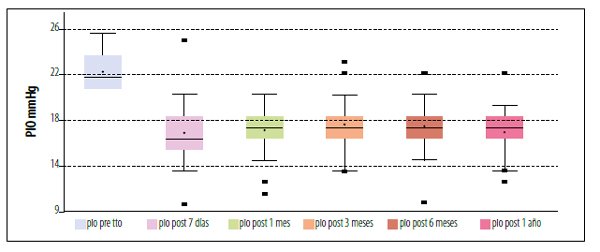
El mayor descenso de la PIO se observó a los siete días posteriores a MDLT. A los tres meses se observó un incremento no significativo en relación a la medición del séptimo día (p=0,08). La PIO tuvo una rápida y significativa disminución que se mantuvo a los doce meses con valores de PIO media 16,48 ± 2,21 (IC 95% 15,64-17,32), lo que significa que hubo una disminución del 26,83% de PIO (fig. 1).

Figura 1. Registro de PIO en los controles postratamiento. Los valores se representan en media ± DS. La significancia estadística p<0,0001 surge de la comparación de los controles respecto al pretratamiento.
A los doce meses, cinco ojos necesitaron adicionar medicación hipotensora tópica ya que no alcanzaban mantener PIO objetivo (fig. 2).
Ninguno de los ojos del estudio presentó complicaciones intra o postoperatorias con MDLT.
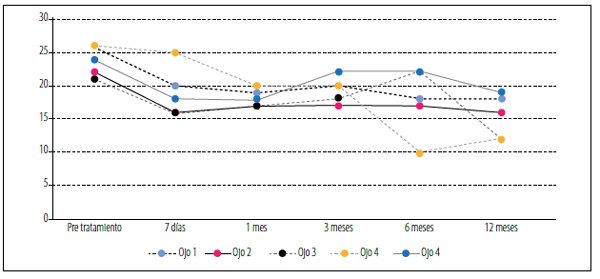
Figura 2. Cambios de PIO en los ojos de los pacientes que no respondieron al tratamiento con MDLT y requirieron tratamiento farmacológico.
Tabla 1: Registro demográfico de los 29 ojos tratados por MDLT de 18 pacientes.
Características |
Resultados |
Edad media femenina ± DS |
61,56 ± 12,33 años |
Edad media masculina ± DS |
61,46 ± 9,27 años |
Sexo femenino |
10 personas |
Masculino |
8 personas |
PIO media pre tratamiento ± DS |
22,52 ± 1,53 |
PIO media 7 dias ± DS |
16,55 ± 2,59 |
PIO media 1 mes ± DS |
16,72 ± 2,00 |
PIO media 3 meses ± DS |
17.21 ± 2,38 |
PIO media 6 meses ± DS |
17,03 ± 2,47 |
PIO media 12 meses ± DS |
16,48 ± 2,21 |
GPAA |
29 ojos |
Discusión
Si bien es escasa la literatura sobre MDLT, se ha comprobado que este tratamiento de trabeculoplastia láser no produce destrucción celular, cicatrización o daño colateral ya que utiliza un estímulo de 810 nm de longitud de onda de manera pulsada (15% de ciclo de trabajo vs 100% de ciclo de trabajo en una onda láser continua). Autores como Babalola19, Fea15 y Rantala20 utilizan estos mismos parámetros (longitud de onda y ciclo de trabajo del 15%).
Rantala y colaboradoresadministraron MDLT en 180 grados del trabeculado de 40 ojos. En el control a doce meses se observó una reducción menor al 20% de la PIO y hubo mayor tasa de fracaso, teniendo que realizarles cirugía incisional a 10 ojos. En cambio, Fea y colaboradores trataron a 20 ojos de los cuales solo 15 finalizaron el seguimiento de doce meses, concluyendo con una reducción de PIO media del 21,3%. Esta diferencia puede deberse a parámetros del láser utilizados y cantidad de disparos administrados. Hirabayashi y colaboradores compararon SLT (533 nm) con MLT (533 nm) donde documentaron que menos disparos con MLT (122.6 ± 20.8 p = 0,031) tuvo una tasa de éxito mayor que en SLT21.
Prasad y colaboradores describieron una mayor eficacia aplicando el láser sobre 360 grados en comparación con el procedimiento en 180 grados en pacientes tratados con SLT22. Además, se ha comprobado que realizarlo sobre 360 grados disminuye la fluctuación y picos de PIO durante el seguimiento23.
En el presente trabajo retrospectivo el tratamiento con MDLT se aplicó en 360 grados sobre el trabeculado, donde solamente se identificaron 5 ojos con picos de PIO, a los cuales se les administró tratamiento tópico hipotensor.
Si bien hasta la fecha se desconoce el mecanismo de acción por el cual actúa el láser en el trabeculado y disminuye la PIO, las teorías propuestas incluyen cambios mecánicos en la red trabecular y/o inducción de cambios biológicos en los sitios objetivo15, que pueden incluir la división y migración celular trabecular y el aumento de la expresión de citocinas y metaloproteinasas de matriz24.
Por su parte, el tamaño del spot es un factor importante a considerar al aplicar el tratamiento. Babalola observó que con un spot de 200 μm la disminución de la PIO era mayor en comparación con el spot de 75 y 125 μm19. El diámetro del spot utilizado en este trabajo fue de 200 μm, el cual no produjo cambios morfológicos clínicamente observables.
En los ojos tratados en este trabajo la reducción de PIO al año fue de 26,83% (PIO media 16,48 ± 2,21), con una PIO basal de 22,52 mmHg; en la literatura consultada Fea y colaboradores obtuvieron una reducción de PIO de 21,3%, con una PIO media de 19,5 ± 1,7 mmHg en 15 ojos15.
Varios estudios han demostrado que la PIO media previa a la aplicación del tratamiento láser influye en los resultados a largo plazo. En un estudio con SLT se observó que el grupo de éxito fueron aquellos pacientes con PIO basal más alta (25,23 ± 5,76 p=0,00001)25; recientemente, hallazgos similares fueron reportados por Hirabayashi et al.26.
Hasta la actualidad no existen estudios de MDLT en pacientes con GPAA libres de tratamiento médico; sin embargo, el estudio LIGHT compara a lo largo de 36 meses las diferencias entre la aplicación de SLT y la terapia farmacológica23. Por su parte, Gazzard y colaboradores observaron que el 5,8% de ojos con tratamiento farmacológico tuvo progresión de la enfermedad en comparación con 3,8% de ojos de SLT, los cuales permanecieron sin tratamiento farmacológico al menos durante 3 años. En el presente trabajo solo 5 pacientes necesitaron incorporar medicación.
Una debilidad del trabajo es que solo se pudo realizar en pacientes con GPAA. Sería interesante en un futuro realizar seguimiento en pacientes con glaucoma asociado a dispersión pigmentaria, debido a que el MDLT tiene mayor efecto en las células pigmentadas del trabeculado. Como se ha mencionado anteriormente, hasta la actualidad no se han publicado estudios utilizando MDLT en pacientes libres de tratamiento. Es por esto que, a pesar de los resultados prometedores demostrados en este trabajo, nuevos ensayos clínicos que incluyan mayor cantidad de pacientes permitirán evaluar la efectividad de MDLT en pacientes sin medicamentos hipotensores previos.
Aunque varias alternativas terapéuticas están disponibles para el GPAA nuevos horizontes pueden alcanzarse gracias a la tecnología. En este trabajo se demuestra que aplicar MDLT como primera línea de tratamiento en pacientes con GPAA es seguro y eficaz.
La trabeculoplastia láser con diodo micropulso es un procedimiento que se ha extendido en los últimos años y que los pacientes toleran bien.
La aplicación de MDLT permite alcanzar valores de PIO objetivos para evitar la progresión del GPAA sin medicación y sin la necesidad de cirugía adicional en la mayoría de los casos. Se trata de un procedimiento rápido y mínimamente invasivo que, debido a los parámetros de seguridad y el período de tiempo que logra mantener la PIO, es una herramienta importante a la hora de tratar el glaucoma primario de ángulo abierto.
Referencias