CASO CLÍNICO
Malla autóloga de fibrina en úlcera perforada de córnea
Alejo Vercesi(a), Fernando García(a), Carina Bianchini(b)
a) Carrera de Médico Especialista en Oftalmología, Facultad de Ciencias Médicas, Universidad Nacional de Rosario, Rosario, Santa Fe, Argentina
b) Clínica de Especialidades de Rosario, Rosario, Argentina.
Recibido: 11 de diciembre de 2021.
Aceptado: 5 de mayo de 2022.
Autor corresponsal
Dr. Alejo Vercesi
vercesialejo@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2022; 15(2): e223-e227.
Resumen
Objetivo: Describir la utilización de la malla de suero autólogo para sellar una úlcera de córnea perforada.
Caso clínico: Se trata de una paciente con diagnóstico de penfigoide ocular cicatricial que fue referida para el manejo terapéutico de una úlcera filtrante de córnea. Se realizó la aplicación de una malla de suero autólogo y se constató posteriormente un cierre completo de la úlcera corneal a las 24 horas del procedimiento, con formación de la cámara anterior del ojo y una total restauración de la anatomía ocular a los 4 días, sin signos de inflamación o infección. La malla de fibrina fue desapareciendo durante los primeros días del posoperatorio y tras 4 meses no ha vuelto a tener recidivas del hecho.
Conclusión: La malla de fibrina autóloga resultó una eficaz opción terapéutica para detener la filtración del humor acuoso y facilitó el cierre anatómico de una úlcera de córnea perforada.
Palabras clave: úlcera corneal, malla de fibrina, adhesivos tisulares, bioadhesivos heterólogos y autólogos, penfigoide ocular.
Fibrin autologous mesh in corneal perforated ulcer
Abstract
Objective: To describe the use of an autologous fibrin mesh to seal a filtering corneal ulcer.
Case report: A patient with a diagnosis of cicatricial ocular pemphigoid was referred with a filtering corneal ulcer. For their management, a fibrin autologous mesh was inserted into the corneal hole and 24 hours after that, complete closure of the corneal ulcer was observed, with the formation of the anterior chamber of the eye, and 4 days after, a total restoration of the ocular anatomy was constated, without inflammation or infections signs.
Conclusions: The autologous fibrin mesh was effective in stopping the filtration of aqueous humor and facilitating the anatomical closure of the perforated corneal ulcer.
Keywords: corneal ulcer, fibrin mesh, tissue bioadhesives, heterologous and homologous bioadhesives, ocular pemphigoid.
Malha de fibrina autóloga em úlcera de córnea perfurada
Resumo
Objetivo: Descrever o uso de tela de soro autólogo para selar uma úlcera de córnea perfurada.
Caso clínico: Trata-se de um paciente com diagnóstico de penfigoide ocular cicatricial que foi encaminhado para manejo terapêutico de úlcera de vazamento de córnea. Foi aplicada uma malha de soro autólogo e posteriormente confirmado o fechamento completo da úlcera de córnea 24 horas após o procedimento, com formação da câmara anterior do olho e restauração total da anatomia ocular em 4 dias, sem sinais de inflamação ou infecção. A tela de fibrina foi desaparecendo nos primeiros dias de pós-operatório e após 4 meses não houve recorrência do evento.
Conclusão: A malha de fibrina autóloga foi uma opção terapêutica eficaz para interromper o vazamento de humor aquoso e facilitou o fechamento anatômico de uma úlcera de córnea perfurada.
Palavras-chave: úlcera de córnea, malha de fibrina, adesivos teciduais, bioadesivos autólogos e heterólogos, penfigoide ocular.
Introducción
El abordaje de las úlceras perforadas de córnea en estado de atalamia constituye todo un desafío urgente para el cirujano del segmento anterior. Para su resolución se pueden utilizar diferentes recursos que, dependiendo de las características del caso, podrán ser desde suturas no absorbibles hasta el empleo de tejidos heterólogos biológicos como parches con una función tectónica, como por ejemplo: segmentos de córnea, esclera, membrana amniótica y también son de utilidad los adhesivos sintéticos1-6 y biológicos heterólogos7-8.
La utilización de los hemoderivados en oftalmología está actualmente en crecimiento debido a que tienen grandes ventajas9, donde su costo y su accesibilidad no son una barrera para el acceso terapéutico y donde además su implementación resulta posible aun en sitios que no tengan una alta infraestructura y tecnología. Asimismo, están apareciendo nuevas aplicaciones, una de las cuales se presentará a continuación, ya que el presente trabajo tiene por objetivo describir un caso donde se utilizó una malla de fibrina para sellar la perforación corneal en el contexto de un paciente con penfigoide ocular.
Caso clínico
Una paciente de 76 años que cursa penfigoide ocular desde hace 7 años es tratada con sustitutos de lágrimas, hemoderivados, ciclosporina en colirios y en forma sistémica con metotrexato.
Si bien exhibe períodos durante los cuales los síntomas oculares son leves hay otros en los cuales se exacerban los signos oculares de irritación, queratitis epitelial crónica, secreción, acortamientos de los fondos de saco y las adherencias conjuntivales.
Consultó por pérdida brusca de la visión de su ojo izquierdo que era el de mejor visión. Al examen biomicroscópico se constató una atalamia total y una úlcera corneal para-axial filtrante de 1 mm de extensión aproximadamente. Se practicó un vendaje compresivo durante 24 horas de duración. Al día siguiente se verificó la cámara anterior formada. La paciente refirió mejoría visual y se retiró a su domicilio con vendaje compresivo.
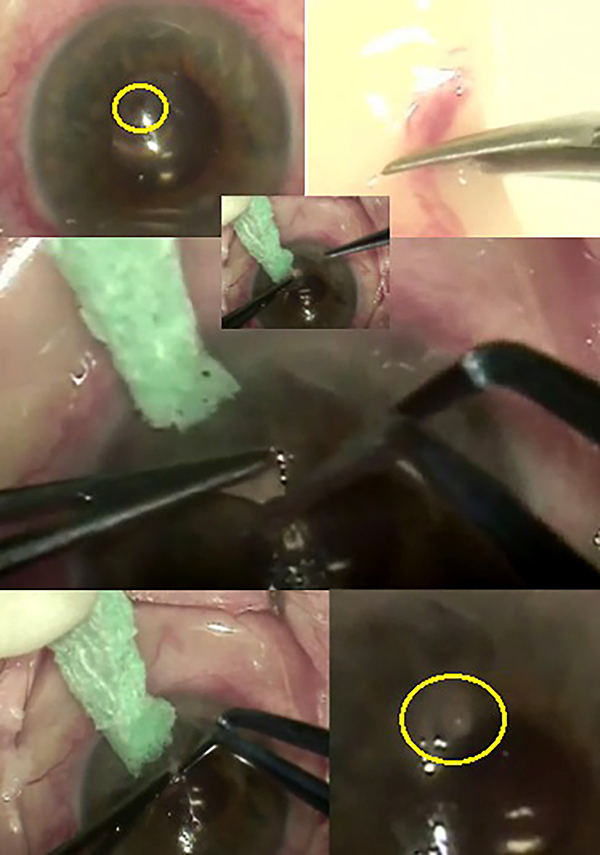
Nuevamente consultó de urgencia por pérdida brusca de la visión. Al examen con lámpara de hendidura se visualizó la filtración de humor acuso en la zona ulcerada. Se le propuso el cierre de la úlcera con malla de fibrina autóloga previo la firma del consentimiento escrito. Se realizó una técnica quirúrgica (fig. 1) donde en quirófano se le aplicó anestesia tópica en la córnea con colirio de proparacaína y previamente se había extraído sangre de la paciente para ser procesada y obtener la malla de fibrina. Se recortó la malla de acuerdo con la superficie a obturar y, previo secado de la zona quirúrgica, se la aplicó en la zona ulcerada constatando la estanquidad de la cámara anterior.

Figura 1. Úlcera de córnea perforada, obtención de la malla de fibrina, secado de la superficie corneal, tallado del botón obturador, colocación de éste sobre la úlcera de córnea y secado final.
En el control postoperatorio a las 24 horas se constató la formación de cámara anterior con sinequia del iris en la zona obturada. A los 4 días se profundizó la cámara anterior habiendo desaparecido la sinequia descripta. A los 11 días la cámara anterior se hallaba totalmente reconstituida y la úlcera de córnea cicatrizada definitivamente. Luego de transcurridos 6 meses de la oclusión de la úlcera perforada con malla de fibrina autóloga, la paciente no ha tenido recidivas del cuadro.
Discusión
Si bien las potenciales causas de perforación corneal son diversas, siempre implican un desafío terapéutico urgente para el cirujano del segmento anterior a fin de evitar una morbilidad ocular asociada. Existen varios procedimientos sin suturas para bloquear una úlcera filtrante como los que incluyen adhesivos tisulares. Estos se clasifican en sintéticos (derivados del cianoacrilato) y biológicos (adhesivos de fibrina: heterólogos y autólogos)10-13. Los derivados del cianoacrilato no son biodegradables e inducen inflamación y neovascularización, mientras que la fibrina es un bioadhesivo que no produce los efectos descriptos y permiten un cierre completo de las perforaciones13.
Hay muy pocas publicaciones en la literatura consultada sobre el uso de bioadhesivos para el tratamiento de perforaciones corneales y la mayoría hacen referencia a un producto comercial (Tissucoll®, Baxter, España) que es de carácter heterólogo con trombina bovina como su componente1-3, 14-15. Tzamalis y colaboradores plantearon la relevancia del uso del suero autólogo en gotas como parte del tratamiento de una perforación corneal también en contexto inmunológico15, pero era el caso de un paciente con síndrome de Sjögren, a diferencia del nuestro que tenía penfigoide. Esos autores, además de utilizar suero autólogo en su presentación de gotas, también usaban un agente regenerativo tópico a base de polisulfato de carboximetilglucosa, lo que constituye otra diferencia con el caso que presentamos. En ambos se expresa que además se utilizaron corticoides e inmunomoduladores tópicos, y también sistémicos. Hasta el momento de escribir la presente comunicación, consideramos que el presente es el primer caso reportado de la utilización de malla de fibrina autóloga para el cierre de una úlcera de córnea perforada. Otra particularidad, y aunque para el presente trabajo no se hizo una comparación objetivo, es el bajo costo económico de la malla de fibrina autóloga, en comparación con el preparado comercial. Será interesante realizar un estudio de una serie de casos comparativos sobre este aspecto, tan relevante para poblaciones con medios escasos.
Otro aspecto a resaltar es que se podría combinar esta nueva opción terapéutica que es la malla de suero autólogo con bioadhesivos autólogos e incluso también con membrana amniótica para la oclusión de perforaciones más extensas.
En conclusión, existe la posibilidad de crear y utilizar una malla de suero autólogo para ser utilizada en oftalmología y una de sus posibles aplicaciones es en la cirugía del segmento anterior, para cerrar perforaciones corneales, como ha sido descripto en el presente caso. Serán necesarios estudios clínicos multicéntricos y comparativos para poder contar con mayor evidencia científica y delimitar sus indicaciones y limitaciones precisas.
Referencias