CASO CLÍNICO
Parálisis ocular múltiple asociada a herpes zoster virus
Benjamín Anargyros, Laila Malzone, Luciana Ferrara, Pablo Pérez-Vega, Mariana De Virgilis, Fernando Scattini Hospital Oftalmológico Dr. Pedro Lagleyze, Buenos Aires, Argentina.
Recibido: 1 de diciembre de 2021.
Aprobado: 10 de febrero de 2022.
Autor corresponsal
Dr. Benjamín Anargyros
Av. Juan B. Justo 4151
(C1416DJI) Buenos Aires, Argentina.
(54-11) 4581-7766
benjamin_anargyros@hotmail.com
Oftalmol Clin Exp (ISSN 2718-7446)
2022; 15(1): e66-e71.
Resumen
Objetivo: Informar el caso de un paciente masculino diabético que desarrolló una parálisis ocular múltiple en el período de convalecencia de una queratitis disciforme por herpes zoster con afectación dermatológica periocular, que tuvo una completa recuperación tras el tratamiento.
Caso clínico: Se presentó a la guardia del Hospital Dr. Pedro Lagleyze un paciente masculino de 71 años de edad que consultó por dolor y una erupción vesicular en hemicara derecha. Se instauró el tratamiento con antiviral tópico y sistémico y corticoides tópicos pero, a pesar de resaltar la importancia del seguimiento a corto plazo, el paciente concurrió recién un mes después refiriendo diplopía binocular. Al examen oftalmológico conservaba buena agudeza visual (20/20 en cada ojo) pero tenía una alteración de motilidad ocular (parálisis completa) con ptosis parcial en ojo derecho y sin alteración del segmento anterior ni fondo de ojos. Tras interconsulta con servicios de clínica médica y neurología se realizaron neuroimágenes que fueron normales. Se decidió adicionar al régimen terapéutico de aciclovir, corticoides sistémicos y tras cierto tiempo se observó la recuperación de la motilidad ocular y la resolución de la ptosis.
Conclusión: El herpes zoster oftálmico se manifiesta de manera sumamente variada, por lo que se resalta la importancia de considerar las asociaciones neurooftalmológicas, como la descrita en este trabajo, de parálisis oculomotora múltiple.
Palabras clave: herpes zoster virus, herpes zoster oftálmico, parálisis ocular, parálisis ocular múltiple, neurooftalmología, queratitis, ptosis; diplopía.
Multiple ocular paralysis associated with herpes zoster virus
Abstract
Objective: To report the case of a diabetic male patient who developed multiple ocular paralysis during the convalescence period of a herpes zoster keratitis disciformis with periocular dermatologic involvement, who recovered completely after treatment.
Clinical case: A 71-year-old male patient presented to the emergency room of Dr. Pedro Lagleyze Hospital with pain and vesicular eruption in the right hemicara. Treatment with topical and systemic antiviral and topical corticosteroids was started but, despite emphasizing the importance of short-term follow-up, the patient only attended one month later reporting binocular diplopia. On ophthalmologic examination he had good visual acuity (20/20 in each eye) but he had an ocular motility alteration (complete paralysis) with partial ptosis in the right eye and no alteration of the anterior segment or fundus. After consultation with medical clinic and neurology services, neuroimaging was performed and was normal. It was decided to add systemic corticosteroids to the therapeutic regimen of acyclovir, and after some time, recovery of ocular motility and resolution of the ptosis was observed.
Conclusion: Herpes zoster ophthalmicus manifests in a very varied way, so it is important to consider neuro-ophthalmologic associations, such as the one described in this work, of multiple oculomotor palsy.
Key words: herpes zoster virus, herpes zoster ophthalmicus, ocular palsy, multiple ocular palsy, neuroophthalmology, keratitis, ptosis, diplopia.
Paralisia ocular múltipla associada ao vírus herpes zóster
Resumo
Objetivo: Relatar o caso de um paciente diabético do sexo masculino que desenvolveu paralisia ocular múltipla durante o período de convalescença de ceratite disciforme por herpes zóster com acometimento dermatológico periocular, que teve recuperação completa após tratamento.
Caso clínico: Paciente do sexo masculino, 71 anos, que consultou por dor e erupção vesicular no lado direito da face, apresentou-se ao guarda do Hospital Dr. Pedro Lagleyze. Foi iniciado tratamento com antivirais tópicos e sistêmicos e corticoide tópico, mas, apesar de destacar a importância do seguimento em curto prazo, o paciente compareceu um mês depois, relatando diplopia binocular. Ao exame oftalmológico, apresentava boa acuidade visual (20/20 em cada olho), mas apresentava distúrbio de motilidade ocular (paralisia completa) com ptose parcial em olho direito e sem alteração do segmento anterior ou fundo ocular. Após consulta aos serviços de clínica médica e neurologia, foi realizada neuroimagem, que foi normal. Optou-se pela adição de aciclovir, corticoide sistêmico ao esquema terapêutico e após certo tempo observou-se a recuperação da motilidade ocular e a resolução da ptose.
Conclusão: O herpes zoster oftálmico se manifesta de forma extremamente variada, o que destaca a importância de se considerar associações neuro-oftalmológicas, como a descrita neste trabalho, de paralisia oculomotora múltipla.
Palavras-chave: vírus herpes zoster, herpes zóster oftálmico, paralisia ocular, paralisia ocular múltipla, neuro-oftalmologia, ceratite, ptose; diplopia
INTRODUCCIÓN
El herpes zoster oftálmico (HZO) incluye un amplio espectro de manifestaciones clínicas como dermatitis periocular, conjuntivitis, queratitis, uveítis, retinitis y hasta parálisis de los nervios craneales1-2. Es frecuente que esta última involucre a un único par craneal, pero en ocasiones puede afectar a múltiples3. Otras manifestaciones oftalmológicas son proptosis, ptosis, midriasis y neuropatía óptica en un contexto de un síndrome del ápex orbitario3-4. Está descrito que casi la mitad de los pacientes con esta afectación tienen algún tipo de alteración inmunológica ya sea por recibir corticoterapia, quimioterapia o por padecer alguna enfermedad inmunosupresora hematológica, neoplasias o enfermedades del tejido conectivo3.
En el caso de pacientes con HZO con manifestaciones neurológicas hay que descartar la concomitancia de otras enfermedades, por lo cual de manera inicial es relevante realizar estudios de neuroimágenes que serán de utilidad para establecer un diagnóstico y definir la conducta terapéutica adecuada. Una vez establecido el diagnóstico de HZO con afectación neurooftalmológica deberá iniciarse inmediatamente el tratamiento con terapia antiviral, con el agregado de corticoides orales, según el caso4-5. A su vez, a veces pueden existir presentaciones clínicas atípicas como en el caso que se presentará a continuación: una parálisis oculomotora múltiple asociada al virus del herpes zóster (VHZ).
Caso clínico
Paciente masculino de 71 años de edad, diabético no insulino-dependiente que refirió estar bien controlado, consultó a la guardia por dolor en ojo derecho y por una erupción vesicular en hemicara derecha de 48 horas de evolución. Al examen físico se constataron múltiples vesículas y costras que no cruzaban la línea media a nivel de la región frontal, palpebral, infraorbitaria y en pliegue nasolabial derecho. La agudeza visual era de 20/20 en cada ojo. A la biomicroscopía presentaba queratitis disciforme en ojo derecho sin reacción en cámara anterior. El fondo de ojos era normal. En base a la presunción clínica de herpes zoster se indicó aciclovir oral 800 mg 5 veces por día y acetato de prednisolona tópico 1%, junto con ganciclovir 0,15% gel. El paciente no concurrió al control y consultó nuevamente al mes por ptosis en ojo derecho y diplopía binocular. A la inspección, se observó limitación completa en todos los movimientos oculares y se objetivó ptosis parcial en ojo derecho (fig. 1). Sus pupilas eran isocóricas y reactivas. Mantenía una agudeza visual de 20/20 en ambos ojos y tenía la visión de colores conservada, evaluada mediante test de Ishihara. El segmento anterior, la presión ocular y el fondo de ojos no tenían alteraciones.
Se realizó la interconsulta con los servicios de clínica médica y con neurología. Se constató el control de su diabetes e inmediatamente se realizó una resonancia de cerebro y órbita con contraste, además de una angiorresonancia de cerebro. Los resultados de los estudios no evidenciaron ninguna alteración. Teniendo en cuenta los resultados de las neuroimágenes y que la agudeza visual estaba conservada, se descartaron patologías como el síndrome del ápex orbitario, procesos meníngeos y lesiones infiltrativas de la base de cráneo. Por lo tanto, en contexto de un paciente diabético sin otra causa aparente, se interpretó el cuadro como parálisis ocular múltiple asociada a herpes zoster y se instauró tratamiento con aciclovir 800 mg 5 veces por día y dexametasona 0.5 mg por vía intramuscular en tres dosis separadas entre sí por dos semanas. El paciente recuperó la motilidad ocular ad integrum a los 4 meses de iniciado el régimen terapéutico (fig. 2).
DISCUSIÓN
Se ofrece un caso de HZO que, si bien tuvo una presentación inicial usual, desarrolló posteriormente una complicación neurooftalmológica infrecuente, que se manifestó como una parálisis ocular múltiple con ptosis moderada y limitación total de los movimientos oculares del ojo derecho. Hay algunos aspectos que llaman la atención del caso presentado que motivó la confección del presente trabajo.
El herpes zoster oftálmico se debe a la afectación de la rama oftálmica del trigémino luego de la reactivación de la forma latente del virus de la varicela zoster, el cual se encuentra alojado en el ganglio sensitivo del V par craneal6-7. Se caracteriza por una erupción cutánea que evoluciona de pápulas a vesículas y costras en un período de 2-3 semanas, y la afectación ocular puede comprometer cualquier estructura del ojo4. De las complicaciones neurológicas la más común es la neuralgia pos herpética, pero también se describieron las parálisis de nervios craneales, meningoencefalitis o mielitis5.
La asociación entre el virus herpes zoter y la manifestación clínica expresada mediante la parálisis ocular múltiple es una entidad infrecuente, siendo el III par el que está más comúnmente afectado5. El compromiso de tres pares craneales oculomotores es extremadamente raro8-9.
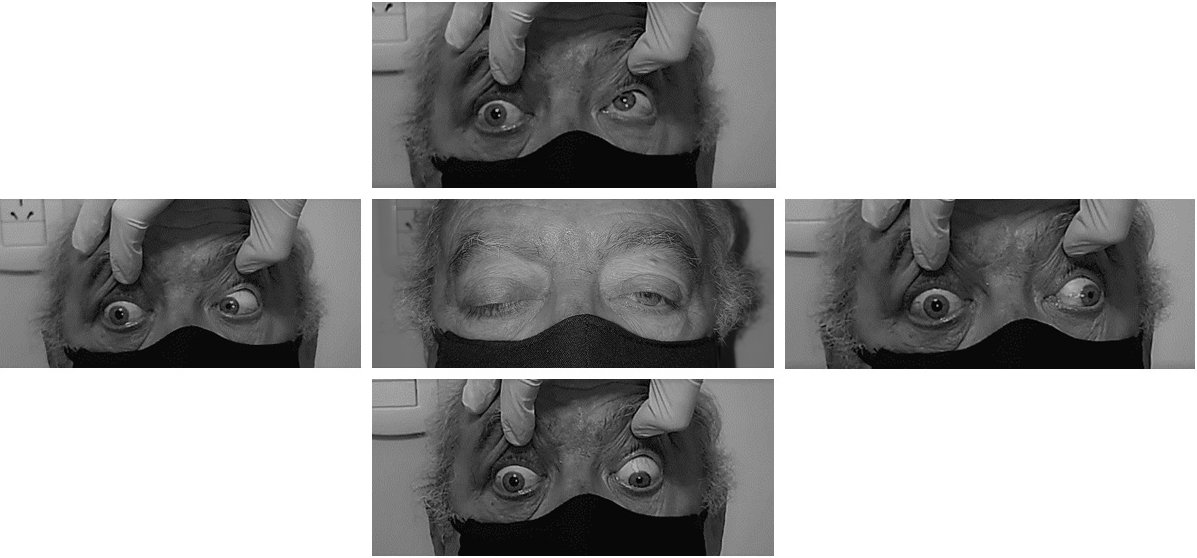
Figura 1. Herpes zoster oftálmico involucrando los pares craneales III, IV y VI. Se observa la limitación a la abducción, aducción, infraducción y supraducción de ojo derecho. Se aclara que en esta imagen las pupilas presentan midriasis farmacológica.
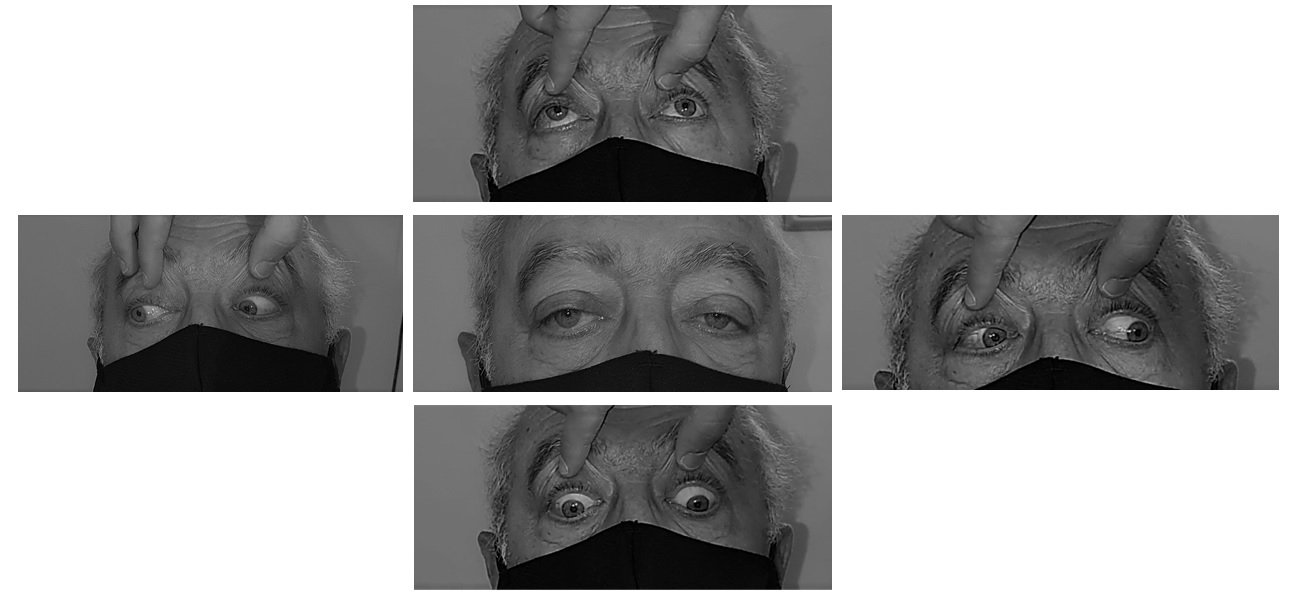
Figura 2. Cuatro meses luego del diagnóstico se observa recuperación de los movimientos de los músculos extraoculares en el ojo derecho.
Como se mencionó, el par craneal más afectado es la rama oftálmica del trigémino seguido por el nervio facial que se manifiesta con la presencia de vesículas auriculares orales y en la zona del conducto auditivo externo, además de la parálisis motora; cuadro clínico conocido como síndrome de Ramsay Hunt10.
En un estudio retrospectivo llevado a cabo por Tsau y colaboradores de 330 pacientes con diagnóstico clínico de herpes zoster y afectación de pares craneales, un 57,9% del total presentaba compromiso del nervio trigémino y tan sólo en el 0,3% de los casos se constató parálisis oculomotora múltiple que involucrara el tercero, el cuarto y el sexto par craneal6. En contraste, en el estudio retrospectivo realizado por Jure Pupić-Bakrač el par craneal más afectado fue el VII y en ninguno de los casos se encontró compromiso de nervios oculomotores; no obstante, es importante tener en cuenta que tan sólo 11 pacientes se evaluaron en ese análisis5.
Existen distintas teorías para explicar el mecanismo por el cual el HZO podría causar oftalmoplejía, que incluyen desde un daño citopático directo hasta una respuesta inmunológica reactiva frente a la presencia del virus3. La reactivación del VHZ latente en los ganglios sensitivos craneales (geniculado o trigeminal) podría causar inflamación de los axones que suplen los dermatomas en cuestión2. Edgerton sugiere que la inflamación del nervio trigémino podría diseminarse a través del seno cavernoso y así afectar otros nervios oculomotores11. Además, Naumann y colaboradores realizaron un análisis histopatológico de 21 ojos enucleados y hallaron células inflamatorias crónicas perineurales y perivasculares, lo cual sugeriría daño neuronal directo, pero también una vasculitis oclusiva que podría causar isquemia de los nervios12. Lavin et al. por su parte y en base a reportes de autopsias, consideraron que existe evidencia de que es una patología de origen desmielinizante13.
Independientemente del mecanismo, son factores predisponentes para manifestar la enfermedad, la edad avanzada y los estados de inmunosupresión generados ya sea por el uso de corticoides, quimioterapia o comorbilidades tales como diabetes o enfermedades neoplásicas3. En la literatura existe un caso descrito por Antonescu et al. en el cual se reportó una parálisis de múltiples pares craneales asociada a VHZ en un paciente de 54 años con SARS-COV214.
Sobre el tratamiento, Tsau y colaboradores hallaron que la asociación de aciclovir más corticoides sistémicos se conjuga con una mejor y más corta recuperación en los casos de parálisis facial por herpes zoster6. No hay literatura concluyente con respecto del tratamiento en casos de neuropatía oculomotora. Si bien fue propuesta por múltiples autores, existen controversias sobre la relación riesgo-beneficio de tal estrategia terapéutica, dado que los corticoides tienen un efecto tanto antiinflamatorio como inmunosupresor5.
Teniendo en cuenta que la mayoría de los pacientes con HZO presenta variables grados de compromiso de su sistema inmune, su uso debería quedar supeditado a cada caso en particular, de acuerdo con la edad, el estado clínico general y las comorbilidades de cada paciente. En el presente caso, a pesar de ser diabético, el paciente reunía los criterios clínicos adecuados para recibir tratamiento con corticosteroides, los que fueron administrados por vía intramuscular en conjunto con el aciclovir.
En cuanto al pronóstico, en una revisión de casos llevada a cabo por Sanjay et al. se observó que de 17 pacientes con oftalmoplejía unilateral el 76,5% presentó resolución completa o casi completa con un intervalo de tiempo que fue entre 2 semanas y un año y medio, con un promedio de 4,4 meses8.
Se destaca del caso clínico presentado que el paciente conservó su agudeza visual, su visión de colores y en el fondo de ojos no se hallaron particularidades, así como tampoco se encontraron alteraciones en los estudios de neuroimágenes. Si el paciente hubiese tenido signos de una parálisis oculomotora aislada, es decir, de un único par craneal, podría haberse planteado el diagnóstico diferencial de la microangiopatía diabética. Pero al ser una parálisis oculomotora múltiple, el diagnóstico presuntivo fue de síndrome de seno cavernoso y la buena respuesta frente al tratamiento antiviral nos aproximó a la asociación de la sintomatología con su patología de base que era el HZO. Asimismo, aunque no tenemos forma de descartar que la expresión neurooftalmológica haya sido exclusivamente en relación con la diabetes, los procesos fisiopatológicos en contexto del HZO serían similares y las evidencias clínicas del caso, además de los antecedentes científicos publicados ya mencionados, nos inclinan a sustentar nuestro diagnóstico de parálisis ocular múltiple en asociación con HZO.
CONCLUSIÓN
El caso presentado resalta la importancia de que los oftalmólogos siempre tengan presente la potencial asociación entre el virus del herpes zoster y sus diferentes formas de afectación neurológica como la parálisis oculomotora múltiple descrita en este trabajo. Es por este motivo que al llevar a cabo el control y seguimiento de pacientes con HZO es relevante evaluar la motilidad ocular y los reflejos pupilares además del resto de la exploración ocular, ya que podría ser de utilidad para establecer un diagnóstico precoz y un tratamiento oportuno.
Referencias
1. Lim JJ, Ong YM, Wan Zalina MZW, Choo MM. Herpes zoster ophthalmicus with orbital apex syndrome-difference in outcomes and literature review. Ocul Immunol Inflamm 2018; 26: 187-193.
2. Chang-Godinich A, Lee AG, Brazis PW et al. Complete ophthalmoplegia after zoster ophthalmicus. J Neuroophthalmol 1997; 17: 262-265.
3. Sanjay S, Chan EW, Gopal L et al. Complete unilateral ophthalmoplegia in herpes zoster ophthalmicus. J Neuroophthalmol 2009; 29: 325-337.
4. Chandrasekharan A, Gandhi U, Badakere A, Sangwan V. Orbital apex syndrome as a complication of herpes zoster ophthalmicus. BMJ Case Rep 2017; 2017: bcr2016217382.
5. Pupić-Bakrač J, Pupić-Bakrač A, Terkeš V, Baraka I. Cranial polyneuropathy caused by herpes zoster infection: a retrospective single-center analysis. Eur Arch Otorhinolaryngol 2021; 278: 517-523.
6. Tsau PW, Liao MF, Hsu JL et al. Clinical presentations and outcome studies of cranial nerve involvement in herpes zoster infection: a retrospective single-center analysis. J Clin Med 2020; 9: 946.
7. Shin HM, Lew H, Yun YS. A case of complete ophthalmoplegia in herpes zoster ophthalmicus. Korean J Ophthalmol 2005; 19: 302-304.
8. Hakim W, Sherman R, Rezk T, Pannu K. An acute case of herpes zoster ophthalmicus with ophthalmoplegia. Case Rep Ophthalmol Med 2012; 2012: 953910.
9. Pandey PK, Chaudhuri Z, Sharma P. Extraocular muscle and facial paresis in herpes zoster ophthalmicus. J Pediatr Ophthalmol Strabismus 2001; 38: 363-366.
10. Jeon Y, Lee H. Ramsay Hunt syndrome. J Dent Anesth Pain Med 2018; 18: 333-337.
11. Edgerton AE. Herpes zoster ophthalmicus: report of cases and a review of the literature. Trans Am Ophthalmol Soc 1942; 40: 390-439.
12. Naumann G, Gass JD, Font RL. Histopathology of herpes zoster ophthalmicus. Am J Ophthalmol 1968; 65: 533-541.
13. Lavin PJM, Younkin SG, Kori SH. The pathology of ophthalmoplegia in herpes zoster ophthalmicus. Neuroophthalmology, 1984; 4: 75-80. 14. Antonescu F, Butnariu I, Cojocaru FM et al. Zoster cranial polyneuropathy in a COVID-19 patient. Am J Case Rep 2021; 22: e934658.

