
Figura 1. Evolución de la agudeza visual y la visión periférica mediante campimetría computarizada, al inicio, al mes y a los 4 meses de haber iniciado el cuadro.
CASO CLÍNICO
Disminución visual tras dormir con lentes de contacto:¿sífilis?
Leila M. Galetto, Constanza Bonavita, Azul A. Rodríguez-Libarona, Carolina Centurión, Tomás M. Castro, Celina Logioco
Centro de Ojos Quilmes, Quilmes, Buenos Aires, Argentina.
Recibido: 18 de agosto de 2021.
Aprobado: 25 de octubre de 2021.
Autor corresponsal
Dra. Leila M. Galetto
Humberto Primo 298
(1878) Quilmes, Buenos Aires, Argentina.
+54 11 2206-2650
leilagaletto@gmail.com
Oftalmol Clin Exp (ISSN 2718-7446)
2022; 15(1): e55-e60.
Resumen
Objetivo: Informar un caso clínico de sífilis ocular tras considerar su reemergencia a nivel mundial y también en la Argentina, donde inequívocamente se registra un aumento de casos en los últimos años.
Caso clínico: Una paciente joven que había dormido con las lentes de contacto colocadas presentó disminución de agudeza visual luego de haberse rozado el ojo izquierdo con su dedo al retirarlas. Se constató agudeza visual con corrección en ojo derecho (OD) de 6/10 y de 3/10 en el izquierdo (OI). Segmento anterior indemne, sin lesiones corneales en ambos ojos (AO) y sin reacción en cámara anterior. Test de Ishihara normal en OD (16/16) y alterado en OI (0/16). Fondo de ojos: papila de bordes difusos en AO, predominante en OI, asociado con alteración del brillo macular en AO.
Ante la presunción de enfermedad general con manifestación neurooftalmológica se determinó derivar a la paciente para realizar una evaluación clínica completa, con realización de laboratorio, serologías y neuroimágenes. Tras el estudio del caso, resultó un diagnóstico de sífilis ocular que, con el tratamiento adecuado —10 días de ceftriaxona endovenosa 2 gr/día, metilprednisolona endovenosa 1 gr/día por 3 días y al alta 2,4 millones de UI de penicilina G procaína intramuscular semanal, por 3 semanas—, 4 meses más tarde tuvo una recuperación anátomo-funcional completa: 10/10 en AO.
Conclusión: Resaltar la reemergencia de la sífilis y sus múltiples formas de presentación a nivel ocular, lo que obliga a pensarla como diagnóstico diferencial ante cuadros oftalmológicos.
Palabras clave: sífilis, sífilis ocular, neurosífilis, neurooftalmología, uveítis, neurorretinitis, neuritis.
Visual acuity decreases after sleeping with contact lens: syphilis?
Abstract
Objective: It is a case report of ocular syphilis. Syphilis is a re-emerging disease worldwide and also in Argentina, where there has been an unequivocal increase in the number of cases in recent years.
Case report: We report a case of a young female patient who slept in contact lenses, and presented decreased visual acuity after touching her left eye with her finger to remove the lenses. We verified that the corrected visual acuity in the right eye (OD) was 6/10 and in the left eye (OS) was 3/10. The anterior segment was undamaged, without corneal lesions in both eyes (OU) and without inflammatory reaction in the anterior chamber. Ishihara test was normal in OD (16/16) and altered in OS (0/16). Fundus: papilla with diffuse edges in OU, it was predominant in OS and it was associated with altered macular brightness in OU.
Given the presumption of general disease with neuro-ophthalmological manifestation, it was determined to refer the patient for a complete clinical evaluation, to perform a laboratory test, serology test and neuroimaging. After the case study, diagnosis of ocular syphilis resulted, which with the appropriate treatment —10 days of intravenous ceftriaxone 2 gr/day, intravenous methylprednisolone 1 gr/day for 3 days and 2.4 million IU of penicillin upon discharge G procaine intramuscular weekly, for 3 weeks—, 4 months later she had a complete anatomofunctional recovery: 10/10 in OU.
Conclusion: It is important to highlight the re-emergence of syphilis and the multiple forms of ocular manifestation, which forces us to think of it as a differential diagnosis in ophthalmological conditions.
Key words: syphilis, ocular syphilis, neurosyphilis , neuroophthalmology, uveitis, neuroretinitis, neuritis.
Diminuição visual após dormir com lentes de contato: sífilis?
Resumo
Objetivo: Relatar um caso clínico de sífilis ocular após considerar seu ressurgimento mundial e também na Argentina, onde houve um aumento inequívoco de casos nos últimos anos.
Caso clínico: Paciente jovem que dormia com lentes de contato colocadas, apresentou diminuição da acuidade visual após escovar o olho esquerdo com o dedo ao retirá-las. A acuidade visual com correção foi de 6/10 no olho direito (OD) e 3/10 no esquerdo (OE). Segmento anterior não danificado, sem lesões corneanas em ambos os olhos (AO) e sem reação na câmara anterior. Teste de Ishihara normal em OD (16/16) e alterado em OE (0/16). Fundo: papila com bordas difusas na AO, predominante em OE, associada a brilho macular alterado em AO. Diante do pressuposto de doença geral com manifestação neuro-oftalmológica, foi determinado o encaminhamento do paciente para avaliação clínica completa, com estudos laboratoriais, sorológicos e de neuroimagem. Após o estudo de caso, resultou o diagnóstico de sífilis ocular, com o tratamento adequado —10 dias de ceftriaxona intravenosa 2 g/dia, metilprednisolona intravenosa 1 g/dia por 3 dias e 2,4 milhões de UI de penicilina G procaína intramuscular semanal, por 3 semanas—, 4 meses depois, ele teve uma recuperação anátomo-funcional completa: 10/10 em AO.
Conclusão: destacar o ressurgimento da sífilis e suas múltiplas formas de apresentação ao nível ocular, o que nos obriga a pensá-la como um diagnóstico diferencial em condições oftalmológicas.
Palavras-chave: sífilis, sífilis ocular, neurossífilis, neuro-oftalmologia, uveíte, neurorretinite, neurite.
INTRODUCCIÓN
La sífilis es una enfermedad sistémica infecto-contagiosa y de transmisión sexual causada por la bacteria espiroqueta Treponema pallidum, que fue reconocida en la literatura por primera vez en Europa a finales del siglo XV, en 1530, cuando el médico y poeta Girolamo Fracastoro escribió un poema o antiguo mito sobre un pastor llamado Sífilis1-2.
Es conocida también como “la gran simuladora” por la capacidad de imitar la forma de presentación de muchas otras enfermedades, ya que se puede evidenciar una extensa variedad de manifestaciones clínicas que afectan a muchos órganos del cuerpo humano, incluida la piel, el corazón, los vasos sanguíneos, los huesos, el sistema nervioso y el ojo3. Específicamente a nivel ocular se ha documentado que puede afectar casi la totalidad de las estructuras oculares, por lo cual también se puede observar signo-sintomatología variable y extensa a expensas de la infección por el Treponema pallidum y dicha alteración puede producirse en cualquier etapa de la infección sistémica, independientemente del estado de inmunidad y coinfección con VIH3-5.
A nivel mundial se ha registrado una reemergencia de sífilis en los últimos años. La OMS estimó en 2012 que se produjeron 5,6 millones de nuevos casos de sífilis entre adolescentes y adultos de 15 a 49 años en todo el mundo, con una tasa de incidencia de 1,5 casos por 1000 mujeres y 1,5 por 1000 hombres. Se estimaron 18 millones de casos prevalentes de sífilis en 2012, con una mayor prevalencia reportada en países en desarrollo, predominantemente en África6. Por su parte, el Centro para el Control y la Prevención de Enfermedades (CDC) informó en 2018 que la incidencia de sífilis en los Estados Unidos había superado a los registrados en los últimos 20 años, con un incremento en los casos del 81% entre 2014 y 20187.
Por lo anteriormente mencionado y con una finalidad educativa, el propósito de este trabajo es presentar un caso clínico de neurorretinitis por sífilis cuya manifestación inicial resultó algo confusa.
Caso clínico
A propósito de un caso clínico de una paciente femenina de 26 años de edad, con antecedentes clínicos de alopecia en cola de ceja tratada con corticoide dérmico 6 meses previos a la consulta, sin otros antecedentes clínicos ni alérgicos de relevancia. Concurrió a una consulta de guardia en nuestra institución refiriendo que 48 horas previas a la consulta había dormido con las lentes de contacto colocadas y tras su extracción se rozó el ojo izquierdo con su dedo y desde ese entonces notó una mancha en el centro del campo visual de ese ojo.
Se procedió a la evaluación de la agudeza visual (AV), donde se constató en ojo derecho (OD) AV de 6/10 con su corrección y en ojo izquierdo (OI) una AV de 3/10 con su corrección. Tras evidenciar mediante el examen de lámpara de hendidura un segmento anterior indemne, sin lesiones en córnea en ambos ojos (AO) y sin células en cámara anterior, se procedió evaluar la visión cromática que resultó normal en OD (16/16 con test de Ishihara) y estaba alterada en OI con un resultado de 0/16.
Se procedió a hacer un fondo de ojos donde se evidenció papila de bordes difusos AO, predominante en OI, asociado a alteración del brillo macular en AO con retina aplicada en AO. En el mismo momento, se realizó también un OCT y una campimetría computarizada. En el OCT se observó una alteración en las capas externas de la retina en el sector foveolar de ambos ojos y en el estudio del ONH, un aumento del espesor del anillo neurorretinal compatible con edema del disco óptico de forma bilateral, predominante en ojo izquierdo. En la campimetría se observó en ojo derecho leve disminución de la sensibilidad periférica en sector inferior y en ojo izquierdo, disminución generalizada de la sensibilidad con predominio nasal e inferior; ambos ojos presentaron sensibilidad central dentro de parámetros normales.
Al ser una institución monovalente y ante la presunción de enfermedad general con manifestación neurooftalmológica, se determinó derivar a la paciente para realizar una evaluación clínica completa con laboratorio, serologías y neuroimágenes.
A las dos semanas concurrió nuevamente a control oftalmológico. Trajo consigo una epicrisis de su internación y resultados de diferentes estudios: RNM de cerebro y órbita, hemograma, estudios reumatológicos, punción lumbar y serologías con un único hallazgo positivo: FTA-ABS reactiva y VDRL positiva (64 Dils), con lo que el diagnóstico fue neurorretinitis bilateral de causa sifilítica.

Figura 1. Evolución de la agudeza visual y la visión periférica mediante campimetría computarizada, al inicio, al mes y a los 4 meses de haber iniciado el cuadro.
Discusión
Según un informe del año 2020 del Ministerio de Salud de la Nación (MSAL), entre 2018 y 2019 se registró un aumento de los casos reportados de sífilis en la Argentina, más alto en mujeres (9,8%) que en varones (2,3%)8. A esto se debe agregar que hay casos no notificados o, peor aún, no diagnosticados. Este aumento de incidencia se describe en adolescentes y en adultos sin modificaciones por clase social según el Boletín Integrado de Vigilancia Epidemiológica del MSAL. Por lo tanto, el presente caso resulta importante en el contexto de la oftalmología para recordar que la sífilis es una patología infectocontagiosa reemergente y que tiene múltiples formas de presentación a nivel ocular, por lo que es conocida coloquialmente como “la gran simuladora”. Por lo tanto, se la debe tener en cuenta como diagnóstico diferencial ante diversos cuadros de afectación ocular2-3, 6.
Es también importante destacar que la bibliografía publicada recomienda que la sífilis ocular debe tratarse de forma equivalente a los cuadros de neurosífilis (18-24 millones UI/día de penicilina G acuosa cristalina endovenosa, administrada como 4 millones UI cada 4 horas o en infusión continua por 10 a 14 días)3, 6, 9. En cuanto al uso de corticoides para disminuir la inflamación en el caso de la sífilis ocular, la bibliografía desaconseja el uso en forma intravítrea10-11 y avala el uso de esteroides de forma tópica o incluso orales o perioculares en caso de complicaciones oculares asociadas a la inflamación, como por ejemplo el edema macular. Sin embargo, está descrita la disminución de la inflamación con la subsiguiente mejoría visual en el término de un mes bajo tratamiento adecuado con penicilina12.
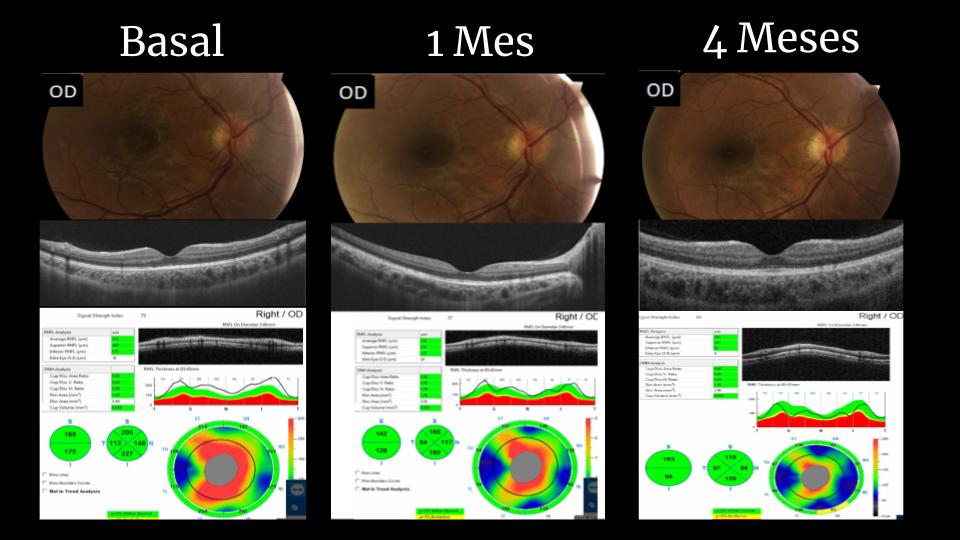
Figura 2. Aspecto del fondo del ojo derecho registrado mediante retinografía color y tomografía de coherencia óptica al inicio, al mes y a los 4 meses de haber iniciado el cuadro.
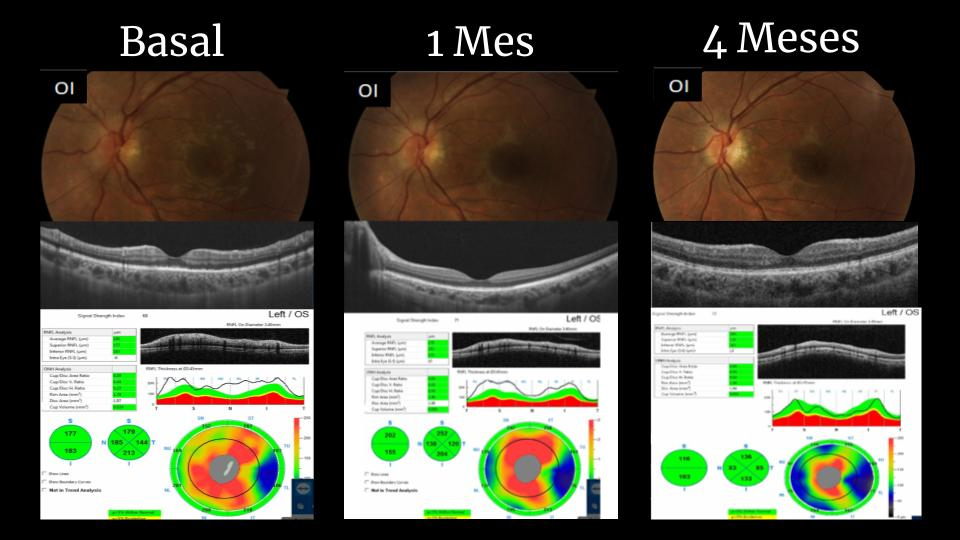
Figura 3. Aspecto del fondo del ojo izquierdo registrado mediante retinografía color y tomografía de coherencia óptica al inicio, al mes y a los 4 meses de haber iniciado el cuadro.
Referencias
1. Rothschild BM. History of syphilis. Clin Infect Dis 2005; 40: 1454-1463.
2. Pesapane F, Marcelli S, Nazzaro G. Hieronymi Fracastorii: the Italian scientist who described the “French disease”. An Bras Dermatol 2015; 90: 684-686.
3. Majumder PD, Chen EJ, Shah J et al. Ocular syphilis: an update. Ocul Immunol Inflamm 2019; 27: 117-125.
4. Tsuboi M, Nishijima T, Yashiro S et al. Prognosis of ocular syphilis in patients infected with HIV in the antiretroviral therapy era. Sex Transm Infect 2016; 92: 605-610.
5. Cunningham ET Jr, Eandi CM, Pichi F. Syphilitic uveitis. Ocul Immunol Inflamm 2014; 22: 2-3.
6. WHO guidelines for the treatment of Treponema pallidum (syphilis). Geneva: World Health Organization, 2016. Disponible en: http://apps.who.int/iris/bitstream/handle/10665/249572/9789241549806-eng.pdf;jsessionid=621E5F60E11CEA060903647B42CF3FD6?sequence=1
7. Sexually transmitted disease surveillance 2018. Atlanta: Centers for Disease Control and Prevention, 2019. Disponible en: https://www.cdc.gov/nchhstp/newsroom/2019/2018-STD-surveillance-report.html
8. Argentina. Ministerio de Salud. Sífilis congénita. Boletín Integrado de Vigilancia 2017; no. 356: 81. Disponible en: https://www.msal.gob.ar/images/stories/boletines/boletin_integrado_vigilancia_N356-SE16.pdf
9. Centers for Disease Control and Prevention. Sexually transmitted infections treatment guidelines, 2021. Disponible en: https://www.cdc.gov/std/treatment-guidelines/default.htm
10. Davis JL. Ocular syphilis. Curr Op Ophthalmol 2014; 25: 513-518.
11. Eandi CM, Neri P, Adelman RA et al. Acute syphilitic posterior placoid chorioretinitis: report of a case series and comprehensive review of the literature. Retina 2012; 32: 1915-1941.
12. Pichi F, Ciardella AP, Cunningham ET Jr et al. Spectral domain optical coherence tomography findings in patients with acute syphilitic posterior placoid chorioretinopathy. Retina 2014; 34: 373-384.